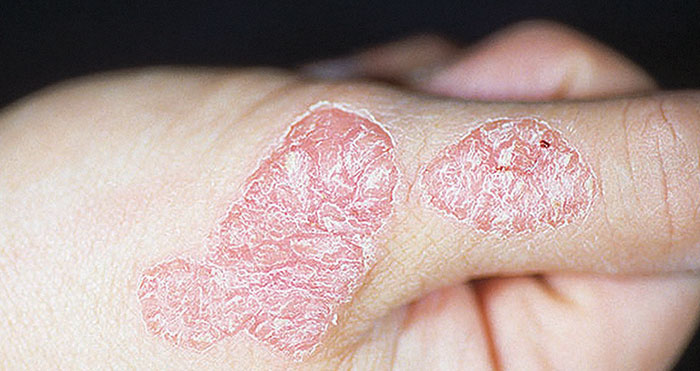
ფსორიაზი ნუ შეგვაშინებს
გააზიარე:
დაავადება, რომელზეც გვინდა გესაუბროთ, ჩვენს ქვეყანაში, და არამხოლოდ აქ, სერიოზული სტიგმის საფუძველია. ეს დაავადებაა ფსორიაზი. მიუხედავად იმასა, რომ იგი გადამდები არ არის და არც სიცოცხლისთვის სახიფათო კლინიკური გამოვლინება ახასიათებს, – წესისამებრ, კანზე გამონაყარით შემოიფარგლება, – დაავადებულთა უმრავლესობას თავისი ავადმყოფობისა რცხვენია, ხშირად მალავს მას და საკმაოდ მძიმე ემოციურ მდგომარეობაში რჩება. თუ იმასაც გავითვალისწინებთ, რომ ფსორიაზისთვის სტრესი დამატებითი მაპროვოცირებელი ფაქტორია, მივხვდებით, როგორ მანკიერ წრეში ვიმყოფებით, საიდანაც თავის დაღწევა მხოლოდ საზოგადოების განათლებით შეიძლება. ჩვენი სტატიის ერთ-ერთი მიზანი ესეც არის – მოსახლეობამ უფრო მეტი შეიტყოს ფსორიაზის შესახებ და აღარ განიცდიდეს უსაფუძვლო შიშს მის მიმართ.
კომპეტენტური აზრის მოსასმენად თბილისის დერმატოვენეროლოგთა ასოციაციის თავმჯდომარეს, ექიმ დერმატოლოგ სოსო კობახიძეს ვესტუმრეთ:
– ფსორიაზი უცნობი გენეზის აუტოიმუნური დაავადებაა. იგი ჩვენშიც ისევეა გავრცელებული, როგორც ნებისმიერ სხვა ქვეყანაში – აქვს მოსახლეობის დაახლოებით 10%-ს. დაავადება, როგორც უკვე ვთქვი, უცნობი გენეზისაა, ანუ მისი უშუალო მიზეზი არ არის ცნობილი, თუმცა ვიცით, რომ მის განვითარებაში გარკვეულ როლს ასრულებს როგორც მემკვიდრეობა, ისე გარეგანი ფაქტორები და სტრესი. არის შემთხვევები, როცა ერთი კვერცხუჯრედიდან დაბადებულ ტყუპთან ერთს აქვს ეს დაავადება, მეორეს კი არა. ხშირად ის გენეტიკურად მოჰყვება თაობიდან თაობას, შესაძლოა, ერთდროულადაც ჰქონდეს ოჯახის რამდენიმე წევრს. თუმცა, ფსორიაზის გენი, რომელიც მამისგან ან დედისგან შვილს გადაეცემოდა და ფსორიაზს გამოიწვევდა, როგორც ასეთი, არ არსებობს.
მოდი, მარტივად ავხსნათ, რა ხდება ფსორიაზის დროს.
მოგეხსენებათ, კანი რამდენიმე შრისგან შედგება. ბაზალური შრიდან უჯრედები იზრდება და ზედაპირზე ამოდის, მერე კი გარქოვანებას განიცდის და იქერცლება. ნორმაში ეს ციკლი ოცდაათ დღეს გრძელდება. ფსორიაზის დროს კი პროცესი დაჩქარებულია – დამახასიათებელი ფსორიაზული ბალთების მიდამოში უჯრედთა განახლება შვიდ დღეში ერთხელ ხდება. ამ დროს ჭარბი უჯრედები აქერცვლას ვერ ასწრებს და ქერქს წარმოქმნის.
გენეტიკურ განწყობასთან ერთად მნიშვნელოვანია მაპროვოცირებელი ფაქტორებიც. ხუთიდან ერთი შემთხვევა სწორედ ასეთია. წინაპართაგან შესაძლოა არავის ჰქონდეს კანის ეს დაავადება, შთამომავალს კი აღმოაჩნდეს. სქესთან მიმართება მკაფიო არ არის – დაახლოებით თანაბარი სიხშირით ემართებათ ქალებს და კაცებს. შედარებით იშვიათია ბავშვებთან, უმეტესად მოწიფულ ასაკში ხდება მისი პირველი გამოვლენა. თუ დაავადების დებიუტი ბავშვობაში მოხდა, წესისამებრ, ის უფრო მძიმედ მიმდინარეობს.
- – კლინიკურად როგორ ვლინდება ფსორიაზი? გამონაყარი მისი ცნობილი სიმპტომია; კიდევ რამეს ხომ არ იწვევს?
– ფსორიაზი ქრონიკული დაავადებაა და, როგორც ყველა ასეთ დაავადებას, რემისიები და გამწვავებები ახასიათებს. რემისია შესაძლოა რამდენიმე წელიწადსაც გაგრძელდეს, მერე კი მაპროვოცირებელი ფაქტორის გავლენით დაავადების სიმპტომებმა ხელახლა იჩინოს თავი.
არსებობს ფსორიაზის რამდენიმე კლინიკური ფორმა. ყველაზე მეტად კანის ფორმაა გავრცელებული. ამ დროს პროცესი მხოლოდ კანსა და ფრჩხილებს მოიცავს. კანზე სპეციფიკური გამონაყარი, მოვერცხლისფრო ქერქით დაფარული ფსორიაზული ბალთები წარმოიქმნება, ხოლო ფრჩხილებზე – თითისტარისებრი ჩანაჭდევები. ბალთები დროდადრო ჩნდება, მერე კი მკურნალობის შედეგად, ზოგჯერ – თავისთავადაც, უკვალოდ ქრება.
ფსორიაზული გამონაყარი სხეულის უპირატესად იმ უბნებზე იჩენს თავს, რომლებიც ყველაზე მეტს მოძრაობს – იდაყვებზე, მუხლებზე, თავის თმიან მიდამოზე.
ცნობილია ფსორიაზის ლოკალური ფორმებიც, როდესაც დაზიანება მხოლოდ ერთ უბანს მოიცავს, – ასეთია, მაგალითად, თავის თმიანი მიდამოს ფსორიაზი, – და შედარებით მძიმე, გავრცობილი, გენერალიზებული ფორმებიც, როდესაც გამონაყარი მთელ სხეულს ედება და ბუშტუკოვან ელემენტებად ყალიბდება. სიცოცხლისთვის საშიშია ფსორიაზის ერთ-ერთი ტიპი – ცუმბუშის დაავადება.
მძიმე შემთხვევებში, გენერალიზებული ფორმის დროს, მოსალოდნელია ერითროდერმული ფსორიაზის განვითარება. ამ დროს დაზიანებულია კანის 80%. გამონაყარს თან ახლავს ქავილი და ტემპერატურული რეაქციაა. პაციენტის სიცოცხლეს საფრთხე ემუქრება. ფსორიაზის ეს ფორმა სტაციონარულ მკურნალობას მოითხოვს.
არსებობს დაავადების ართროპათიული ფორმებიც. ამ დროს სახსრებიც ზიანდება – მტკივნეულია, ხშირად ანთებადი, დაავადების პროგრესირებამ კი შესაძლოა მოძრაობის შეზღუდვამდეც მიგვიყვანოს.
საბედნიეროდ, დაავადებულთა უმრავლესობას ფსორიაზის კანის ფორმა აქვს.
- – რამ შეიძლება გაუწიოს პროვოცირება ფსორიაზის გამწვავებას?
– მაპროვოცირებელი ფაქტორია სტრესი – ეს უკვე გითხარით. ასევე – ზოგიერთი წამალი, მათ შორის – ანთების საწინააღმდეგო არასტეროიდული მედიკამენტები. ალკოჰოლიც მძლავრი მაპროვოცირებელი ფაქტორია. შედარებით იშვიათად დაავადების გამწვავებას პროვოცირებას უწევს თამბაქო. რეციდივამდე ზოგჯერ ინტერფერონით მკურნალობასაც მივყავართ. მძიმე ვითარება იქმნება შიდსის დროსაც – მოგეხსენებათ, ამ დროს დათრგუნულია იმუნური სისტემა, რის გამოც ფსორიაზის რეციდივი უფრო ხშირია. საკვები ამ დაავადების გამწვავებას არ იწვევს, აქ სხვა პრობლემაა – ზოგიერთმა პროდუქტმა, განსაკუთრებით – ალერგიულებმა, შესაძლოა ქავილი გამოიწვიოს, ფსორიაზისთვის კი კებნერის ფენომენია დამახასიათებელი – იმ ადგილას, სადაც მოვიქავებთ, შესაძლოა ახალი ბალთა გაჩნდეს. მზე უმეტესად აუმჯობესებს მდგომარეობას, თუმცა გამორიცხული არ არის, პირიქითაც მოხდეს.
- – რის საფუძველზე სვამენ დიაგნოზს?
– დიაგნოზის დასასმელად ათიდან ცხრა შემთხვევაში ვიზუალური შეფასებაც კმარა. კვლევის ბიოფსიურ მეთოდსაც ვიყენებთ, თუმცა იშვიათად – უმეტესად კლინიკური სურათის შეფასება და ანამნეზის შეკრებაც გვყოფნის. ყველაზე ხშირად ფსორიაზის დიფერენცირება სებორეისგან გვიწევს, რადგან მათი გამონაყარი მეტ-ნაკლებად ერთმანეთს ჰგავს, თუმცა სებორეას “საყვარელი” ადგილები აქვს სხეულზე, თანაც ამ დროს ფრჩხილების თითისტარისებრი დაზიანება არ ხდება. არც იდაყვებზე ბალთების არსებობაა მისთვის დამახასიათებელი.
- – იკურნება თუ არა ფსორიაზი, ან მისი სრულფასოვანი რემისია თუა შესაძლებელი?
– ფსორიაზის სრულფასოვანი რემისია, ცხადია, ხდება, განკურნება კი, სამწუხაროდ, შეუძლებელია. ყველაზე ხანგრძლივი რემისია, რაც კი ჩემს პრაქტიკაში შემხვედრია, ცამეტწლიანი იყო. რემისიის დროს მკურნალობა არ არის საჭირო და ადამიანი ჩვეულებრივ აგრძელებს ცხოვრებას, ოღონდ რამდენიმე, არცთუ მკაცრი წესი უნდა დაიცვას: ეცადოს, არ აჰყვეს ნერვებს, თავი არიდოს სტრესს, ალკოჰოლს, ალერგიულ საკვებს (არაალერგიული პროდუქტი არ იკრძალება), მოუაროს კანს, ერიდოს მის მოქავებას, გაკაწვრას... ამ პერიოდში სასურველია კურორტოთერაპიაც.
მკურნალობენ უმთავრესად სტეროიდული მალამოებით, D3 ვიტამინის ანალოგი კრემებითა და ლოსიონებით, ასევე – A ვიტამინის მარილებით. არსებობს ახალი ბიოლოგიური პრეპარატებიც, რომლებიც საკმაოდ ეფექტურია, თუმცა საკმაოდ ძვირი – ერთი კურსი 10-20 ათას დოლარამდე ჯდება, ამიტომ სარეზერვო პრეპარატებად არის მიჩნეული.
- – რას გვეტყვით მკურნალობის ხალხურ მეთოდებსა და ფსიქოლოგიურ დახმარებაზე?
– ექიმის დაუკითხავად მკურნალობა, თუნდაც ფიტოპრეპარატებით ან სხვა ხალხური მეთოდებით, არ შეიძლება, რადგან ისინი არც ისე უწყინარია, როგორც ერთი შეხედვით ჩანს. ფსიქოლოგის კონსულტაცია სასურველია, ზოგჯერ – აუცილებელიც კი, განსაკუთრებით ბავშვებთან, რომლებსაც ყველაზე მეტად უჭირთ ამ დაავადების თანმხლებ ფსიქოსოციალურ პრობლემებთან განმლავება. ექიმებმა ვიცით, რომ ფსორიაზის გადადება შეუძლებელია, მაგრამ საქმეში ჩაუხედავ ხალხს მისი სიმპტომები აშინებს, ამიტომ ყველამ – როგორც დაავადებულმა, ისე მისმა წრემ და, საზოგადოდ, მოსახლეობამ – უნდა იცოდეს, რომ ფსორიაზი გადამდები არ არის და მასთან დაკავშირებით ყოველგვარი შიში უსაფუძვლოა.
თავად პაციენტებს კი ვურჩევდი, არ ეშინოდეთ ფსორიაზის. მართალია, ის არ იკურნება, მაგრამ თანამედროვე მედიცინას შეუძლია, მკვეთრად გააუმჯობესოს ცხოვრების ხარისხი და დაავადებით გამოწვეული დისკომფორტი მინიმუმამდე დაიყვანოს, თუმცა ამისთვის უპირველესად თავად პაციენტის სურვილი და მონდომებაა საჭირო.
თრომბოფილია – შენელებული მოქმედების ნაღმი
მიუხედავად თანამედროვე მედიცინის მნიშვნელოვანი მიღწევებისა, თრომბოზი და მასთან დაკავშირებული გართულებები კვლავ გლობალურ სამედიცინო-სოციალურ პრობლემად რჩება და მთელ მსოფლიოში სიკვდილიანობისა და ინვალიდიზაციის ძირითად მიზეზს წარმოადგენს.
სადღეისოდ უკვე დადგენილია თრომბოზის რისკფაქტორების მთელი წყება. მათ შორის უმნიშვნელოვანესი ადგილი უკავია თრომბოფილიის ფენომენს. თრომბოფილია სამედიცინო ტერმინია, რომელიც სიტყვასიტყვით “თრომბოზის სიყვარულს” ანუ თრომბოზისადმი მიდრეკილებას ნიშნავს.
სისხლის შედედების დარღვევასთან დაკავშირებული საკითხები პრობლემურია მთელი მსოფლიოსთვის,ხოლო ჩვენს ქვეყანაში კიდევ უფრო მწვავედ დგას, რადგან, სამწუხაროდ, მათდამი არათუ უბრალო მოსახლეობის, არამედ ექიმების დამოკიდებულებაც ძალზე სტერეოტიპულია და ეს ხშირად იქცევა სერიოზული სამედიცინო შეცდომების მიზეზად.
გვესაუბრება “ავერსის კლინიკის” ექიმი ჰემატოლოგი ლევან მახალდიანი:
– ტერმინი თრომბოფილია პირველად ნორვეგიელმა ექიმმა ეგებერგმა გამოიყენა. მან 1965 წელს აღწერა ოჯახი, რომლის რამდენიმე წევრს თრომბოზული გართულებები ჰქონდა. დღეს კლინიცისტები სულ უფრო მეტ ყურადღებას აქცევენ თრომბოფილიას, რადგან ამ პათოლოგიის დროს მოსალოდნელია, თრომბოზი განვითარდეს სავსებით ჯანმრთელ, ინტაქტურ (დაუზიანებელ) სისხლძარღვში და ასეთი რამ შეიძლება ნებისმიერი ასაკისა და სქესის ადამიანს დაემართოს.
არსებობს ორი ტიპის თრომბოფილია: შეძენილი და მემკვიდრეობითი. შეძენილი თრომბოფილიის კლასიკური მაგალითია ანტიფოსფოლიპიდური სინდრომი, რომელსაც შეუძლია, ახალგაზრდა ასაკში გამოიწვიოს იშემიური ინსულტი, მიოკარდიუმის ინფარქტი, ღრმა ვენების თრომბოზი და ხშირად – სამეანო პათოლოგიაც (სპონტანური აბორტი, მკვდრადშობადობა და სხვ.). მემკვიდრეობით თრომბოფილიას მედიცინა შედარებით ცოტა ხანია იცნობს. ბოლო ორი დეკადის განმავლობაში აღმოჩენილ იქნა მუტაციები, რომლებიც იწვევს თრომბოზებისადმი მიდრეკილებას და, რაც ყველაზე მნიშვნელოვანია, ეს მუტაციები გადაეცემა მემკვიდრეობით.
ზემოთქმულის გათვალისწინებით, დიდი მნიშვნელობა ენიჭება თრომბოფილიის დროულ აღმოჩენას, რადგან მისი მკურნალობა რადიკალურად განსხვავებულ მიდგომას მოითხოვს. შესაძლოა, პაციენტს მთელი სიცოცხლის განმავლობაში დასჭირდეს სისხლის გამათხელებელი მედიკამენტების მიღება.
- – რამდენად გავრცელებულია ეს პრობლემა საქართველოში?
– თრომბოფილიის შემთხვევები ჩვენს ქვეყანაშიც ძალზე ხშირია. დასასრულს უახლოვდება შოთა რუსთაველის სამეცნიერო ფონდის მიერ დაფინანსებული საგრანტო პროგრამა, რომელმაც საშუალება მოგვცა, შეგვესწავლა ქართულ პოპულაციაში მემკვიდრეობითი თრომბოფილიის გავრცელების მაჩვენებელი. დღეს უკვე შეგვიძლია ვთქვათ, რომ ეს პრობლემა ჩვენი ქვეყნისთვისაც არანაკლებ აქტუალურია, ვიდრე სხვა ევროპული ქვეყნებისთვის.
- – როგორ შეიძლება თრომბოფილიაზე ეჭვის მიტანა?
– აუცილებლად უნდა ითქვას, რომ თრომბოფილია ჩვეულებრივ კოაგულოგრამაზე არ ჩანს. ექიმმა თრომბოფილიაზე ეჭვი უნდა მიიტანოს, თუ:
* თრომბოზი (მიოკარდიუმის ინფარქტი, იშემიური ინსულტი, ღრმა ვენების თრომბოზი, ფილტვის არტერიის თრომბოემბოლია) განვითარდა ახალგაზრდა ასაკში (50 წლამდე);
* პაციენტს აქვს არატიპური ლოკალიზაციის თრომბოზი (მეზენტერიალური სისხლძარღვების თრომბოზი, სინუს თრომბოზი და სხვ.);
* პაცენტი ქალია, რომელსაც წარსულში რამდენიმე სპონტანური აბორტი აქვს გადატანილი.
მემკვიდრეობითი თრომბოფილიის დროს ხშირია ოჯახური შემთხვევები, როდესაც ოჯახში რამდენიმე ადამიანს – ბაბუას, მამას, შვილს – აქვს თრომბოზი. ასეთ დროს აუცილებლად უნდა ჩატარდეს მოლეკულურ-გენეტიკური კვლევა, რომელიც საქართველოში უკვე ორი წელია დანერგილია. მისი საშულებით შეგვიძლია დავადგინოთ, აქვს თუ არა პაციენტს მემკვიდრეობითი თრომბოფილია. მემკვიდრეობითი თრომბოფილიის აღმოჩენა მნიშვნელოვანია არა მარტო პაციენტისთვის, არამედ მთელი მისი შთამომავლობისთვის. თრომბოფილიის დადასტურების შემთხვევაში მას ცხოვრების სტილის რადიკალურად შეცვლა მოუწევს. სამწუხაროდ, ქართულ სინამდვილეში ასეთი პაციენტები ხვდებიან არა ჰემატოლოგებთან, რომელთა პირდაპირი ფუნქციაა თრომბოფილიის მართვა, არამედ სხვა სპეციალობის ექიმებთან.
საზოგადოდ, თრომბოფილიის მქონე პაციენტის მართვა ძალიან რთულია. დადასტურებულია, რომ ვენური თრომბოზის მქონეთა 30%-ს თრომბოზის განვითარებიდან პირველი ათი წლის განმავლობაში განმეორებით ემართება თრომბოზი. ასეთი პაციენტის მართვა ბეწვის ხიდზე სიარულს ჰგავს – სისხლის გამათხელებელის მოხსნის შემთხვევაში შესაძლოა განმეორებით თრომბოზი განვითარდეს, არმოხსნის შემთხვევაში კი სიცოცხლისთვის საშიში სისხლდენა დაემართოს. ასეთ დროს საჭიროა ოქროს შუალედის პოვნა, რაც არცთუ ადვილია.
- – ემართება თუ არა თრომბოზი ყველას, ვისაც თრომბოფილია აქვს?
– რა თქმა უნდა, არა. ადამიანს შეიძლება ჰქონდეს თრომბოფილია, მაგრამ წლების განმავლობაში არაფერმა შეაწუხოს, მერე კი წააწყდეს რისკფაქტორს, შეიქმნას ხელსაყრელი ვითარება და თრომბოფილიამ თავი გამოაჟღავნოს. ამის გამო ეს უკანასკნელი შეიძლება შენელებული მოქმედების ნაღმს შევადაროთ.
- – რა ფაქტორებია ეს?
– ეს ფაქტორებია:
* ჭარბი წონა;
* სიმსივნური პროცესი;
* იმობილიზაცია (ხანგრძლივი წოლითი რეჟიმი ამა თუ იმ მძიმე დაავადების შემთხვევაში);
* ორსულობა, რადგან ამ დროს ფიზიოლოგიურად იმატებს სისხლის შედედების პოტენციალი;
* ლოგინობის ხანა. ამ დროს რისკი განსაკუთრებით მაღალია, ამიტომ თრომბოფილიის მქონე პაციენტს, რომელსაც საკეისრო კვეთა უტარდება, ოპერაციიდან 12 საათის შემდეგ ორი კვირის, ზოგჯერ ექვსი კვირის განმავლობაშიც კი ენიშნება სისხლის გამათხელებლების საპროფილაქტიკო დოზა;
* ნებისმიერი ქრონიკული ანთებითი დაავადება;
* ტრავმა;
* დიდი მასშტაბის ოპერაციული ჩარევა;
* ფრენა ექვს საათზე მეტხანს – ამ დროს ხდება სისხლის შეგუბება ქვედა კიდურების ვენებში.
თუ ადამიანმა იცის, რომ თრომბოფილია აქვს, რისკფაქტორების არსებობის შემთხვევაში თავად უნდა მიაწოდოს ინფორმაცია მკურნალ ექიმს.
ანტიფოსფოლიპიდური სინდრომი და ორსულობა
- – რა არის ანტიფოსფოლიპიდური სინდრომი?
– ანტიფოსფოლიპიდური სინდრომი არის აუტოიმუნური პროცესი, რომლის დროსაც ორგანიზმში იმატებს ფოსფოლიპიდების საწინააღმდეგოდ მოქმედი ანტისხეულების რაოდენობა. მარტივად რომ ვთქვათ, ეს არის პათოლოგიური პროცესი, რომლის დროსაც მომატებულია სისხლის შედედების პოტენციალი ანუ სისხლი ზედმეტად შესქელებულია.
ანტიფოსფოლიპიდური სინდრომი განსაკუთრებით აქტუალურია ორსულებთან, რადგან არღვევს ნაყოფსა და დედას შორის სისხლის მიმოქცევას (ფეტოპლაცენტური უკმარისობა) და ხშირად იწვევს სპონტანურ აბორტს. შესაძლოა გახდეს მკვდრადშობადობის, პრეეკლამფსიის და სხვა სამეანო პათოლოგიების მიზეზიც.
არაორსულ ახალგაზრდებში მან შესაძლოა გამოიწვიოს იშემიური ინსულტი, მიოკარდიუმის ინფარქტი, ღრმა ვენების თრომბოზი, ფილტვის არტერიის თრომბოემბოლია, ამიტომ თუ ახალგაზრდას რომელიმე ეს პრობლემა აქვს, აუცილებლად უნდა გამოირიცხოს ანტიფოსფოლიპიდური სინდრომი.
- – როგორ ადგენენ ანტიფოსფოლიპიდური სინდრომის არსებობას?
– დიაგნოზის დასმა არც ისე ადვილია, როგორც ჰგონია დღეს მრავალ ექიმს საქართველოში. უფრო მეტიც – ეს არის ერთ-ერთი რთულად დიაგნოსტირებადი პათოლოგია. დიაგნოზის საბოლოო ვერიფიცირებისთვის აუცილებელია კლინიკური და ლაბორატორიული მონაცემების შეჯერება. კოაგულოგრამაში ეს პათოლოგია, ჩვეულებრივ, არ ჩანს. მის გამოსავლენად საჭიროა როგორც იმუნოლოგიური, ასევე კოაგულაციური ტესტების ჩატარება, რომლებიც აუცილებლად უნდა განმეორდეს თორმეტი კვირის შემდეგ. გასათვალისწინებელია, რომ ჯანმრთელი პოპულაციის 5%-ს ისედაც აქვს ეს ანტისხეულები, ამრიგად, მათი არსებობა ანტიფოსფოლიპიდურ სინდრომს არ ნიშნავს. პრობლემა ის არის, რომ თუ პაციენტს ანამნეზში არ უდასტურდება სპონტანური აბორტი ან არტერიული`ვენური თრომბოზი, მხოლოდ ლაბორატორიული კვლევების საფუძველზე დიაგნოზის დასმა არ შეიძლება.
არასწორია, როდესაც პირველივე ორსულობისას ექიმი ანტიფოსფოლიპიდური სინდრომის სადიაგნოზო ტესტებს უნიშნავს ქალს. ყველაზე დიდ ყურადღებას მოითხოვს ანამნეზი. ანტიფოსფოლიპიდური სინდრომი მაშინ უნდა გამოირიცხოს, თუ პაციენტი წარსულში აღნიშნავს რამდენიმე სპონტანურ აბორტს, მკვდრადშობადობას ან თრომბოზს ახალგაზრდა ასაკში. დღეს წარუმატებელი ორსულობის მიზეზად ყველა რატომღაც სისხლის შედედების დარღვევებს მიიჩნევს, რაც ხშირად შეცდომაა.
- – როგორ მკურნალობენ ანტიფოსფოლიპიდურ სინდრომს?
– თუ ანტიფოსფოლიპიდური სინდრომის დიაგნოზი დადასტურდა, საჭიროა სისხლის გამათხელებლების ხანგრძლივი მიღება, თუ თრომბოზი რამდენჯერმე განმეორდა – მთელი სიცოცხლის განმავლობაშიც კი. ქალმა კი ორსულობის ბოლომდე უნდა მიიღოს სისხლის გამათხელებლები და ანტიაგრეგანტები.
გავრცელებული შეცდომაა ორსულთათვის გამათხელებლის დანიშვნა მხოლოდ ათი დღით. თუ ექიმი ჩათვლის, რომ ორსულს აქვს სისხლის შედედების პათოლოგია, მკურნალობა აუცილებლად ორსულობის ბოლომდე უნდა გაგრძელდეს. გამათხელებელი დროებით ათხელებს სისხლს, მისი მოხსნისთანავე შედედების სისტემა საწყის მდგომარეობას უბრუნდება. ამ პათოლოგიის სამართავად წინათ აქტიურად იყენებდნენ პლაზმაფერეზს, თანამედროვე რეკომენდაციებიდან მკურნალობის ეს მეთოდი საერთოდ ამოღებულია.
დ-დიმერი
- – რას წარმოადგენს დ-დიმერი?
– დ-დიმერი, უხეშად რომ ვთქვათ, არის პროდუქტი, რომელიც თრომბის, იმავე შედედებული სისხლის დაშლისას წარმოიქმნება. სამწუხაროა, რომ დ-დიმერი, მსგავსად პროთრომბინის ინდექსისა, ქართულ სამედიცინო საზოგადოებასა და მოსახლეობაში, განსაკუთრებით – ორსულებში, იმკვიდრებს დამახინჯებულ სახელს და მრავალი უბედურების მომასწავებელ მარკერად მიიჩნევა. სინამდვილეში ის შეიძლება მომატებული იყოს ნებისმიერი ანთებითი დაავადების დროს. დ-დიმერის კვლევას იყენებენ ვენური თრომბოემბოლიზმის გამოსარიცხად და ორსულობისას მისი ხშირი შემოწმება კლინიკური თვალსაზრისით შესაძლოა ნაკლებინფორმაციული იყოს. ერთი სიტყვით, ბუზს ვაქცევთ სპილოდ, რომელიც შემდეგ მხოლოდ იმ ექიმს კი არ აბნევს, რომელმაც ეს კვლევა შეუკვეთა, არამედ სტრესულ მდგომარეობაში აგდებს ორსულს, რომლის ერთადერთი საზრუნავი დ-დიმერის რაოდენობის დაქვეითება ხდება, ეს კი ხშირად შეუძლებელია, რადგან დ-დიმერი, განსაკუთრებით – უკანასკნელ ტრიმესტრში, ყველა ორსულს ფიზიოლოგიურად აქვს მომატებული. ექიმებს ვურჩევდი, ნაკლები ყურადღება მიექციათ დ-დიმერისთვის და მისი მაჩვენებლის საფუძველზე არ გადაეწყვიტათ სისხლის გამათხელებლის დანიშვნა.
ხშირად ექიმი დ-დიმერისა და პროთრომბინის ინდექსის მაღალი მაჩვენებლების საფუძველზე ნიშნავს სისხლის გამათხელებელს და ელოდება მათ დაქვეითებს, რაც შეუძლებელია, ხშირად, პირიქით, იმატებს კიდეც.
თუ ორსულს ანტიფოსფოლიპიდური სინდრომი დაუდასტურდა, დ-დიმერის რაოდენობის მიუხედავად, საჭიროა დაენიშნოს სისხლის გამათხელებელი საშუალებები ორსულების ფაქტის დადასტურების დღიდან მშობიარობამდე.
პროთრომბინის ინდექსი
- – რა არის პროთრომბინის ინდექსი?
– სამწუხაროდ, საქართველოში, პირველადი ჯანდაცვის დაწესებულებებში, სადაც პაციენტი ყოველწლიური გეგმური შემოწმებისთვის მიდის, სისხლის საერთო ანალიზთან ერთად მას ჯერ კიდევ უმოწმებენ პროთრომბინის ინდექსს.
პროთრომბინი ინდექსი არის ტესტი, რომელიც წარმოდგენას გვიქმნის სისხლში შედედების ოთხი ფაქტორის (II, VII, IX, X) კონცენტრაციაზე. ეს კოაგულაციური ტესტი თავის დროზე იმისთვის შეიქმნა, რომ იოლი ყოფილიყო სისხლის გამათხელებელი საშუალებების (ფენილინის, ვარფარინის) დოზირება. დღეს ამისთვის იყენებენ INR-ს. წლების განმავლობაში ამ კვლევის დანიშვნის ჩვენებამ ტრანსფორმაცია განიცადა და უკანასკნელ ხანს ჩამოყალიბდა სტერეოტიპი, თითქოს პროთრომბინის მაღალი ინდექსის მქონე პაციენტს მომატებული ჰქონდეს თრომბოზის განვითარების რისკი. საკითხისადმი ასეთი მიდგომა არასწორია; პაციენტს, რომლის პროთრომბინის ინდექსი 80-ია, იმავე წარმატებით შეიძლება განუვითარდეს თრომბოზი, როგორითაც 120 პროთრომბინის ინდექსის მქონეს. პროთრომბინის მაღალი მაჩვენებელი მკურნალობას არ მოითხოვს.
ხშირია მეორე შეცდომაც – უნიშნავენ ასპირინს, რაც სისხლის შედედების სულ სხვა რგოლზე, კერძოდ, თრომბოციტებზე მოქმედებს და პროთრომბინის ინდექსთან საერთო არაფერი აქვს. აშშ-სა თუ ევროპის ქვეყნებში ძნელად იპოვით ექიმს, თუნდაც ჰემატოლოგს, რომელსაც წარმოდგენა ექნება პროთრომბინის ინდექსსზე. ეს არის საქართველოში (ასევე – სხვა პოსტსაბჭოთა ქვეყნებში) გამეფებული სტერეოტიპი, რომლის ამოძირკვას შესაძლოა ათეულობით წელი დასჭირდეს.
პროთრომბინის ინდექსი ცვალებადი მაჩვენებელია, რომელიც ძალზე მგრძნობიარეა გარემო ფაქტორების (ტემპერატურული რეჟიმის, მიღებული სითხის რაოდენობის) მიმართ, ამიტომ ადამიანს შესაძლოა ერთ დღეს 120 ჰქონდეს, მეორე დღეს – 90. ეს ხშირად იწვევს პაციენტთა უკმაყოფილებას, რომლებიც ლაბორატორიებს ბრალად სდებენ, თითქოს კვლევა არასწორად შესრულდა. პროთრომბინის ინდექსი როგორც სკრინინგული კვლევა ამოღებულ უნდა იქნეს სამედიცინო პრაქტიკიდან.
სისხლის გამათხელებლები
– სისხლის გამთხელებლების თვითნებური მიღება კატეგორიულად აკრძალულია. მედიკამენტი კლინიკური მონაცემების საფუძველზე უნდა შეირჩეს. მაგალითად, ვენური თრომბოზის დროს უმეტესად სისხლის გამათხელებლებია საჭირო: ვარფარინი, დაბალმოლეკულური ჰეპარინი, ჩვეულებრივი ჰეპარინი, – არტერიული თრომბოზის დროს კი ასპირინი ანუ ანტითრომბოციტული მედიკამენტები.
უნდა ითქვას, რომ ვარფარინი, რომელსაც საქართველოში ხშირად ექიმის დანიშნულების გარეშე იღებენ, შესაძლოა სიცოცხლისთვის საშიში სისხლდენების მიზეზად იქცეს. თუ არ მოხდა მისი კონტროლი INR-ის საშუალებით, პრეპარატის მიღებიდან რამდენიმე დღეში პაციენტს შესაძლოა განუვითარდეს ისეთი გართულება, როგორიცაა, მაგალითად, ჰემორაგიული ინსულტი ან მწვავე სისხლედნა კუჭ-ნაწლავის ტრაქტიდან.
ვარფარინის დოზირება ინდივიდუალურია. თერაპიული ეფექტის მისაღებად INღ 2-3 უნდა იყოს. ამისთვის ერთ პაციენტს შესაძლოა ერთი ტაბლეტი ეყოს, მეორეს ხუთიც კი დასჭირდეს.
პრევენცია
- – შესაძლებელია თუ არა თრომბოზის პრევენცია?
– რა თქმა უნდა, შესაძლებელია. ეს მნიშვნელოვანწილად იმაზეა დამოკიდებული, რამდენად არიან საზოგადოება და სამედიცინო პერსონალი ინფორმირებული თრომბოფილიის შესახებ. მაგალითად მოვიყვან განვითარებულ ქვეყნებში დამკვიდრებულ მიდგომას: უკლებლივ ყველა პაციენტს, რომელიც თავსდება კლინიკაში 24 საათით და მეტი ხნით, მარტივი კითხვარის საშუალებით უფასებენ თრომბოზის განვითარების რისკს და თუ ის მაღალი რისკის ჯგუფში მოხვდება, მაშინვე ეწყება პროფილაქტიკა სისხლის გამათხელებლებით (განსაკუთრებით _ იმ პაციენტებს, რომლებსაც დიდი მასშტაბის ოპერაციები უტარდებათ). ყველამ, განსაკუთრებით მათ, ვისაც თრომბოფილია აქვს, უნდა იცოდეს, რა სწევს მაღლა თრომბოზის რისკს და ახსოვდეს ისიც, რომ ცხოვრების აქტიური წესი (სპორტი), ჯანსაღი კვება, წონის კორექცია, სათანადო ჰიდრატაცია (სითხის მიღება) ამცირებს ზემოთ აღნიშნული პათოლოგიების განვითარების ალბათობას. სასურველია, პრობლემის მოგვარებაში ჩაერთოს მთელი საზოგადოება, არასამთავრობო ორგანიზაციები, სამედიცინო პერსონალი, რათა თავიდან ავიცილოთ სიცოცხლისთვის საშიში გართულება, რომელსაც თრომბოზი ჰქვია.