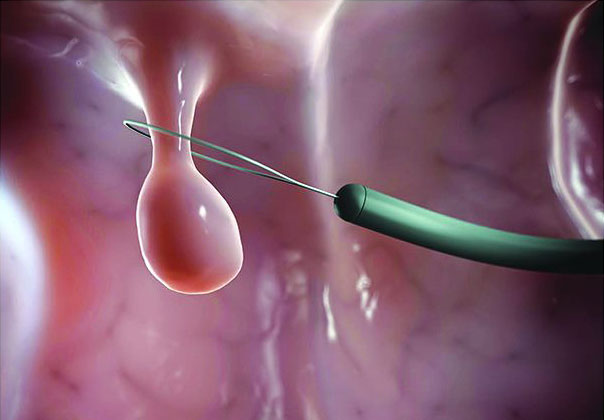
პოლიპი – უწყინარი თუ საშიში?
გააზიარე:
სიტყვა "სიმსივნე" უმეტესობას შიშის ზარს სცემს, თუმცა ზოგჯერ მას "კეთილთვისებიანსაც" მოაყოლებენ ხოლმე. ამ შემთხვევაში საქმე გაცილებით უკეთესადაა, მაგრამ მოდუნების უფლება მაინც არ გვაქვს: ზოგიერთ კეთილთვისებიან სიმსივნეს მალიგნიზაციის – ავთვისებიან დაავადებად გადაგვარების – უნარი შესწევს. ამ დროს მთავარია, წარმონაქმნი მანამდე აღმოვაჩინოთ და ვუმკურნალოთ, სანამ ზნეს შეიცვლის და ადამიანის სიცოცხლეს საფრთხეს შეუქმნის.
კეთილთვისებიანი სიმსივნეა პოლიპიც. ის ლორწოვანი გარსის უჯრედების არანორმალური ზრდა-გამრავლების შედეგია. პოლიპი მრავალ ორგანოში ჩნდება. ზოგჯერ სრულიად უწყინარია, ზოგჯერ კი კიბოსწინარე მდგომარეობაა და მკაცრ მეთვალყურეობას მოითხოვს. ნომრის მთავარ თემაში ყველაზე გავრცელებულ პოლიპებზე, მათი განვითარების მიზეზებზე, გაავთვისებიანების რისკსა და მკურნალობის მეთოდებზე გესაუბრებით.
მსხვილი და სწორი ნაწლავები პოლიპების საყვარელი ადგილებია. ამ ორგანოთა ეპითელური უჯრედებისგან განვითარებულ წარმონაქმნებს კოლორექტალურს უწოდებენ. ყველაზე ხშირად სწორედ ასეთი პოლიპები გვხვდება, ამიტომ საუბარი მათი გაცნობით დავიწყოთ.
სტატისტიკური მონაცემებით, ამერიკის მოსახლეობის 20-30%-ს ესა თუ ის კოლორექტალური პოლიპი აქვს. მართალია, ასეთი წარმონაქმნების უმეტესობა უწყინარია, მაგრამ ხდება ისეც, რომ კოლორექტალური პოლიპი ნაწლავის კიბოს უდებს სათავეს
მოთხოვნა-მიწოდების დარღვევა
არავინ იცის, რატომ და როგორ წარმოიქმნება პოლიპი. ჯერჯერობით მხოლოდ ამ პროცესის ხელშემწყობი ფაქტორების დასახელება შეგვიძლია. დანამდვილებით ვერც იმას ვიტყვით, არის თუ არა ცალკეული ადამიანი პოლიპის განვითარებისგან სრულიად დაზღვეული ან, პირიქით, დაავადების უცილობელი სამიზნე. ასეა თუ ისე, ცნობილია, რომ პოლიპი სხვა არაფერია, თუ არა უჯრედების ზღვარგადასული აქტივობის შედეგი.
საქმე ის არის, რომ ნორმალური უჯრედი გეგმაზომიერად იზრდება და იყოფა. ეს ბუნებრივი პროცესია. პრობლემები მაშინ იწყება, როდესაც გენები მუტაციას განიცდის და უჯრედები უკონტროლო გამრავლებას იწყებს – ახალი უჯრედები საჭირო არ არის, მაგრამ მაინც წარმოიქმნება. უკონტროლოდ მზარდი ნაწლავის უჯრედები პოლიპებს წარმოქმნის. პოლიპი შეიძლება ნაწლავის ნებისმიერ უბანში გაჩნდეს, თუმცა ყველაზე ხშირად კოლინჯისა და სწორი ნაწლავის მარცხენა მხარეს წარმოიქმნება.
გამოყოფენ პოლიპების ორ ტიპს – არანეოპლაზიურსა და ნეოპლაზიურს. პირველი ტიპის პოლიპებს ავთვისებიანი გადაგვარება არ ახასიათებს, მეორე ტიპისა კი საშიშია. ნეოპლაზიური პოლიპები ადენომებად და დაკბილულ პოლიპებად იყოფა. ნაწლავური პოლიპების უმეტესობა ადენომურია. ასეთი პოლიპი ჯირკვალს მოგვაგონებს. მას ხშირად ადენომასაც უწოდებენ, მისგან განვითარებულ კიბოს კი ადენოკარცინომა ჰქვია. ადენოკარცინომა კოლორექტალური კიბოს ყველაზე გავრცელებული ტიპია.
საერთო ჯამში, რაც უფრო დიდია პოლიპი, მით უფრო მაღალია მისი მალიგნიზაციის რისკი, განსაკუთრებით – ნეოპლაზიური პოლიპების შემთხვევაში.
თავად პოლიპების განვითარების რისკს კი ზრდის:
* 50 წელზე უფროსი ასაკი;
* ნაწლავის ანთებითი დაავადება (კრონის დაავადება, წყლულოვანი კოლიტი);
* პოლიპოზის ოჯახური ისტორია;
* თამბაქოს წევა და ალკოჰოლის ჭარბი მოხმარება;
* სიმსუქნე და მცირე ფიზიკური აქტივობა;
* აფროამერიკული რასა;
* ცუდად კონტროლირებული შაქრიანი დიაბეტი ტიპი 2.
პოლიპები დაგვებედა
იშვიათად ადამიანს პოლიპების წარმომქმნელი გენეტიკური მუტაციები მემკვიდრეობით გადაეცემა. ასეთი მუტაციის არსებობისას უფრო მაღალია კოლორექტალური კიბოს განვითარების რისკიც.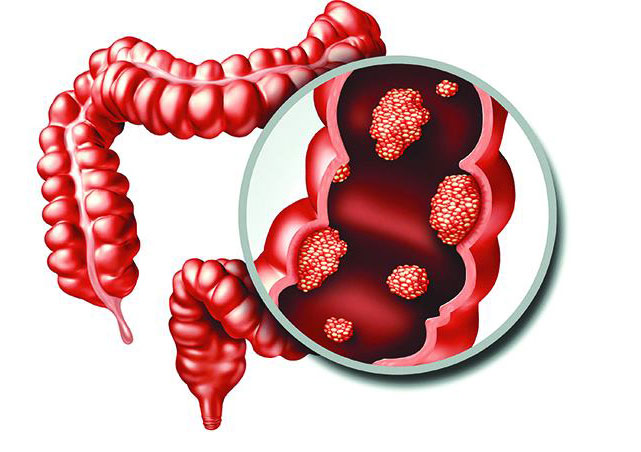
პოლიპის გამომწვევი თანდაყოლილი პათოლოგიებია:
* ლინჩის სინდრომი – ამ დარღვევის მქონე ადამიანს მცირე რაოდენობის პოლიპი უვითარდება, თუმცა ისინი სწრაფი მალიგნიზაციისკენ არიან მიდრეკილნი. ლინჩის სინდრომი ნაწლავის თანდაყოლილი კიბოს ყველაზე გავრცელებული მიზეზია. დადგენილია მისი კავშირი სარძევე ჯირკვლის, კუჭის, წვრილი ნაწლავის, საშარდე გზებისა და საკვერცხეების კიბოსთანაც.
* ოჯახური ადენომური პოლიპოზი – ეს იშვიათი დაავადებაა, რომელიც მსხვილ ნაწლავში ასობით, ზოგჯერ კი ათასობით პოლიპის წარმოქმნას იწვევს. დაავადება მოზარდ ასაკში იწყება. ნებაზე მიშვებული პოლიპოზის ფონზე კიბო ასიდან თითქმის ასივე შემთხვევაში ვითარდება, თანაც, წესისამებრ, 40 წლამდე.
* გარდნერის სინდრომი – ამ დაავადების დროს პოლიპები მსხვილ ნაწლავსა და წვრილ ნაწლავში ვითარდება. სინდრომს ახასიათებს სიმსივნური წარმონაქმნების გაჩენა კანზე, ძვლებზე და სხეულის სხვა უბნებშიც.
* MYH-ასოცირებული პოლიპოზი – ეს მდგომარეობა გარდნერის სინდრომს ჰგავს. ამ დროს მუტაციები ე.წ. MYH გენებში ვითარდება. დაავადებულს ხშირად უდასტურდება მრავლობითი ადენომური პოლიპი და ადრეულ ასაკში უვითარდება ნაწლავის კიბო.
* პეიც-ეგერსის სინდრომი – დაავადება მთელ სხეულზე, მათ შორის – ტუჩებზე, ღრძილებზე, ტერფებზე, პიგმენტური ლაქების გაჩენით იწყება, მერე კი მთელ ნაწლავში პოლიპები წარმოიქმნება.
* დაკბილული პოლიპოზის სინდრომი – ამ დროს მსხვილი ნაწლავის ზედა ნაწილში მრავლობითი დაკბილული პოლიპი ვითარდება.
როგორ აღმოვაჩინოთ?
პოლიპები კლინიკურ სიმპტომებს იშვიათად იწვევს. ეს სულაც არ არის კარგი. თავად განსაჯეთ: უჩინარი უწყინარი წარმონაქმნი უჩინარ საშიშ დაავადებად ტრანსფორმირდება და მაშინღა იჩენს თავს, როცა უკვე გვიანია. კლინიკური გამოვლენის შემთხვევაშიც კი სიმპტომები არასპეციფიკურია. მაგალითად, პოლიპს ახასიათებს:
* რექტალური სისხლდენა. სწორი ნაწლავიდან სისხლდენას არაერთი სხვა დაავადებაც იწვევს: ჰემოროი, ანალური ნახეთქი, სწორი ნაწლავის კიბო... შეუიარაღებელი თვალით ვერავინ იტყვის, რა დგას სისხლდენის მიღმა, მაგრამ სიმპტომი ნებისმიერ შემთხვევაში ყურადღებას მოითხოვს.
* განავლის ფერის ცვლილება. სისხლი ზოგჯერ წითელ წვეთებად მოჰყვება განავალს, ზოგჯერ კი ერევა და ფერს უცვლის (კუპრისფერს აძლევს) მონელებულ მასებს. განავლისთვის ფერის შეცვლა საკვებს, მედიკამენტებს და დანამატებსაც შეუძლია. ასე რომ, ეს ნიშანიც არასპეციფიკურია, მაგრამ საყურადღებო.
* ნაწლავთა მოქმედების ცვლილება. კიდევ უფრო ვრცელია იმ დაავადებათა ჩამონათვალი, რომლებიც ყაბზობას ან დიარეას იწვევს. თუ ნაწლავთა მოქმედების დარღვევა კვირაზე მეტია გრძელდება, შესაძლოა, საქმე დიდი ზომის პოლიპთან გვქონდეს. საყურადღებო ნიშანია სწორი ნაწლავიდან ლორწოს გამოყოფაც.
* ტკივილი. ნაწლავის დიდი ზომის პოლიპი პერიოდულად ტკივილის სინდრომითაც ვლინდება. წარმონაქმნი ნაწილობრივ ახშობს ნაწლავს და მუცლის სპასტიკურ ტკივილს იწვევს. ცხადია, პოლიპი ამ სიმპტომის გამომწვევი ერთადერთი მიზეზი არ არის.
* რკინადეფიციტური ანემია. ანემიის მიზეზების ჩამონათვალიც საკმაოდ ვრცელია. სისხლნაკლებობაზე მიუთითებს საერთო სისუსტე, დაღლილობა, ჰაერის უკმარისობა, სიფითრე... რა კავშირია პოლიპსა და ანემიას შორის? რკინადეფიციტური ანემია მაშინ არის მოსალოდნელი, როცა პოლიპი სისხლდენას იწვევს. საქმე ის გახლავთ, რომ ქრონიკული სისხლდენა რკინის დეფიციტს განაპირობებს, რასაც საბოლოოს ერითროციტებისა და ჰემოგლობინის ნაკლებობამდე მივყავართ, ამიტომ სისხლნაკლებობის დროს აუცილებელია პაციენტის გამოკვლევა ფარულ სისხლდენაზეც, რაც, თავის მხრივ, შესაძლოა პოლიპების არსებობაზე მიგვანიშნებდეს.
ეფექტური სტრატეგია
ამრიგად, მუცლის ტკივილი, სისხლიანი განავალი, ნაწლავთა მოქმედების ცვლილება ექიმთან მისვლის აუცილებლობაზე მიუთითებს, თუმცა, როგორც უკვე ვთქვით, ეს სიმპტომები ყოველთვის არ იჩენს თავს, ამიტომ მათ იმედად ვერ ვიქნებით. ფარულად მიმდინარე დაავადების დიაგნოსტიკის მთავარ საშუალებად სკრინინგი მიიჩნევა. ეს გახლავთ დაავადების დიაგნოსტიკის ოქროს სტანდარტი და ყველაზე ეფექტური სტრატეგია – სკრინინგი საშუალებას იძლევა, პრობლემას მანამდე მივაგნოთ, სანამ ავთვისებიან დაავადებაში გადაიზრდება. სკრინინგითვეა შესაძლებელი კიბოს ადრეულ ეტაპზე გამოვლენაც, ამ სტადიაზე დაწყებული მკურნალობა კი გაცილებით საიმედო და შედეგიანია.
საქართველოში უკვე წლებია მოქმედებს ეროვნული სკრინინგპროგრამა, რომელიც სხვა დაავადებებთან ერთად ნაწლავის კიბოს სკრინინგსაც მოიცავს. ვინაიდან კოლორექტალური პოლიპი კიბოსწინარე მდგომარეობად მიიჩნევა, სკრინინგის დროს განსაკუთრებული ყურადღება სწორედ ამ პათოლოგიის გამოვლენას ექცევა.
სკრინინგის ფარგლებში ტარდება ორი ტესტი. თავდაპირველად განავალს იკვლევენ ფარულ სისხლდენაზე. ამ მეთოდით განავალში უმნიშვნელო ოდენობის სისხლსაც კი აღმოაჩენენ, რომელიც კუჭის მოქმედების დროს არ ჩანს. თუმცა ტესტის დადებითი პასუხი ჯერ კიდევ არ ნიშნავს პოლიპის, მით უმეტეს – კიბოს, არსებობას. ის მხოლოდ იმაზე მიუთითებს, რომ ორგანიზმში ფარული სისხლდენა მიმდინარეობს. მისი მიზეზის დადგენაში კი კოლონოსკოპია გვეხმარება.
რა ხდება შიგნით?
კოლონოსკოპია პოლიპისა და კიბოს გამოსავლენი ყველაზე მგრძნობიარე მეთოდია. გამოკვლევის დროს კამერით აღჭურვილი წვრილი მილი უკანა ტანში შეჰყავთ. ექიმი საკუთარი თვალით ხედავს ნაწლავის ლორწოვანს. გამოკვლევა ბიოფსიის – ჰისტოლოგიური შესწავლისთვის პოლიპის ქსოვილის ნიმუშის აღების – საშუალებასაც იძლევა. კოლონოსკოპზე მოთავსებულია მავთულის მარყუჟიც, რომლითაც უმტკივნეულოდ აშორებენ პოლიპებს.
სკრინინგი უტარდება 50-დან 70 წლამდე ასაკის საქართველოს ნებისმიერ მოქალაქეს.
თუ განავლის ტესტის პასუხი ნორმის ფარგლებშია, განმეორებითი კვლევა ორიწლის შემდეგ ინიშნება, თუმცა, ექიმის მითითებით, შეიძლება უფრო ადრეც ჩატარდეს. სკრინინგის ფარგლებში გამოკვლევა უფასოა.
პოლიპების აღმოჩენა ვირტუალური კოლონოსკოპით (კტ კოლონოგრაფია), მოძრავი სიგმოიდოსკოპით და სხვა გზებითაც შესაძლებელია, თუმცა შემდეგ ბიოფსიისთვის თუ პოლიპის მოსაცილებლად კოლონოსკოპიის ჩატარება მაინც მოგიწევთ. საყურადღებოა ისიც, რომ ეროვნული სკრინინგპროგრამა აღნიშნულ კვლევებს არ ითვალისწინებს.
მკურნალობა
"არ არის პოლიპი – არ არის რისკი" – ასეთია პოლიპების მართვის მთავარი პრინციპი. პოლიპების უმრავლესობას მალიგნიზაცია არ ახასიათებს, თუმცა, სამწუხაროდ, დაბეჯითებით ვერავინ იტყვის, რომელი პოლიპი გადაგვარდება კიბოდ და რომელი დარჩება უწყინარ წარმონაქმნად, ამიტომ მიდგომა მარტივია: ყველა პოლიპი უნდა მოსცილდეს და რაც უფრო ადრე მოხდება ეს, მით უკეთესი.
არსებობს პოლიპექტომიის რამდენიმე გზა:
* პინცეტით ან მავთულის მარყუჟით მოცილება – ამ შემთხვევაში პოლიპექტომია კოლონოსკოპიის დროს ტარდება. თუ პოლიპი ერთ სანტიმეტრზე გრძელია, მის ქვეშ სითხე შეჰყავთ. წარმონაქმნი მაღლა იწევს, რაც ირგვლივ მდებარე ქსოვილებისგან მისი იზოლირების საშუალებას იძლევა და მის მოცილებას აადვილებს.
* მინიინვაზიური ქირურგია – მეტისმეტად დიდი ზომის პოლიპები ან ისეთი პოლიპები, რომელთა უსაფრთხო მოცილება შეუძლებელია, კოლონოსკოპიის დროს ლაპაროსკოპიულად უნდა მოსცილდეს. ეს მცირეინვაზიური პროცედურაა.
* სრული პროქტოკოლექტომია – თანდაყოლილი პათოლოგიების დროს პოლიპების სიმრავლის გამო მათი სათითაოდ მოცილება შეუძლებელია, ამიტომ ექიმი მთლიანად ამოკვეთს მსხვილ და სწორ ნაწლავს.
მოცილების შემდეგ
მკურნალობა და მეთვალყურეობა პოლიპების მოცილებისთანავე არ მთავრდება, განსაკუთრებით მაშინ, როცა პოლიპი ნეოპლაზიურია და დიდი. სტატისტიკური მონაცემებით, ასიდან ოცდაათ შემთხვევაში წანაზარდი ხელახლა წარმოიქმნება, ამიტომ პოლიპექტომიის შემდეგ მონიტორინგი აუცილებელია.
კოლონოსკოპია რეკომენდებულია პოლიპის მოკვეთიდან:
* 5-10 წლის შემდეგ, თუ გქონდათ მხოლოდ ერთი ან ორი მცირე ზომის პოლიპი;
* 3 წლის შემდეგ, თუ გქონდათ ორზე მეტი ან, სულ მცირე, 1 სმ ზომის ადენომური პოლიპი;
* 3 წლის განმავლობაში, თუ გქონდათ ათზე მეტი ადენომა;~
* 6 თვის განმავლობაში, თუ გქონდათ ძალიან დიდი ზომის ადენომა ან ადენომა, რომლის მოცილება ნაწილ-ნაწილ გახდა საჭირო.
სხვათა შორის, მიიჩნევა, რომ ასპირინი და ანთების საწინააღმდეგო არასტეროიდული მედიკამენტები პოლიპების ხელახალი გაჩენის რისკს ამცირებს, მაგრამ მათი მიღება მხოლოდ ექიმის დანიშნულებით შეიძლება და არავითარ შემთხვევაში – თვითნებურად.
პროფილაქტიკა შესაძლებელია?
ნაწლავის კიბოსა და პოლიპების პროფილაქტიკის ღერძი სკრინინგია, თუმცა არსებობს მონაცემები სხვა ფაქტორების პრევენციული მოქმედების შესახებაც. მაგალითად, ზოგიერთი კვლევა მოწმობს, რომ კალციუმის მიღება ხელს უშლის მსხვილი ნაწლავის ადენომის რეციდივს (სამწუხაროდ, ჯერ კიდევ უცნობია, ახდენს თუ არა კალციუმი მსხვილი ნაწლავის კიბოსგან დამცავ ეფექტს), სხვა კვლევების თანახმად კი კოლორექტალური კიბოს განვითარების პრევენციას ხელს უწყობს D ვიტამინი. ეს საკითხი ჯერ კიდევ შესწავლის საგანია, თუმცა არსებობს უკვე დაზუსტებული და ნაცადი რეკომენდაციებიც: ნაწლავის საშიში დაავადებების განვითარების რისკი საგრძნობლად დაიკლებს, თუ გამოიმუშავებთ ჯანსაღ ჩვევებს – ჩართავთ რაციონში მეტ ხილს, ბოსტნეულს, მარცვლეულს, მიიღებთ ნაკლებ ცხიმს, მოერიდებით ალკოჰოლს და თავს დაანებებთ თამბაქოს წევას, იაქტიურებთ ფიზიკურად, შეინარჩუნებთ ჯანსაღ წონას და, რაც მთავარია, მას შემდეგ, რაც 50 წელი შეგისრულდებათ, რეგულარულად ჩაიტარებთ სკრინინგულ კვლევებს.
კუჭის პოლიპი კუჭის ლორწოვან გარსზე მოკალათებული კეთილთვისებიანი წარმონაქმნია. ის იშვიათია და კლინიკურად, წესისამებრ, არ ვლინდება. მას უმეტესად შემთხვევით აღმოაჩენენ სხვა მიზეზით ჩატარებული გამოკვლევის დროს.
კუჭის პოლიპების ზომა 0.5-დან 8-10 სმ-მდე მერყეობს. ისინი კუჭის ნებისმიერ უბანზე შეიძლება განვითარდეს, მაგრამ ყველაზე ხშირად პილოროანტრალურ ნაწილშია ლოკალიზებული – კუჭის გასავლის ახლოს, იქ, სადაც თორმეტგოჯა ნაწლავი იწყება.
პოლიპების უმრავლესობა კეთილთვისებიანია, თუმცა ზოგიერთი მათგანი კუჭის კიბოს განვითარების რისკს ზრდის. ასეთი პოლიპების მკურნალობა მათ მოცილებას გულისხმობს, სხვა შემთხვევაში კი ექიმი მონიტორინგით შემოიფარგლება.
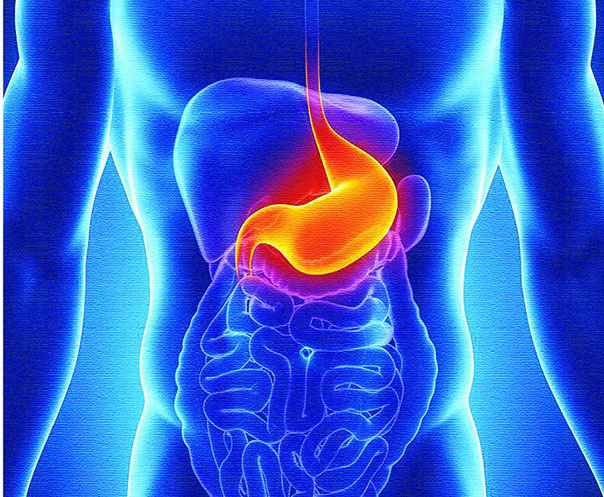 რა იწვევს
რა იწვევს
კუჭის პოლიპი ამ ორგანოს ლორწოვანი გარსის დაზიანებისას ვითარდება. მისი გაჩენის ალბათობას ყველაზე მეტად ზრდის:
* ქრონიკული გასტრიტი. კუჭის ქრონიკული ანთება ჰიპერპლაზიურ პოლიპებსა და ადენომებს უდებს სათავეს. ჰიპერპლაზიურ პოლიპებს ავთვისებიანი გადაგვარება ნაკლებად ახასიათებს, მაგრამ თუ წარმონაქმნის ზომამ ერთ სანტიმეტრს გადააჭარბა, რისკი იმატებს. ადენომები კი პოლიპებს შორის ყველაზე მეტადაა მიდრეკილი მალიგნიზაციისკენ. ამის გამო ადენომის მოკვეთაა რეკომენდებული. საბედნიეროდ, ადენომა კუჭის პოლიპის ყველაზე იშვიათი ფორმაა.
* ოჯახური ადენომური პოლიპოზი. ეს დაავადება უკვე ვახსენეთ კოლორექტალური პოლიპების მიმოხილვისას. ამ იშვიათი თანდაყოლილი პათოლოგიის დროს პოლიპები კუჭის ფუნდალური ჯირკვლებისგანაც წარმოიქმნება. მალიგნიზაცია ამ პოლიპებსაც ახასიათებს. ოჯახური ადენომური პოლიპოზი ადენომების განვითარებასაც იწვევს, ამიტომ მკურნალობაც ქირურგიულია.
* კუჭის სამკურნალო ზოგიერთი მედიკამენტის რეგულარული გამოყენება. პოლიპების გაჩენას შესაძლოა ხელი შეუწყოს პროტონული ტუმბოს ინჰიბიტორებმა, რომლებსაც კუჭის მჟავიანობის დასაქვეითებლად იღებენ. ამ შემთხვევაში პოლიპები მცირე ზომისაა და საშიშ გართულებებს, წესისამებრ, არ იწვევს, მაგრამ თუ გაიზარდა, მოიმატებს მალიგნიზაციის რისკიც, ამიტომ ასეთი პოლიპების არსებობისას ექიმი ან შეგიცვლით წამალს, რომელმაც პოლიპის წარმოქმნა განაპირობა, ან პოლიპის მოცილებას შემოგთავაზებთ, ან ორივეს ერთად.
ვის ემუქრება
პოლიპები უმეტესად საშუალო ასაკის პირებსა და ხანდაზმულებთან გვხვდება. მათი გაჩენა მოსალოდნელია ჰელიკობაქტერ პილორით ინფიცირებისას, ვინაიდან ეს უკანასკნელი ზრდის ქრონიკული გასტრიტის განვითარების რისკს, გასტრიტი კი, როგორც ითქვა, პოლიპების წარმოქმნის ერთ-ერთი მიზეზია.
მრავლობითი პოლიპი ხუთჯერ უფრო ხშირად განიცდის მალიგნიზაციას, ვიდრე ერთეული. მჭიდრო კავშირია პოლიპის ზომასა და მალიგნიზაციის რისკს შორისაც – 1.5 სმ დიამეტრის წარმონაქმნი ავთვისებიან დაავადებად შემთხვევათა 6.8%-ში გადაგვარდება, ხოლო 3 სმ დიამეტრისა – 73.7%-ში. ბრტყელფეხიანი პოლიპები სამჯერ უფრო ხშირად ავთვისებიანდება, ვიდრე გრძელფეხიანი.
როგორ ვლინდება
კუჭის პოლიპები უმეტესად უსიმპტომოა, თუმცა არ არის გამორიცხული, მუცლის ყრუ ტკივილი ან საჭმლის მონელების დარღვევა გამოიწვიოს. პოლიპის ზრდასთან ერთად კუჭის ზედაპირზე შესაძლოა წყლულიც გაჩნდეს, თავი იჩინოს ტკივილმა, გულისრევამ, სისხლიანმა განავალმა ან სისხლიანმა ღებინებამ, ანემიის ნიშნებმა. იშვითად პოლიპი კუჭსა და წვრილ ნაწლავს შორის არსებულ ნაპრალს ან თორმეტგოჯა ნაწლავის სანათურს ახშობს, რასაც მწვავე ტკივილი და გაუვალობა მოჰყვება.
კუჭის პოლიპების დიაგნოსტიკა ენდოსკოპიური კვლევით ხდება. გამოკვლევის პროცესშივე შეიძლება ჩატარდეს ბიოფსია – პოლიპის ქსოვილის ნიმუშის აღება მორფოლოგიური კვლევისათვის.
როგორ მკურნალობენ
პოლიპების მკურნალობა, როგორც ითქვა, მათ ტიპზე, ზომასა და რაოდენობაზეა დამოკიდებული.
მცირე ზომის არაადენომური პოლიპები მკურნალობას ყოველთვის არ მოითხოვს, თუმცა არც მათი ნებაზე მიშვება შეიძლება – დაკვირვება აუცილებელია. ასე რომ, პერიოდულად ენდოსკოპიური კვლევის ჩაარება მოგიწევთ. თუ პოლიპმა ზრდა დაიწყო ან კლინიკურად გამოვლინდა, მისი მოცილებაა საჭირო.
ქრონიკული გასტრიტისა და პილორუსის ჰელიკობაქტერიით ინფიცირების დროს ანტიბიოტიკოთერაპია აუცილებელია. ეს ხელს შეუშლის პოლიპების წარმოქმნას. შესაძლოა, ჰიპერპლაზიური პოლიპების გაქრობაც კი გამოიწვიოს.
დიდი ზომის პოლიპები და ადენომები ქირურგიული გზით უნდა მოშორდეს. პოლიპექტომია ამ შემთხვევაშიც ენდოსკოპიის დროს ტარდება. ამ ტექნიკის დანერგვამ საგრძნობლად გაამარტივა კუჭის პოლიპების მკურნალობა.
თუ ნაღველკენჭოვან დაავადებაზე ეჭვის გამო ულტრაბგერითი გამოკვლევა ჩაიტარეთ, ექიმის დასკვნაში კი "კენჭების" ნაცვლად "პოლიპები" ამოიკითხეთ, არ გაგიკვირდეთ – პოლიპები ნაღვლის ბუშტში არცთუ იშვიათად იდებენ ბინას. სტატისტიკური მონაცემებით, ნაღვლის ბუშტის პოლიპები მოსახლეობის 0.3-9.5%-ს აქვს, თუმცა კლინიკურად ეს მდგომარეობა იშვიათად ვლინდება. კიდევ უფრო იშვიათია პოტენციურად საშიში წარმონაქმნები – ნაღვლის ბუშტის პოლიპების 95% კეთილთვისებიანია.
ნაღვლის ბუშტში პოლიპების გაჩენის მიზეზი უცნობია. არც რისკის ფაქტორების შესახებ ვიცით რამე. მეცნიერებს ჯერაც ვერ დაუდგენიათ ნაღვლის ბუშტის პოლიპების კავშირი ასაკთან, სქესთან, გენეტიკასა თუ სხვა ფაქტორებთან, რომლებიც, საზოგადოდ, ნაღვლის ბუშტის დაავადებათა განვითარებას უწყობს ხელს: სიმსუქნესთან, შაქრიან დიაბეტთან, ქოლესტეროლის დონის მომატებასთან...
კლინიკური ნიშნები, როგორც ითქვა, იშვიათია. ხდება ისეც, რომ პაციენტი უჩივის გულისრევა-ღებინებას, ტკივილს მარჯვენა ფერდქვეშ, თუმცა პოლიპებს უმეტესად სხვა მიზეზით ჩატარებული ექოსკოპიური გამოკვლევის დროს აღმოაჩენენ.
პოლიპის გაავთვისებიანების უნარზე მისი ზომა მიუთითებს. წარმონაქმნები, რომელთა დიამეტრი 1.3 სმ-ზე ნაკლებია, წესისამებრ, უწყინარია და მკურნალობას არ მოითხოვს. თუმცა ეს იმას არ ნიშნავს, რომ ყურადღების მოდუნების უფლება გვაქვს – პოლიპის ზომა მუდმივად უნდა აკონტროლოთ. კონტროლი კი სტანდარტული ან ენდოსკოპიური ულტრაბგერითი გამოკვლევით ხდება.
თუ ნაღვლის ბუშტში არსებული წარმონაქმნის დიამეტრი 1.3 სმ-ს აღემატება, შესაძლოა, საქმე უკვე ავთვისებიან სიმსივნესთან გვქონდეს ან პოლიპი მალე გარდაიქმნას ამგვარ დაავადებად. 1.9 სმ-ზე მეტი დიამეტრის მქონე პოლიპები კი, დიდი ალბათობით, უკვე ავთვისებიანია.
მართვის ტაქტიკა
ნაღვლის ბუშტის მკურნალობის ტაქტიკაც პოლიპის ზომის მიხედვით განისაზღვრება. მცირე ზომის პოლიპებისთვის მონიტორინგიც საკმარისია, დიდი ზომის პოლიპების მკურნალობა მარტივ ოპერაციას – ლაპაროსკოპიულ ქოლეცისტექტომიას, ნაღვლის ბუშტის ამოკვეთას გულისხმობს. ოპერაცია ზოგადი გაუტკივარების ფონზე ტარდება, გართულების რისკი მინიმალურია, შედეგი კი ძალიან კარგი. ნაღვლის ბუშტის ამოკვეთაა რეკომენდებული მაშინაც, როცა პოლიპს ნაღველკენჭოვანი დაავადებაც ახლავს თან. ამ შემთხვევაში პოლიპის ზომას დიდ ყურადღებას აღარ აქცევენ.
პრევენცია
ვინაიდან პოლიპების გაჩენის არც მიზეზები ვიცით და არც რისკფაქტორები, პრევენციის ეფექტური საშუალებები არ არსებობს. ზოგი ექიმი გვირჩევს, უარი ვთქვათ ქოლესტეროლით მდიდარ საკვებზე, მოვერიდოთ ცხიმიან რძის ნაწარმს, გაზიან სასმელებს, მივირთვათ მეტი ხილი და ბოსტნეული, ომეგა-3 ცხიმოვანი მჟავას შემცველი პროდუქტები. მართალია, ეს რჩევები მეცნიერულ მტკიცებულებებს არ ეფუძნება, მაგრამ, დაგვეთანხმებით, ცხოვრებისა და კვების ჯანსაღი ჩვევების დანერგვა არასოდეს არის ზედმეტი.
თუმცა მთავარი პროფილაქტიკური ღონისძიება სხვა სტრატეგიას ეფუძნება. შემთხვევითი დიაგნოზი უკვე არაერთხელ ვახსენეთ. ეს ძალიან სასიამოვნო შემთხვევითობაა. აბა, გამოტყდით, რამდენს გიფიქრიათ პროფილაქტიკის მიზნით ნაღვლის ბუშტის გამოკვლევაზე? ალბათ, ძალიან ცოტას. თუ საჭმლის მონელების პრობლემებს უჩივით, ამ პაწაწინა ორგანოს დაავადებასაც იეჭვებდით, მაგრამ საათივით აწყობილი საჭმლის მონელების დროს ნაღვლის ბუშტის არსებობაც კი არ გვახსოვს. კაცმა რომ თქვას, თუ ნაღვლის ბუშტში დიდი ზომის პოლიპია, ჯობს, ამ ორგანომ დროდადრო მაინც შეგვახსენოს თავი, თუნდაც უსიამოვნო სიმპტომებით, მაგრამ ასე იშვიათად ხდება, რის გამოც ნაღვლის ბუშტის კიბო ერთ-ერთ ყველაზე რთულად გამოსავლენ სიმსივნედ ითვლება, ისეთ განვითარებულ ქვეყანაშიც კი, როგორიც ამერიკაა, ამიტომ რეკომენდაცია ასეთია: მუცლის ღრუს ულტრაბგერითი გამოკვლევა საკმაოდ მარტივი და არც ისე ძვირი სიამოვნებაა, რომ პროფილაქტიკური მიზნით წელიწადში ერთხელ მაინც არ ჩაიტაროთ.
პოლიპი შესაძლოა საშვილოსნოშიც გაჩნდეს. ასეთ წარმონაქმნს ენდომეტრიუმის პოლიპი ეწოდება. ის, როგორც სახელწოდებაც ცხადყოფს, საშვილოსნოს ამომფენი ქსოვილისგან, ენდომეტრიუმისგან, წარმოიქმნება და საშვილოსნოს უჯრედებსა და სისხლძარღვებს შეიცავს. წარმონაქმნი საშვილოსნოს შიგნითა კედელს ემაგრება და საშვილოსნოს ღრუში გამოდის.
ენდომეტრიუმის პოლიპი კეთილთვისებიანია, თუმცა, კოლორექტალური პოლიპების მსგავსად, ზოგჯერ მალიგნიზაციას განიცდის და საშვილოსნოს კიბოდ გადაგვარდება. ამიტომაც მიიჩნევა საყურადღებო მდგომარეობად. მოდი, მეტი გავიგოთ მის შესახებ.
უჩინარი დაავადება
პოლიპი საშვილოსნოს ყველაზე გავრცელებული პათოლოგიური წარმონაქმნია და ყველაზე შეფარულ პათოლოგიებს შორისაც ერთ-ერთ პირველ ადგილს იკავებს. თავად განსაჯეთ: პოლიპების მქონე ქალების 82% არაფერს უჩივის. მიუხედავად ამისა, საშვილოსნოდან პათოლოგიური სისხლდენის შემთხვევათა 59% და უნაყოფობის შემთხვევათა 35% სწორედ პოლიპების წილად მოდის.
პოლიპებისგან არც ახალგაზრდები და არც ხანდაზმულები არიან დაზღვეულნი, თუმცა ყველაზე ხშირად ის მაინც 40-დან 49 წლამდე ასაკის ქალებთან აღირიცხება. სხვათა შორის, ასაკთან ერთად იმატებს ენდომეტრიუმის პოლიპთან ასოცირებული გართულებების ალბათობაც. მათ შესახებ ქვემოთ ვისაუბრებთ.
სად, როდის და როგორ
ენდომეტრიუმის პოლიპი შეიძლება საშვილოსნოს ნებისმიერ უბანში გაჩნდეს – საშვილოსნოს ღრუში, ცერვიკალურ არხში, საშვილოსნოს ყელში. ზოგჯერ ერთეულია, ზოგჯერ – მრავლობითი. ყველაზე პატარა პოლიპების დიამეტრი დაახლოებით 5 მმ-ია, დიდი წარმონაქმნებისა კი რამდენიმე სანტიმეტრს აღწევს. ხდება ისეც, რომ პოლიპი მთლიანად ავსებს საშვილოსნოს ღრუს.
პოლიპს ყოველთვის აქვს ფეხი (სწორედ ეს განასხვავებს მას ენდომეტრიუმის ჯირკვლოვანი ჰიპერპლაზიისგან). ს უკანასკნელი ზოგჯერ ვიწრო და გრძელია (თითქოს პოლიპი ჩამოკიდებულია მასზე), ზოგჯერ კი ფართო და განიერი. ფართოფეხიან პოლიპს მჯდომარეს უწოდებენ.
საშვილოსნოს პოლიპების განვითარების უშუალო მიზეზი უცნობია. ვარაუდობენ, რომ მათ წარმოქმნაში დიდ როლს ასრულებს ჰორმონები, უმთავრესად – ესტროგენები. ამის თქმის საფუძველს ის ფაქტი იძლევა, რომ პოლიპების ენდომეტრიუმი შეიცავს ესტროგენის უფრო მეტ და პროგესტერონის უფრო ნაკლებ რეცეპტორს, ვიდრე თავად საშვილოსნოსი. როგორც ჩანს, პოლიპები მოცირკულირე ესტროგენის საპასუხოდ ჩნდება. მათი განვითარების რისკფაქტორებად კი მიიჩნევა მენოპაუზა და მისი შემდგომი პერიოდი, სიმსუქნე, მაღალი არტერიული წნევა, ტამოქსიფენის მიღება (ამ პრეპარატს სარძევე ჯირკვლის კიბოს სამკურნალოდ იყენებენ).
როგორ ამოვიცნოთ
კლინიკურად გამოვლენილ საშვილოსნოს პოლიპს შემდეგი ნიშნებით ამოიცნობთ:
* სისხლდენა – პათოლოგიური სისხლდენა საშვილოსნოს პოლიპის ყველაზე ხშირი სიმპტომია. ის დაავადებულთა 68%-თან გვხვდება. სისხლდენის რისკიც ასაკთან ერთად იმატებს. ასევე მოსალოდნელია სისხლდენა მენსტრუაციებს შორის. სისხლდენად მიიჩნევა მეტისმეტად ჭარბი მენსტრუაციული გამონადენიც. ხშირად ის კოლტებსაც შეიცავს. გახანგრძლივებულია ციკლიც. საინტერესო დეტალი: მრავალი მეცნიერის აზრით, პოლიპების ზომასთან, რაოდენობასა და ანატომიურ მდებარეობასთან სისხლდენას კავშირი არ აქვს.
სისხლდენად მიიჩნევა მეტისმეტად ჭარბი მენსტრუაციული გამონადენიც. ხშირად ის კოლტებსაც შეიცავს. გახანგრძლივებულია ციკლიც. საინტერესო დეტალი: მრავალი მეცნიერის აზრით, პოლიპების ზომასთან, რაოდენობასა და ანატომიურ მდებარეობასთან სისხლდენას კავშირი არ აქვს.
* არარეგულარული ციკლი – საშვილოსნოში პოლიპის არსებობისას ციკლი მოუწესრიგებელია, მაგალითად, გაუთვალისწინებლად იწყება, მენსტრუაციული სისხლდენა კი გაუთვალისწინებელი ინტენსივობისაა და ხანგრძლივობისაა.
* უნაყოფობა – პირველადი უნაყოფობის მიზეზი შემთხვევათა 38.5%-ში პოლიპია, მეორეული უნაყოფობის დროს კი ეს მაჩვენებელი 17%-ს შეადგენს. პოლიპსა და ფერტილობის პრობლემებს შორის მიზეზშედეგობრივი კავშირის მექანიზმი ჯერ კიდევ შეუსწავლელია, თუმცა ფაქტია, რომ პოლიპი უნაყოფობას იწვევს. ამას ისიც მოწმობს, რომ ჰისტეროსკოპიული პოლიპექტომიის შემდეგ იმატებს ორსულობათა რაოდენობა მანამდე უნაყოფო ქალებთან. სხვა კვლევების მიხედვით, ინ ვიტრო განაყოფიერებამდე ჩატარებული ჰისტეროსკოპიული პოლიპექტომია დაორსულების შანსს საგრძნობლად ზრდის, ხშირად კი ორსულობა პოლიპის მოცილების შემდეგ თავისთავადაც დგება.
უნაყოფობის მექანიზმები დღეს აქტიური კვლევის საგანია. არსებობს რამდენიმე ჰიპოთეზა. ერთ-ერთ მთავარ მიზეზად მექანიკური ობსტრუქცია მიიჩნევა: ზოგჯერ პოლიპი საშვილოსნოს ყელის არხს ახშობს და გზას უხერგავს კვერცხუჯრედისკენ მიმავალ სპერმატოზოიდებს, – ზოგჯერ კი ემბრიონის იმპლანტაციას აფერხებს. გარდა ამისა, პოლიპი იწვევს ენდომეტრიუმის ანთებას, რაც, თავის მხრივ, ხელს უშლის საშვილოსნოს კედელზე ჩანასახის მიმაგრებას. ამ შემთხვევაში წარმონაქმნი ერთგვარი სპირალის ფუნქციას ასრულებს. შესაძლოა, უნაყოფობის მიზეზი სისხლდენაც იყოს, რომელიც თავისთავად ამცირებს განაყოფიერების ალბათობას.
ფერტილობაზე შესაძლოა ბიოქიმიური ფაქტორებიც ახდენდეს გავლენას. მაგალითად, პოლიპების ენდომეტრიუმი ნორმალურ ენდომეტრიუმთან შედარებით ჭარბად შეიცავს მეტალოპროტეინაზას და ციტოკინებს (გამა ინტერფერონს, გლიკოდელინს). მეტალოპროტეინაზა აბრკოლებს იმპლანტაციას, გამა ინტერფერონი სპერმაზე ახდენს ტოქსიკურ გავლენას და აფერხებს ემბრიონის განვითარებას, გლიკოდელინი კი კვერცხუჯრედისა და სპერმატოზოიდის დაკავშირებას უშლის ხელს.
პოლიპების მოშორება რეპროდუქციულ ფუნქციაზე, როგორც ითქვა, დადებითად აისახება. ამასთან, რეპროდუქციული აქტივობის აღდგენა მოკვეთილი პოლიპის ზომაზე არ არის დამოკიდებული. ისიც უნდა ითქვას, რომ პოლიპექტომია ქალს ყოველთვის ვერ უბრუნებს შვილოსნობის უნარს.
* მალიგნიზაცია – ასიდან დაახლოებით ერთ შემთხვევაში პოლიპი ავთვისებიან ტრანსფორმაციას განიცდის. ყველაზე ხშირად ენდომეტრიული ან სეროზული ადენოკარცინომა ვითარდება. მალიგნიზაციის რისკი ასაკთან ერთად იმატებს. ავთვისებიანი გადაგვარების კიდევ ერთი რისკფაქტორია სიმსუქნე. მალიგნიზაციის ალბათობა უფრო დიდია მაშინაც, როდესაც პოლიპის ზომა 15 მმ-ს აღემატება. რისკფაქტორად მიიჩნევა ჰიპერტენზიაც, თუმცა ვარაუდობენ, რომ ამ კავშირს უფრო მეტად კორელაციური ხასიათი აქვს, ვიდრე მიზეზობრივი. ზოგიერთი მეცნიერი კი საეჭვოდ მიიჩნევს მალიგნიზაციასთან ჰიპერტონიისა და პოლიპის ზომის კავშირს.
დიაგნოსტიკის საფეხურები
ზემოთ აღწერილი ნებისმიერი სიმპტომი ექიმთან მისვლის საფუძველია. გინეკოლოგი, უპირველეს ყოვლისა, ულტრაბგერით კვლევას დანიშნავს. გინეკოლოგიური ორგანოების ექოსკოპიური გამოკვლევა ორგვარად ხდება – ტრანსაბდომინალურად და ტრანსვაგინალურად. პოლიპიის დიაგნოსტიკისთვის უპირატესობა ამ უკანასკნელს ენიჭება (ბუნებრივია, თუ პაციენტს უკვე აქვს სქესობრივი ცხოვრების გამოცდილება). ვაგინალური კვლევის დროს ულტრაბგერითი გადამცემი საშოში თავსდება, ამრიგად, საშვილოსნოს ლორწოვანი შიგნიდან ჩანს და, ბუნებრივია, ვიზუალიზაციაც გაცილებით უკეთესია. ექიმმა შესაძლოა დაინახოს თავად პოლიპი ან ენდომეტრიუმის გასქელებული კედელი შეამჩნიოს. ექოსკოპიურად პოლიპი გამოისახება როგორც სწორკონტურებიანი ჰიპერექოგენური უბანი. თუმცა ექოსკოპიური სურათი სპეციფიკური არ არის, – ასეთივე სურათს იძლევა, მაგალითად, ლეიომიომა (იგივე მიომა), – ამიტომ ექოსკოპიური გამოკვლევა რეკომენდებულია მენსტრუალური ციკლის მეათე დღეს, როდესაც ენდომეტრიუმი ყველაზე თხელია. ეს მაქსიმალურად გამორიცხავს როგორც ცრუ დადებით, ისე ცრუ უარყოფით შედეგს.
მიღებული მეთოდია ჰისტეროსონოგრაფიაც. ამ პროცედურის დროს საშვილოსნოში წვრილი მილის საშუალებით შეჰყავთ ფიზიოლოგიური ხსნარი. ხსნარი საშვილოსნოს ღრუს აფართოებს, რაც ულტრაბგერითი კვლევის დროს უფრო მკაფიო სურათს და წვრილი პოლიპების აღმოჩენის საშუალებას იძლევა. ჰისტეროსონოგრაფია პოლიპის დიაგნოსტიკის მეტად ფასეული მეთოდია.
გახსოვდეთ ისიც, რომ ულტრაბგერითი კვლევა ეფექტურია დაავადების პირველადი შეფასებისთვის. მისი მეშვეობით დასმული სავარაუდო დიაგნოზი უფრო მგრძნობიარე მეთოდით უნდა დადასტურდეს. ასეთი მეთოდია ჰისტეროსკოპია.
ჰისტეროსკოპიის დროს წვრილი ტელესკოპით, ჰისტეროსკოპით, საშოს, საშვილონოს ყელსა და საშვილოსნოს ღრუს ათვალიერებენ. ამ დროს კარგად ჩანს საშვილოსნოს შიგნითა კედელი და თავად პოლიპიც.
ჰისტეროსკოპიის დროსვე ტარდება ბიოფსია – პოლიპის ქსოვილის ნიმუშის აღება ჰისტოლოგიური კვლევისათვის.
ვარჩევთ ტაქტიკას
არსებობს პოლიპების მკურნალობის რამდენიმე ტაქტიკა. ყოველ ცალკეულ შემთხვევაში ოპტიმალურს პოლიპის ზომის, პაციენტის ასაკისა და თანმხლები რისკების მიხედვით არჩევენ.
* ლოდინის ტაქტიკა – მცირე ზომის პოლიპები, რომლებიც კლინიკურ სიმპტომებს არ იწვევს, შესაძლოა, თავისთავადაც გაიწოვოს. ამრიგად, მკურნალობა საჭირო არ არის, თუ ქალი არ მიეკუთვნება საშვილოსნოს კიბოს რისკჯგუფს, პოლიპის დიამეტრი არ აღემატება 10 მმ-ს და დაავადება უსიმპტომოდ მიმდინარეობს. თუმცა აქვე გეტყვით, რომ ზოგიერთი ექიმი ამ მიდგომას არ ემხრობა და მიიჩნევს, რომ მალიგნიზაციის საფრთხის გამო ყველა პოლიპი რაც შეიძლება მალე უნდა მოიკვეთოს. გასათვალისწინებელია ისიც, რომ, კვლევების მიხედვით, ქალებთან, რომლებიც უნაყოფობას უჩივიან, პოლიპებს ნაკლებად ახასიათებს რეგრესი და საბოლოოდ მაინც ხდება საჭირო ქირურგიული ჩარევა.
* მედიკამენტური მკურნალობა – ზოგიერთი ჰორმონული პრეპარატი, მათ შორის – პროგესტერონი და გონადოტროპინის რილიზინგჰორმონი, სიმპტომებს ამსუბუქებს, თუმცა მედიკამენტური მკურნალობა, საუკეთესო შემთხვევაშიც კი, დროებით შედეგს იძლევა – წამლის მიღების შეწყვეტის შემდეგ სიმპტომები აღდგება. უფრო მარტივად თუ ვიტყვით, მედიკამენტებით პრობლემა კი არ გვარდება, გადავადდება.
* ქირურგიული მკურნალობა – ჰისტეროსკოპიული პოლიპექტომია ენდომეტრიუმის პოლიპების მკურნალობის ოქროს სტანდარტად მიიჩნევა. ბევრი ექიმი პოლიპის დიაგნოზის დადასტურების შემდეგ სხვა საშუალებებს აღარ მიმართავს და პირდაპირ პოლიპექტომიას უწევს რეკომენდაციას. ამგვარი მიდგომა სავსებით გამართლებულია. პერიმენოპაუზური და პოსტმენოპაუზური ასაკი და სიმპტომების არსებობა კი პოლიპექტომიის პირდაპირი ჩვენება გახლავთ.
ჰისტეროსკოპიული პოლიპექტომიის დროს პოლიპს ჰისტეროსკოპის საშუალებით აცილებენ. მკურნალობა შედეგიანია, განურჩევლად მენოპაუზური სტატუსისა, პოლიპის ზომისა და რაოდენობისა. რაც მთავარია, მკურნალობა საბოლოოა, რეციდივის ალბათობა კი მცირე. ამასთან, პროცედურა უსაფრთხოა. ძალიან მცირეა გართულების რისკიც, თუმცა მაინც გასათვალისწინებელია: მოსალოდნელია ინფექცია, სისხლდენა, მენჯის ღრუს ნორგანოების ანთება, საშვილოსნოს ყელის დაზიანება.
პოლიპის მოკვეთის მთავარი მიზანი, როგორც ითქვა, მალიგნიზაციის თავიდან აცილებაა, ამიტომ პოლიპექტომიის შემდეგ აუცილებელია ქსოვილის ჰისტოლოგიური შესწავლა. თუ კვლევამ კიბოს უჯრედები გამოავლინა, მკურნალობის შემდგომი ნაბიჯებია დასაგეგმავი.
* ენდომეტრიუმის პოლიპების მკურნალობის მეთოდია დილატაცია და კიურეტაჟიც (ე.წ. გამოფხეკა), თუმცა პროცედურა ბრმად ტარდება, ამიტომ არცთუ მცირეა ალბათობა, პოლიპის მოკვეთა ვერ მოხერხდეს. სტატისტიკური მონაცემებით, დილატაციისა და კიურეტაჟის ეფექტიანობა 50%-ზე ნაკლებია, ამიტომ დღესდღეობით ამ პროცედურას რეკომენდაციას აღარ უწევენ.
იშვიათად პოლიპი ხელახლა წარმოიქმნება, თუმცა ამის ალბათობა მცირეა.
დასასრულ, კიდევ ერთხელ შეგახსენებთ: არარეგულარული ციკლი ექიმთან ვიზიტის პირდაპირი ჩვენებაა. თუ უნაყოფობის გამო ექიმს ყველა ქალი მიმართავს, ციკლის დარღვევას იშვიათად აღიქვამენ სერიოზულ პრობლემად და არც გინეკოლოგთან მიიჩქარიან, მაშინ როდესაც ეს ზოგჯერ განგაშის პირველი ნიშანია და უყურადღებობას შესაძლოა სავალალო შედეგი მოყვეს, ამიტომ არ აქვს მნიშვნელობა, რა ტიპის დარღვევასთან გვაქვს საქმე: ციკლის გახანგრძლივებასთან, ჭარბ გამონადენთან, ტკივილთან, მენსტრუაციებს შორის სისხლდენასთან თუ მოუწესრიგებელ ციკლთან, – ნებისმიერი უცნაურობის უკან შესაძლოა ავადმყოფობა იდგას, რომელსაც სათანადო მეთვალყურეობა სჭირდება, დროულად გამოვლენილი დაავადება, როგორც არაერთხელ გვითქვამს, გაცილებით ადვილი სამართავი და დასამარცხებელია.
პოლიპებისგან არც სხეულის ზედა სართულებია დაზღვეული. მაგალითად, ჰიპერპლაზიური პროცესი არცთუ იშვიათად ცხვირის ღრუსა და დანამატ წიაღებს მოიცავს. ამ დროს ლორწოვანზე რბილი, უმტკივნეულო, ტომრისმაგვარი წარმონაქმნები ჩნდება. ასეთ წარმონაქმნებს ნაზალური პოლიპები ეწოდება.
ნაზალურ პოლიპს ზოგი ყურძენს ამსგავსებს, ზოგიც – ცრემლს. მან ცხვირის ღრუში შეიძლება ნებისმიერ ასაკში დაიდოს ბინა, თუმცა უმეტესად ახალგაზრდა და შუახნის ასაკში ჩნდება.
ნაზალური პოლიპი შეიძლება ცხვირისა და დანამატი წიაღების ლორწოვანის ნებისმიერ უბანზე წარმოიქმნას, თუმცა ყველაზე ხშირად წიაღებისა და ცხვირის ღრუს გასაყარზე ვითარდება. მცირე ზომის წარმონაქმნები კლინიკურად, წესისამებრ, არ ვლინდება, მოზრდილმა კი შესაძლოა წიაღების ან სასუნთქი გზების დახშობა გამოიწვიოს.
ვის ემართება
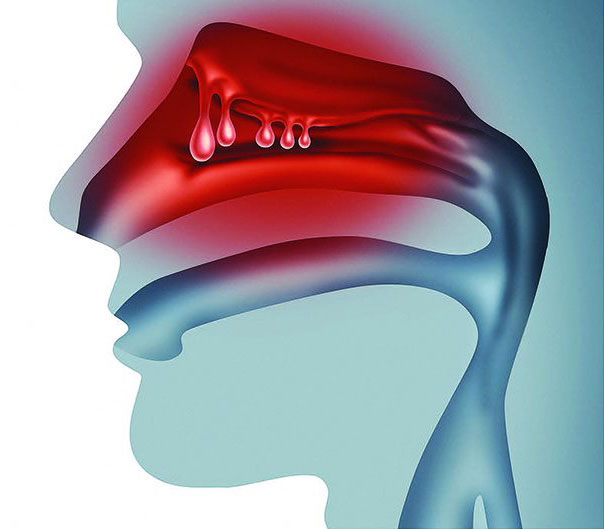 როგორც ჩანს, ნაზალური პოლიპი ცხვირის ლორწოვანის პასუხია ხანგრძლივ ანთებასა და გაღიზიანებაზე, რაც, თავის მხრივ, შეიძლება ალერგიის, ინფექციის ან რომელიმე ნივთიერების ზემოქმედების შედეგი იყოს. ამგვარად, პოლიპების წარმოქმნის ალბათობას ზრდის ყველა ის მდგომარეობა, რომელიც ცხვირისა და წიაღების ხანგრძლივ ანთებასა და გაღიზიანებას იწვევს. ზუსტად არავინ იცის, ამ ფაქტორთა ზემოქმედების შედეგად ზოგს რატომ უჩნდება პოლიპები, ზოგს კი – არა. არსებობს მონაცემები, რომ პოლიპების მქონე პაციენტებს განსხვავებული იმუნური რეაქციები და ლორწოვანის სხვაგვარი ქიმიური მარკერები აქვთ, თუმცა ეს საკითხი ჯერ კიდევ კვლევის საგანია.
როგორც ჩანს, ნაზალური პოლიპი ცხვირის ლორწოვანის პასუხია ხანგრძლივ ანთებასა და გაღიზიანებაზე, რაც, თავის მხრივ, შეიძლება ალერგიის, ინფექციის ან რომელიმე ნივთიერების ზემოქმედების შედეგი იყოს. ამგვარად, პოლიპების წარმოქმნის ალბათობას ზრდის ყველა ის მდგომარეობა, რომელიც ცხვირისა და წიაღების ხანგრძლივ ანთებასა და გაღიზიანებას იწვევს. ზუსტად არავინ იცის, ამ ფაქტორთა ზემოქმედების შედეგად ზოგს რატომ უჩნდება პოლიპები, ზოგს კი – არა. არსებობს მონაცემები, რომ პოლიპების მქონე პაციენტებს განსხვავებული იმუნური რეაქციები და ლორწოვანის სხვაგვარი ქიმიური მარკერები აქვთ, თუმცა ეს საკითხი ჯერ კიდევ კვლევის საგანია.
საზოგადოდ კი ცხვირის პოლიპებთან ყველაზე ხშირად ასოცირდება:
* ასთმა;
* თივის ცხელება;
* ქრონიკული სინუსური ინფექცია;
* ცისტური ფიბროზი;
* D ვიტამინის დეფიციტი;
* დაავადების ოჯახური ისტორია;
* ასპირინის მიმართ მომატებული მგრძნობელობა;
* ჩარგ-შტრაუსის სინდრომი, იგივე ეოზინოფილური გრანულომატოზი პოლიანგიიტით – იშვიათი დაავადება, რომელიც სისხლძარღვების ანთებას იწვევს.
რით იჩენს თავს
პოლიპი კლინიკურად მაშინ ვლინდება, როდესაც ცხვირის გამავლობა იზღუდება და წიაღების დრენირება ირღვევა.
პოლიპი ზოგჯერ სინუსური ინფექციის შედეგად ვითარდება, ზოგჯერ კი, პირიქით, დიდი ზომის პოლიპი, რომელიც სასუნთქი გზების დახშობას იწვევს, თვითონვე უწყობს ხელს სინუსური ინფექციის განვითარებას.
კლინიკურად გამოვლენილ ნაზალურ პოლიპს ახასიათებს სურდო, ცხვირის გაჭედვა, ცემინება, ცხვირის დახშობის შეგრძნება, გემოვნებისა და ყნოსვის დაქვეითება-დაკარგვა, თავის ტკივილი, ზემოთა კბილების ტკივილი, შუბლსა და სახეზე ზეწოლის შეგრძნება, ხვრინვა, ცხვირიდან ხშირი სისხლდენა. პაციენტს მუდმივად აქვს შეგრძნება, თითქოს გაციებულია.
ექიმს მიმართეთ, თუ ზემოთ ჩამოთვლილი სიმპტომები 7-10 დღეზე მეტია გრძელდება.
დაუყოვნებლივ გამოიძახეთ სასწრაფო დახმარება, თუ განვითარდა სუნთქვის მწვავე დარღვევა, მხედველობის გაორება ან დაქვეითება, თვალების მოძრაობის შეზღუდვა, თვალების ირგვლივ ძლიერი შეშუპება, მკვეთრად მოიმატა თავის ტკივილმა, უეცრად დამძიმდა სიმპტომები, აიწია ტემპერატურამ, კეფის კუნთები რიგიდული გახდა (გიჭირთ თავის დახრა).
როგორ მივაგნოთ
ექიმი, უპირველეს ყოვლისა, ცხვირის ღრუს დაათვალიერებს. პოლიპი მონაცრისფრო ყურძნის მტევანს ჰგავს და ზოგჯერ შეუიარაღებელი თვალითაც ჩანს. თუმცა მედიცინა მხოლოდ მახვილი თვალის იმედად არ რჩება: ცხვირის ღრუს მიუვალ კუნჭულებსა და დანამატ წიაღებში შესახედად ექიმი სპეციალურ აპარატს – ენდოსკოპს იყენებს. გამადიდებელი ლინზით, განათების სისტემითა და პაწაწინა კამერით აღჭურვილი წვრილი მილი ცხვირისა და წიაღების დეტალური დათვალიერების საშუალებას იძლევა.
არც ის არის გამორიცხული, წიაღების კომპიუტერული ტომოგრაფია დაგჭირდეთ. ამ კვლევით შესაძლებელია წიაღებში ღრმად მდებარე პოლიპების ადგილმდებარეობისა და ზომის ზუსტად განსაზღვრა და ანთების სიმძიმის შეფასებაც. გამოკვლევისას პოლიპები ღრუბლისმაგვარ ლაქებად ჩანს.
ენდოსკოპიაც და კომპიუტერული ტომოგრაფიაც სხვა სიმსივნური თუ არასიმსივნური წარმონაქმნების იდენტიფიკაციის შესაძლებლობასაც იძლევა და, ამგვარად, ექიმს დიფერენციულ დიაგნოსტიკაშიც ეხმარება.
პოლიპების აღმოჩენის შემდეგ მათი წარმოქმნის მიზეზის დადგენაა საჭირო. მიზეზთა ჩამონათვალში პირველი ალერგიაა. მის გამოსავლენად კანის მარტივი ტესტები ტარდება: კანზე სხვადასხვა ალერგენის ძალიან მცირე ულუფას ათავსებენ, მერე კი აკვირდებიან, იჩინა თუ არა თავი აგენტთან კონტაქტის ადგილას ალერგიის ნიშნებმა. თუ კანის სინჯის ჩატარება ვერ მოხერხდა, ალერგიის გამოსავლენად შესაძლოა სისხლის ანალიზი დაინიშნოს და სისხლში ალერგენის საპასუხოდ გამომუშავებული ანტისხეულების არსებობა შემოწმდეს.
სისხლის ანალიზით შესაძლებელია D ვიტამინის დეფიციტის გამოვლენაც – ესეც ნაზალურ პოლიპებთან ასოცირებული მდგომარეობაა.
მუკოვისციდოზი მემკვიდრეობითი დაავადებაა, რომელიც ლორწოს, ნერწყვის, ოფლისა და საჭმლის მომნელებელი წვენების გამომმუშავებელი ჯირკვლების დაზიანებას იწვევს. ვინაიდან პოლიპების უკან შესაძლოა ეს იშვიათი დაავადებაც იდგეს, ექიმს მისი გამორიცხვაც მოეთხოვება. მუკოვისციდოზის დიაგნოსტიკა ოფლის ტესტის მეშვეობით ხდება.
განკურნება შესაძლებელია?
მკურნალობას ორი მიზანი აქვს – პოლიპების გაქრობა ან დაპატარავება. განვმარტოთ: ვინაიდან სიმპტომები მაშინ იჩენს თავს, როდესაც პოლიპი აირსავალ გზებს ახშობს, მისი დაპატარავებისას ჰაერის გამავლობა აღდგება და მდგომარეობა უმჯობესდება, ამიტომ პოლიპის დაპატარავება არცთუ უმნიშვნელო შედეგია.
ნაზალური პოლიპების მკურნალობას მედიკამენტებით იწყებენ. წამლები სიმპტომების შემსუბუქებას უწყობს ხელს, იშვიათად პოლიპებს აქრობს კიდეც.
უპირველეს ყოვლისა, ინიშნება სტეროიდების შემცველი ნაზალური სპრეი. სტეროიდები პოლიპების შეკუმშვას, ზოგჯერ კი გაქრობას იწვევს. ეს ხელს უწყობს აირსავალი გზების გათავისუფლებას და სიმპტომების მოხსნას, თუმცა მკურნალობის შეწყვეტის შემდეგ სიმპტომები აღდგება.
იგივე ეფექტი აქვს კორტიკოსტეროიდების ტაბლეტებსა და ინექციებს. მათი ეფექტი უმეტესად რამდენიმე თვე გასტანს, თუმცა ორალურ სტეროიდებს სერიოზული გვერდითი მოვლენებიც ახასიათებს, ამიტომ მათ მხოლოდ მაშინ რთავენ მკურნალობაში, როდესაც ნაზალური სტეროიდები უეფექტოა, ისიც – ხანმოკლე კურსის სახით.
თუ პოლიპის განვითარება ალერგიის ბრალია, ბუნებრივია, ალერგიის საწინააღმდეგო წამლებს გამოწერენ. სინუსების ბაქტერიული ინფექციის დროს კი არჩევის პრეპარატია ანტიბიოტიკი. აქვე კიდევ ერთხელ შეგახსენებთ, რომ ანტიბიოტიკი ვირუსულ დაავადებას ვერ შველის, ამიტომ არც ასეთი ინფექციის შედეგად განვითარებული პოლიპების სამკურნალოდ ინიშნება.
როცა პოლიპის წარმოქმნის მიზეზი ასპირინის მიმართ ჰიპერმგრძნობელობაა, ტარდება ე.წ. დესენსიბილიზაცია: პაციენტს აძლევენ ასპირინის მზარდ დოზებს, ასე ვთქვათ, "აჩვევენ" მას. დესენსიბილიზაცია სტაციონარში, ექიმის მეთვალყურეობით ტარდება.
თუ მედიკამენტებით მკურნალობა უშედეგო აღმოჩნდა ან პოლიპები მეტისმეტად გაიზარდა, ქირურგიული მკურნალობის საკითხი დაისმის. პოლიპების მოცილება ენდოსკოპიურად ხდება. ექიმი ენდოსკოპის წვრილ მილს ნესტოებში ათავსებს და წიაღებისკენ გადააადგილებს. მილზეა დამაგრებული ინსტრუმენტი, რომლითაც პოლიპს მოკვეთენ. ოპერაცია, წესისამებრ, ამბულატორიულად ტარდება და პაციენტი იმავე დღეს ბრუნდება შინ.
ოპერაციის შემდეგ ცხვირით სუნთქვა ხშირად უმჯობესდება, მაგრამ ზოგჯერ პოლიპები ხელახლა იზრდება. თავად განსაჯეთ: თუ არ აღმოიფხვრა ფაქტორები, რომლებმაც მათ განვითარებას შეუწყო ხელი, ახალი პოლიპების წარმოქმნა სულაც არ იქნება გასაკვირი. რეციდივის თავიდან ასაცილებლად ოპერაციის შემდეგ კორტიკოსტეროიდების შემცველ ნაზალურ სპრეის დაგინიშნავენ. რეკომენდებულია მარილიანი წყლით ცხვირის ღრუს გამორეცხვაც, რაც შეხორცებას უწყობს ხელს. სხვათა შორის, მარილწყლით გამორეცხვას ცხვირის ლორწოვანიდან ალერგენებისა და სხვა გამღიზიანებლების მოშორება და შეშუპების მოხსნაც შეუძლია.
გასათვალისწინებელია ისიც, რომ ყნოსვისა და გემოვნების შეგრძნება შესაძლოა მედიკამენტური თუ ქირურგიული მკურნალობის ფონზეც კი არ აღდგეს.
მეცნიერები შეისწავლიან მძიმე ასთმის სამკურნალოდ გამოყენებული ბიოლოგიური პრეპარატების როლს პოლიპების მკურნალობაში. ეს პრეპარატები განსაზღვრულ უჯრედებსა და ცილებზე მოქმედებს და ანთებასა და გაღიზიანებას ამცირებს. კვლევის ადრეული შედეგები გვაფიქრებინებს, რომ ბიოლოგიური პრეპარატები შესაძლოა მკურნალობის ალტერნატივად იქცეს იმ პირებთან, ვისთანაც სტეროიდები და ქირურგიული ჩარევა უეფექტოა.
პრევენცია
პოლიპების პრევენცია, უწინარეს ყოვლისა, მათი განვითარების ხელშემწყობი ფაქტორების თავიდან აცილებას გულისხმობს:
* თუ ალერგიის გამომწვევი აგენტი ცნობილია, შეძლებისდაგვარად, ერიდეთ მას. ექიმის მეთვალყურეობით გამოიყენეთ ანტიჰისტამინური პრეპარატები, ნაზალური სპრეი და სხვა ანტიალერგიული საშუალებები. მკურნალობის ახალი მეთოდები, მაგალითად, IგE ანტისხეულების ინექცია, ხელს უშლის პოლიპების ხელახალ წარმოქმნას.
* დროულად უმკურნალეთ ანთებას. პოლიპების პრევენციაა სინუსური ინფექციის დროული მკურნალობაც, ამიტომ დანამატი წიაღების ანთებისთვის დამახასიათებელი სიმპტომების აღმოცენებისას აუცილებლად მიმართეთ ექიმს და ზედმიწევნით ჩაიტარეთ მკურნალობის დანიშნული კურსი.
* ერიდეთ ნაზალურ გამღიზიანებლებს. ეცადეთ, არ შეისუნთქოთ თამბაქოს კვამლი, ქიმიური ნივთიერებები, მტვერი და სხვა მავნე ნაწილაკები, რომლებიც ლორწოვანს აღიზიანებს და პოლიპების განვითარებისთვის ხელსაყრელ ფონს ქმნის.
* დაიცავით ჰიგიენის წესები – ხშირად და საგულდაგულოდ იბანეთ ხელები. ეს ბაქტერიული და ვირუსული ინფექციების თავიდან აცილების საუკეთესო გზაა.
* დაატენიანეთ სახლი – მშრალი ჰავა ლორწოვანისთვის მავნე კიდევ ერთი ფაქტორია. საცხოვრებელ გარემოში ოპტიმალური ტენიანობის შესანარჩუნებლად შეიძლება ჰაერის დამატენიანებლის გამოყენება.