რას აკეთებენ თირკმელები
გააზიარე:
თირკმელი წყვილი ორგანოა, რომელიც სისხლის გაწმენდასა და მისი ქიმიური შემადგენლობის დაბალანსებაში მონაწილეობს. ეს ორი მუშტისოდენა ორგანო დღე-ღამეში თითქმის 200 ლიტრ სისხლს გადაამუშავებს და 2 ლიტრამდე ნარჩენი ორგანიზმიდან გამოაქვს. ეს ნარჩენი სხვა არაფერია, თუ არა შარდი, რომელიც თირკმელებიდან შარდის ბუშტში ჩაედინება.
ნარჩენებისგან სისხლის გაწმენ
და თირკმლის ნეფრონებში ხდება, რომლებიც ორივე თირკმელში უხვადაა – მილიონამდე! სისხლის გამწმენდი ელემენტები ნეფრონში ჩახვეული სისხლძარღვებია. ამათგან ყველაზე აქტიურია გლომერულა – სისხლძარღვი, რომელიც უსარგებლო და მავნე მინარევებს სხვა სისხლძარღვში – ტუბულაში გადადევნის და ორგანიზმს გასუფთავებულ სისხლს უბრუნებს. გამრჯე ტუბულები პირველ ჯერზე ისეთ ნარჩენებს იღებენ, რომელთა გადამუშავება ჯერ კიდევ შესაძლებელია, ამიტომ ასეთი “ნარჩენები” თირკმელებში კიდევ ერთხელ, საბოლოოდ გადამუშავდება.
აქვე გეტყვით, რომ თირკმელები ბევრს ვერაფერს გახდებოდნენ, ბიოლოგიურად აქტიური ნივთიერებები რომ არ ეხმარებოდნენ. ასეთი “დამხმარე” ნივთიერება სამია: ერითროპოეტინი, რომელიც სისხლის წითელი უჯრედების წარმოქმნაში მონაწილეობს, რენინი, რომელიც სისხლის წნევას არეგულირებს და კალციტროლი, რომელიც, ფაქტობრივად, გააქტიურებული D ვიტამინია და რეგულაციას უწევს კალციუმის ცვლას.
ალბათ ხშირად გაგიგონიათ სიტყვა “რენული”. თუ მასთან ერთად სიტყვა “ფუნქციასაც” მოჰკარით ყური, ეს იმას ნიშნავს, რომ საუბარი თირკმლის რენულ ფუნქციას ეხება. ეს ცნება გულისხმობს, რამდენად შესწევს თირკმელს თავისი რთული ფუნქციის შესრულება. თუ ადამიანს ორივე თირკმელი ჯანმრთელი აქვს, მისი რენული ფუნქციის მაჩვენებელი 100%-ს აღწევს. ხდება ხოლმე, რომ ფუნქცია 30-40%-ით იკლებს, მაგრამ ასეთი ცვლილება იშვიათად გვეცემა თვალში. პრობლემა მაშინ იჩენს თავს, როდესაც ფუნქციის მაჩვენებელი 25%-ზე დაბალია, ხოლო მაშინ, როდესაც თირკმელი მხოლოდ 10-15%-ით ასრულებს “გეგმას”, ადამიანს ალტერნატიული საშუალება – ჩანაცვლებითი თერაპია ანუ დიალიზი სჭირდება.
რენულ ფუნქციას აფასებენ სისხლოს ანალიზით, რომლის მეშვეობითაც ექიმი გლომერულური ფილტრაციის დონეს ავლენს.
თირკმლის ფუნქცია, წესისამებრ, თანდათანობით ქვეითდება, თუმცა არის შემთხვევები, როდესაც ნეფრონების ფილტრაციის უნარი ერთბაშად იკლებს. უმეტესად ასე ხდება მოწამვლის ან ტრავმის დროს.
თირკმელებს ყველაზე ხშირად დიაბეტი და მაღალი არტერიული წნევა აზიანებს.
შაქრიანი დიაბეტის დროს გლუკოზა, ნაცვლად იმისა, რომ დაიშალოს და უჯრედებს მოხმარდეს, სისხლში გროვდება. სისხლში ჭარბად დაგროვილი გლუკოზა შხამივით მოქმედებს ნეფრონის ნატიფ სტრუქტურაზე და აზიანებს მას, რასაც თირკმლის დიაბეტური დაავადების ჩამოყალიბება მოჰყვება.
ასევე აზიანებს ნეფრონში ჩახვეულ უწვრილეს სისხლძარღვებს მაღალი არტერიული წნევა. ამერიკის ჯანმრთელობის, გულის, ფილტვისა და სისხლის ეროვნული ინსტიტუტის რეკომენდაციით, შაქრიანი დიაბეტით დაავადებულმა და თირკმლის ფუნქციადასუსტებულმა პირებმა ზედმიწევნით უნდა აკონტროლონ არტერიული წნევა და არ უნდა დაუშვან, რომ მისი მაჩვენებელი 130/80-ს ასცდეს.
თირკმელების კიდევ ერთი მტერი გლომერულური დაავადებაა. ეს ცნება აერთიანებს აუტოიმუნურ დაავადებას, ინფექციასთან დაკავშირებულ ზოგიერთ პათოლოგიას, სკლეროზით მიმდინარე დაავადებებს და სხვა. ყველა მათგანი იწვევს გლომერულების  დაზიანებას, რაც უმეტესად პროტეინურიით – შარდში ცილის სიჭარბით – და ჰემატურიით ანუ შარდში სისხლის გაჩენით იჩენს თავს.
დაზიანებას, რაც უმეტესად პროტეინურიით – შარდში ცილის სიჭარბით – და ჰემატურიით ანუ შარდში სისხლის გაჩენით იჩენს თავს.
გლომერულური დაავადების დიაგნოზს, წესისამებრ, ბიოფსიის შედეგად სვამენ (ბიოფსიით კი თირკმლის ქსოვილს შეისწავლიან). მას შემდეგ, რაც ექიმი პათოლოგიის მიზეზს მიაგნებს, მკურნალობა ინიშნება, თუმცა არტერიული წნევის კონტროლი ამ დროსაც მნიშვნელოვანია.
თირკმლის ზოგიერთი დაავადება გენეტიკური ბუნებისაა. ასეთია, მაგალითად, თირკმლის პოლიკისტოზი. ამ დროს თირკმლის ქსოვილში სითხით სავსე ბუშტუკები – კისტები გროვდება და თირკმლის ქსოვილის ფუნქციის დათრგუნვას იწვევს. არსებობს თირკმლის პოლიკისტოზის ისეთი ფორმაც, რომელიც ჩამოყალიბებას ჯერ კიდევ მუცლადყოფნის პერიოდში იწყებს. ამ დროს ნეფრონების განვითარება ფერხდება, რაც, თავისთავად ცხადია, თირკმლის ფუნქციას საგრძნობლად არღვევს.
თირკმლის გენეტიკური პათოლოგიების უმრავლესობა მცირე ასაკშივე იჩენს თავს, თუმცა სიმპტომატიკა ყოველთვის ერთნაირი არ არის. უმეტესად პათოლოგიაზე მიანიშნებს ზრდაში ჩამორჩენა, პირღებინება, ტკივილი გვერდის ან წელის არეში, არტერიული წნევის მომატება, ანემია, პროტეინურია, ჰემატურია.
იშვიათად თირკმლის თანდაყოლილი დაზიანება მოწიფულ ასაკში მჟღავნდება, ჩვეულებრივ, 20-დან 30 წლამდე.
თირკმლის დაზიანების სხვა მიზეზებიდან აღსანიშნავია ისეთი მედიკამენტების ხანგრძლივი და უკონტროლო მიღება, რომლებიც თირკმლის ქსოვილზე ტოქსიკურ ზემოქმედებას ახდენს. ზოგიერთი ტკივილგამაყუჩებელი ძალზე ტოქსიკურია და უსიამოვნებებს უნდა ველოდოთ, თუ ის ექიმის დანიშნულების გარეშე, თანაც რეგულარულად მივიღეთ.
თირკმელს ვნებს ორპირი ქარიც. “შეციებული” თირკმლის ფუნქცია ქვეითდება და მის აღსადგენად შესაძლოა წამლებიც კი დაგვჭირდეს.
*******
თირკმლის ქსოვილის დაზიანების დროს:
. აიღეთ 1 ჩ.კ. ღიღილოს ყვავილი, დაასხით ერთი ჭიქა მდუღარე, შეფუთეთ, ერთი საათით დააყენეთ. მიიღეთ 1`4 ჭიქა დღეში 3-4-ჯერ, ჭამამდე 20 წუთით ადრე.
. აიღეთ 1 ს.კ. ქაფუნას ფოთოლი და ყვავილი, დაასხით ერთი ჭიქა მდუღარე, ადუღეთ 3-5 წუთი, გააგრილეთ და გაფილტრეთ. მიიღეთ 1 ს.კ. დღეში 4-5-ჯერ, ჭამის შემდეგ.
. აიღეთ ჭინჭრის ფოთლები, შვიტას ბალახი და თირკმლის ჩაი თანაბარი რაოდენობით, 1 ს.კ. ნარევს დაასხით ერთი ჭიქა მდუღარე, 5 წუთი ადუღეთ და 4 საათი სითბოში გააჩერეთ. მიიღეთ ნახევარ-ნახევარი ჭიქა ყოველი ჭამის წინ, ჭამამდე 15 წუთით ადრე.
. ძალზე სასარგებლოა ყურძნის, მარწყვისა და ალუბლის წვენიც.
მწვავე გასაჭირი
თირკმლის მწვავე უკმარისობა ის მდგომარეობაა, როდესაც ორგანო ერთბაშად კარგავს თავის ძირითად ფუნქციას, გაფილტროს სისხლი ჭარბი მარილისა და სხვა ნარჩენებისგან და გამოდევნოს ორგანიზმიდან ზედმეტი სითხე. როდესაც თირკმელი ფუნქციას ჯეროვნად ვერ ასრულებს, ნარჩენები და ჭარბი სითხე ორგანიზმში რჩება, რაც ძალიან სახიფათოა.
თირკმლის მწვავე უკმარისობა რამდენიმე საათში ან რამდენიმე დღეში ვითარდება და საკმაოდ მძიმედ მიმდინარეობს – ადამიანის გადასარჩენად საჭიროა დაუყოვნებელი ჰოსპიტალიზაცია. დროული და ადეკვატური მკურნალობის შედეგად თირკმლის ფუნქცია აღდგება, თუმცა გასათვალისწინებელია საერთო ფონიც – თუ ადამიანის ჯანმრთელობა ხელს არ უწყობს (რომელიმე ქრონიკული დაავადება აქვს ან თირკმლის ფუნქცია მანამდეც დაქვეითებული ჰქონდა), შესაძლოა ფუნქციის აღდგენა გაძნელდეს.
თირკმლის მწვავე უკმარისობის ნიშნებია:
. შარდის გამოყოფის შემცირება, თუმცა პერიოდულად გამოყოფილი შარდის ოდენობა შესაძლოა ნორმას დაუბრუნდეს;
. სითხის შეკავება ორგანიზმში, რაც უმთავრესად ქვედა კიდურების შეშუპებით იჩენს თავს;
. ძილიანობა, მოთენთილობა, თავბრუხვევა;
. ჰაერის უკმარისობა, ქოშინი;
. გულისრევის შეგრძნება;
. ტკივილი ან დისკომფორტის (სიმძიმის) შეგრძნება გულმკერდის არეში;
. მძიმე შემთხვევაში – გონის დაკარგვა და კომა.
არის შემთხვევები, როდესაც თირკმლის მწვავე უკმარისობა ყოველგვარი სიმპტომის გარეშე ვითარდება და დიაგნოზს სულ სხვა მიზეზით ჩატარებული ლაბორატორიული კვლევის შედეგად სვამენ. მიზეზები
მიზეზები
თირკმლის მწვავე უკმარისობა მაშინ იჩენს თავს, როდესაც რაიმე მიზეზით ზიანდება თირკმლის ქსოვილი ან წარმოიშობა სხვა მიზეზი, რომელიც თირკმლამდე სისხლის მისვლას აფერხებს.
თირკმლისკენ სისხლის დინებას ხელს უშლის:
. სისხლის დაკარგვა;
. სისხლის წნევის დამაქვეითებელი მედიკამენტების მიღება;
. გულის შეტევა;
. გულ-სისხლძარღვთა დაავადებები;
. ინფექცია;
. ღვიძლის ციროზი;
. ანთების საწინააღმდეგო არასტეროიდული საშუალებები – ასპირინი, იბუპროფენი, ნაპროქსენი;
. ანაფილაქსიური შოკი – მწვავე და მძიმე ალერგიული რეაქცია;
. მძიმე დამწვრობა;
. გაუწყლოება.
თირკმელს აზიანებს:
. თრომბოზული უბნების (სისხლის კოლტების) არსებობა თირკმლის გარშემო ვენებსა და არტერიებში;
. სისხლძარღვთა სანათურის შევიწროება ქოლესტეროლის ცვლის მოშლის შედეგად წარმოქმნილი ათეროსკლეროზული (ცხიმოვანი) ფოლაქებით;
. გლომერულონეფრიტი;
. ჰემოლიზური ურემიული სინდრომი;
. წითელი მგლურა;
. ზოგიერთი მედიკამენტი, მათ შორის – ქიმიოთერაპიული საშუალებები, ანტიბიოტიკები, ზოგიერთი საღებავი, რომლებიც სხვადასხვა ლაბორატორიული გამოკვლევისა და თირკმელების უკეთესი ვიზუალიზაციისთვის გამოიყენება;
. მრავლობითი მიელომა;
. სკლეროდერმია;
. თრომბოციტოპენიური პურპურა;
. ვასკულიტი;
. ტოქსინები, მათ შორის – ალკოჰოლი, მძიმე ლითონები, კოკაინი.
ორგანიზმიდან შარდის გამოდევნას აფერხებს:
. შარდის ბუშტის კიბო;
. სისხლის შედედებული კოლტების არსებობა საშარდე მილში;
. საშვილოსნოს კიბო;
. სწორი ნაწლავის კიბო;
. გადიდებული წინამდებარე ჯირკვალი;
. წინამდებარე ჯირკვლის კიბო;
. კენჭები თირკმელში;
. იმ ნერვის დაზიანება, რომელიც შარდის ბუშტის ფუნქციას არეგულირებს.
თირკმლის მწვავე უკმარისობის ჩამოყალიბებას ხელს უწყობს:
. სტაციონარში წოლა და მდგომარეობა, რომელიც ინტენსიურ სამედიცინო დაკვირვებას მოითხოვს;
. მოხუცებულობა;
. დიაბეტი;
. მაღალი არტერიული წნევა;
. გულის უკმარისობა;
. თირკმლის დაავადებები;
. ღვიძლის დაავადება.
თირკმლის მწვავე უკმარისობას დროული მკურნალობა სჭირდება. წინააღმდეგ შემთხვევაში შესაძლოა განვითარდეს ქრონიკული უკმარისობა ან უკანასკნელი სტადიის რენული პათოლოგია, როდესაც დიალიზი ან ტრანსპლანტაცია გარდაუვალია. უყურადღებობის შემთხვევაში შედეგი შესაძლოა ლეტალური აღმოჩნდეს. მეტწილად ასეა ხდება, თუ ადამიანს თირკმლის პრობლემა უკმარისობის ჩამოყალიბებამდეც ჰქონდა.
ვიკვლევთ, ვმკურნალობთ
მწვავე უკმარისობის გამოსავლენად ექიმს, სავარაუდოდ, დასჭირდება:
. გამოყოფილი შარდის მოცულობის გამოკვლევა (ანუ იმის დადგენა, რამდენს შარდავთ დღის განმავლობაში);
. შარდის ანალიზი, რომელიც მისი შემადგენლობის შესწავლისა და პათოლოგიური ცვლილებების აღმოჩენის საშუალებას იძლევა;
. სისხლის ანალიზი – სისხლის ზოგიერთი მაჩვენებელი (მაგალითად, კრეატინინი) თირკმლის ფუნქციაზე განსაზღვრულ წარმოდგენას გვაძლევს;
. ულტრაბგერითი გამოკვლევა და კომპიუტერული ტომოგრაფია, რომლებიც თირკმლის ვიზუალიზაციისთვის მეტად მნიშვნელოვანია;
. ბიოფსია, რაც თირკმლის ქსოვილის შესწავლას გულისხმობს.
თირკმლის მწვავე უკმარისობა სტაციონარულ მკურნალობას მოითხოვს. ხდება ისეც, რომ ადამიანს თირკმლის მწვავე უკმარისობა სტაციონარში დაწოლის შემდეგ უვითარდება.
მკურნალობის დასაწყებად უკმარისობის უშუალო მიზეზის მიგნებაა აუცილებელი. თირკმლის მწვავე უკმარისობის დროს უმეტესად ინიშნება საშუალებები, რომლებიც:
. არეგულირებს ორგანიზმში სითხის დონეს. ხშირად მწვავე რენული უკმარისობის მიზეზი ორგანიზმის გაუწყლოებაა, რომელიც გადასხმას მოითხოვს. არსებობს საპირისპირო მდგომარეობაც, როდესაც ორგანიზმში სითხე ჭარბად არის შეკავებული და შეშუპება ვითარდება. ამ შემთხვევაში ექიმი შარდმდენი ეფექტის მქონე მედიკამენტის მიღებას გირჩევთ.
. არეგულირებს ორგანიზმში კალიუმის შემცველობას. როდესაც თირკმელი ჯეროვნად ვერ ასრულებს თავის ფუნქციას, ორგანიზმში საჭიროზე მეტი კალიუმი გროვდება, რაც გულის მუშაობას ვნებს. ელემენტი ჭარბად რომ არ დაგროვდეს, ექიმი კალციუმის, გლუკოზისა და ნატრიუმის შემცველ მედიკამენტს დაგინიშნავთ.
. ხელს უწყობს კალციუმის დონის მოწესრიგებას. თუ თირკმლის ფუნქციის დაქვეითების გამო ამ ელემენტის დონე მკვეთრად დაეცა, ექიმი მისი შემცველი საინფუზიო ხსნარის გადასხმას გირჩევთ.
თირკმლის მწვავე უკმარისობის დროს ხშირად გამოიყენება დიალიზიც, თუმცა თირკმლის ფუნქციის აღდგენის შემდეგ “ხელოვნური თირკმელი” საჭირო აღარ არის. სამწუხაროდ, იმავეს ვერ ვიტყვით თირკმლის ქრონიკულ უკმარისობაზე, როდესაც დიალიზის აუცილებლობა სიცოცხლის ბოლომდე რჩება (მისი ერთადერთი ალტერნატივა თირკმლის გადანერგვაა).
გაითვალისწინეთ: თირკმლის მწვავე უკმარისობის დროს, გარდა მედიკამენტური მკურნალობისა, დიდი მნიშვნელობა აქვს კვებას. რაციონის შესარჩევად მიმართეთ ექიმს. გაითვალისწინეთ, რომ ისეთი საკვების მიღება მოგიწევთ, რომელიც მარილს არ შეიცავს და კალიუმის დაბალი შემცველობითაც გამოირჩევა.
პატარა ფილტრების დიდი გასაჭირი
გლომერულონეფრიტი თირკმლის პაწაწინა ფილტრების – გლომერულების ანთებაა.
თუ გლომერულონეფრიტი თავისთავად, სხვა პათოლოგიური პროცესისგან დამოუკიდებლად განვითარდა, პირველადია; თუ რომელიმე დაავადებას, მაგალითად, წითელ მგლურას ან დიაბეტს დაერთო, მეორეული.
თირკმლის გლომერულების ანთებითი დაზიანება მწვავეც შეიძლება იყოს და ქრონიკულიც. ეს უკანასკნელი, თუ ნებაზე მივუშვით, შესაძლოა თირკმლის ფუნქციის დაკარგვისა და უკმარისობის ჩამოყალიბების მიზეზად იქცეს.
გლომერულონეფრიტის სიმპტომები იმაზეა დამოკიდებული, მწვავეა თუ ქრონიკული პროცესი, თუმცა არსებობს საერთო ნიშნებიც:
. ხორცის ნახარშის ან კოკა-კოლასფერი შარდი. ეს ჰემატურიის – შარდში სისხლის წითელი უჯრედების შერევის ბრალია. სწორედ ერითროციტები აძლევს შარდს ასეთ ფერს;
. ქაფიანი შარდი, რასაც შარდში ცილის ჭარბი მოხვედრა იწვევს;
. მაღალი არტერიული წნევა;
. ორგანიზმში სითხის შეკავება, რაც შეშუპების მიზეზად იქცევა. შუპდება უმთავრესად სახე, ზედა და ქვედა კიდურები (უფრო – ტერფები);
. საერთო სისუსტე, რომლის მიზეზიც ანემია და თირკმლის ფუნქციის დაქვეითებაა.
გლომერულონეფრიტს მრავალი მიზეზი აქვს, მათ შორის:
. ინფექცია
თირკმლის ქსოვილის ანთება ყველაზე ხშირად სტრეპროკოკით არის გამოწვეული. ანგინის გადატანიდან ერთი-ორი კვირის შემდეგ ბაქტერია ყელიდან თირკმლამდე აღწევს, იქვე იდებს ბინას და ანთებას იწვევს. რაკი ანგინა მეტწილად ბავშვებს ემართებათ, სტრეპტოკოკული ინფექციით გამოწვეული გლომერულონეფრიტიც უმთავრესად მათი ხვედრია.
გლომერულონეფრიტის სათავე შესაძლოა კანის ინფექციური დაავადებაც იყოს, თუმცა შედარებით იშვიათად.
კიდევ ერთი ინფექციური პროცესი, რომელიც ასევე შეიძლება დაედოს საფუძვლად გლომერულონეფრიტს, ბაქტერიული ენდოკარდიტია. უფრო სწორად, გულის ქსოვილთან ერთად თირკმლებიც ინფიცირდება. როგორც ჩანს, ბაქტერია სისხლის მეშვეობით ვრცელდება მთელ ორგანიზმში.
გლომერულონეფრიტს ვირუსებიც იწვევს, თუმცა იშვიათად. მათ შორის – ადამიანის იმუნოდეფიციტის ვირუსი, B და ჩ ჰეპატიტის ვირუსები.
. აუტოიმუნური დაავადებები
მათ რიცხვს ეკუთვნის სისტემური წითელი მგლურა – ქრონიკული ანთებითი დაავადებაა, რომელიც იმუნიტეტის გაუკუღმართებული მუშაობის შედეგად ვითარდება, მოიცავს კანს, სახსრებს, გულს, ფილტვებს და, რაღა თქმა უნდა, თირკმელებსაც.
გუდპაჩერის სინდრომიც იმუნიტეტის “შეცდომის” ნაყოფია. ამ დროს ზიანდება ფილტვის სისხლძარღვები, რასაც სისხლდენა მოსდევს. ანალოგიური ცვლილებები ვითარდება თირკმლის სისხლძარღვებშიც.
. ვასკულიტები
ამათგან აღსანიშნავია პოლიარტერიიტი, რომლის დროსაც სხვადასხვა ორგანოში, მათ შორის – თირკმელებშიც, ზიანდება საშუალო და მცირე ზომის სისხლძარღვები. ასეთივე ცვლილებები ახასიათებს ვეგენერის გრანულომატოზსაც.
. სხვა პათოლოგიებიდან, რომლებიც გლომერულების დაზიანებას იწვევს, აღსანიშნავია მაღალი არტერიული წნევა და შაქრიანი დიაბეტი, რომლის ფონზეც ხშირად ყალიბდება დიაბეტური ნეფროპათია.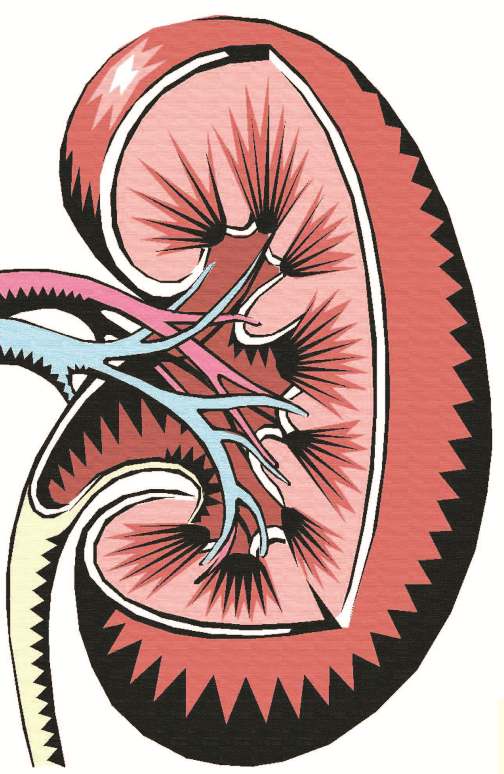 პრობლემას მოყოლილი პრობლემა
პრობლემას მოყოლილი პრობლემა
ნებაზე მიშვებული გლომერულონეფრიტი პრობლემას პრობლემაზე იწვევს – გლომერულების ანთებას შეიძლება მოჰყვეს:
. თირკმლის მწვავე უკმარისობა, რომელიც უეცრად ვითარდება და ხშირად მკურნალობაში ხელოვნური თირკმლის ჩართვას მოითხოვს;
. თირკმლის ქრონიკული უკმარისობა, რომელიც გლომერულების თანდათანობითი დაზიანების შედეგია – უკანასკნელ სტადიაში მათი ფუნქციის აღდგენა ფაქტობრივად შეუძლებელია და ამ დროსაც ერთადერთ გამოსავლად დიალიზი ან, უკიდურეს შემთხვევაში, თირკმლის გადანერგვა რჩება;
. მაღალი არტერიული წნევა. გარდა იმისა, რომ მაღალი წნევა იწვევს გლომერულონეფრიტს, თირკმლის ქსოვილის დაზიანებამაც შეიძლება წნევის მატება გამოიწვიოს. ამის მიზეზი თირკმლის ფუნქციის დაქვეითების გამო სისხლში ნარჩენი პროდუქტების დაგროვებაა.
. ნეფროზული სინდრომი სიმპტომთა ერთობლიობაა, რომელიც გლომერულონეფრიტსაც მოიცავს. ამ სინდრომს შარდში ცილის მაღალი, ხოლო სისხლში დაბალი შემცველობა ახასიათებს, თან ახლავს შეშუპება და სისხლში ქოლესტეროლის მაღალი დონე.
დიაგნოზისა და მკურნალობის შესახებ
გლომერულონეფრიტის გამოსავლენად ექიმი შარდისა და სისხლის ანალიზს დაგინიშნავთ. გლომერულების დაზიანების დროს შარდში სისხლის წითელი უჯრედები ჩნდება, თუმცა არც ლეიკოციტების გაჩენაა გამორიცხული, რაც ანთების მაჩვენებელია. შესაძლოა, ექიმმა რენტგენის გადაღება, ულტრაბგერითი გამოკვლევის ან კომპიუტერული ტომოგრაფიის ჩატარებაც მოგთხოვოთ. იშვიათად საჭიროა თირკმლის ბიოფსია და მისი ქსოვილის სტრუქტურის შესწავლა.
მკურნალობის მთავარი მიზანი შემდგომი დაზიანებისგან თირკმლის დაცვაა. ამისთვის ინიშნება ანტიჰიპერტენზიული საშუალებები (მათ შორის – დიურეტიკებიც), ანტიბაქტერიული მედიკამენტები, იმუნოპათოლოგიური მდგომარეობის (წითელი მგლურას, ვასკულიტების) შემთხვევაში – ჰორმონები და სხვა.
გლომერულონეფრიტის დროს ექიმმა შესაძლოა გირჩიოთ:
. მარილის შეზღუდვა, რაც შეშუპებისგან დაგიცავთ;
. ნაკლები ცილისა და კალიუმის მიღება, რომ ეს ნივთიერებები სისხლში არ დაგროვდეს;
. წონის კონტროლი;
. სისხლში შაქრის დონის კონტროლი, თუ შაქრიანი დიაბეტისკენ ხართ მიდრეკილი.
გლომერულონეფრიტის პროფილაქტიკა, ანუ მისი გამომწვევისგან თავის დაცვა ძნელია, რომ არ ვთქვათ შეუძლებელი, თუმცა ჩვენ მაინც ვცადოთ:
. ნუ დატოვებთ სტრეპტოკოკულ ინფექციას უყურადღებოდ;
. აივ-ინფექციისა და ჰეპატიტისგან თავის დასაცავად სქესობრივი კავშირის დროს გამოიყენეთ ბარიერული დამცავი საშუალებები;
. აკონტროლეთ სისხლის წნევა;
. აკონტროლეთ სისხლში შაქრის შემცველობა.
ქრონიკული გასაჭირი
გლომერულონეფრიტი ხშირად თირკმლის ქრონიკულ უკმარისობაში გადაიზრდება. თუ თირკმლის ქსოვილის მხოლოდ მცირე ნაწილია დაზიანებული, შესაძლოა სიმპტომებმა არც კი იჩინოს თავი. სხვა შემთხვევაში კი თირკმლის ქრონიკულ უკმარისობას ახასიათებს:
. შარდის გამოყოფის შემცირება;
. გულისრევა და პირღებინება;
. უმადობა;
. ძლიერი სისუსტე;
. ძილის დარღვევა;
. გონებრივი შესაძლებლობების დაქვეითება;
. კუნთებისა ტკივილი და კრამპი;
. ქვედა კიდურების, განსაკუთრებით – ტერფების შეშუპება;
. დაუძლეველი ქავილი.
როგორც ხედავთ, თირკმლის ქორნიკული უკმარისობის ნიშნები არცთუ ისე სპეციფიკურია – თავისუფლად შეიძლება, ეს სიმპტომები სხვა დაავადების მანიშნებელიც იყოს. ამიტომაც არის, რომ ბევრი მანამდე არ აქცევს ყურადღებას თირკმელებს, ვიდრე უკმარისობა უკანასკნელ სტადიას არ მიაღწევს.
კიდევ ერთი მიზეზი, რის გამოც უკმარისობის დიაგნოსტიკა გვიანდება, არის თავად თირკმლის უნარი, დიდხანს შეეგუოს არახელსაყრელ ვითარებას და მცირე შესაძლებლობებითაც კი მაქსიმალურად შეასრულოს თავისი ფუნქცია. თირკმელი მხოლოდ მაშინ “ნებდება”, როდესაც ფიზიკური რესურსები ამოეწურება.
თირკმლის ქრონიკული უკმარისობის ყველაზე ხშირი მიზეზი ხანგრძლივად მიმდინარე, ნებაზე მიშვებული გლომერულონეფრიტია, თუმცა ვერც სხვა მიზეზებს დავარქმევთ უმნიშვნელოს. მაგალითად:
. დიაბეტი – ტიპი I და ტიპი II;
. მაღალი არტერიული წნევა;
. გადიდებული წინამდებარე ჯირკვალი;
. კენჭები თირკმელში;
. საშარდე ბუშტის კიბო;
. თირკმლის კიბო;
. ვეზიკოურეთრული რეფლუქსი ანუ მდგომარეობა, როდესაც შარდი უკან, თირკმლებში ამოიტყორცნება;
. თირკმლის პოლიკისტოზი;
. პიელონეფრიტი;
. წითელი მგლურა;
. სკლეროდერმა;
. ვასკულიტები.
თირკმლის ქრონიკული უკმარისობის ჩამოყალიბებას ხელს უწყობს:
. მაღალი წნევა;
. დიაბეტი;
. გულის დაავადებები;
. თამბაქოს წევა;
. სიმსუქნე;
. ქოლესტეროლის მაღალი შემცველობა სისხლში;
. რასა – აფროამერიკელებსა და ამერიკელ ინდიელებში ეს დაავადება უფრო ხშირია;
. დატვირთული გენეტიკა;
. ასაკი – 65 წლიდან თირკმლის ქრონიკული უკმარისობის ალბათობა საგრძნობლად იზრდება.
რაც შეეხება მკურნალობას და დიეტას, ის თითქმის ისეთივეა, როგორიც მწვავე უკმარისობის შემთხვევაში.
არცთუ ბავშვური პრობლემა
უკვე ითქვა, რომ თირკმლის უკმარისობა უმეტესად ზრდასრულ ასაკში ყალიბდება. ყოველ შემთხვევაში, ასეთია სტატისტიკა. მაგრამ ხდება ისეც, რომ თირკმლის ღრმა დაზიანება ბავშვობაშივე იჩენს თავს და საბოლოოდ მძიმე უკმარისობამდე მივყავართ. მშობელი იძულებულია, გამუდმებით ადევნოს თვალი ბავშვის მდგომარეობას, აკონტროლოს წნევა, რაციონი, სისხლის შემადგენლობა (ხომ არ შეინიშნება ანემია), დაბოლოს, ზრდა.
ბავშვებში თირკმლის ქრონიკული უკმარისობის მკურნალობა კვების რაციონის შეცვლითა და მედიკამენტების მიღებით იწყება. პატარას, სავარაუდოდ, ვიტამინებსა და მიკროელემენტებსაც დაუნიშნავენ.
საკვებს ბავშვს იმავე პრინციპით ურჩევენ, როგორითაც მოზრდილს; გაცილებით რთულია მედიკამენტების ჯერადობისა და მიღების რეჟიმის კონტროლი, რადგან თირკმელდაავადებული პატარა საკმაოდ ბევრ წამალს სვამს. ამერიკელი პედიატრები მშობლებს ურჩევენ, წამლის მიღება ბავშვისთვის მაქსიმალურად კომფორტულ პროცედურად აქციონ. უწინარეს ყოვლისა, არამც და არამც არ დააძალონ – ეს ბავშვისთვის ნამდვილი სტრესია და შესაძლოა, უფრო მეტად გააუარესოს მისი ჯანმრთელობის მდგომარეობა. ერთ-ერთი მეთოდია პროცედურის თამაშად ქცევა, მაგალითად, ასე: წამლის მიღების დრო საათზე ფერად-ფერადი დროშებით აღნიშნეთ და თუ პატარა ყველა დროშას “აიღებს”, საღამოს პრიზით დაასაჩუქრეთ.
შესაძლოა, ბავშვს ინექციების გაკეთებაც მოუხდეს, რაც, ბუნებრივია, უსიამოვნოა. ინექციები უმეტესად მაშინ ინიშნება, როდესაც პატარას სისხლნაკლებობა აქვს ან ზრდაში ჩამორჩენის გამო ჰორმონების მიღება უხდება.
ბავშვებში თირკმლის ქრონიკული უკმარისობა კიდევ უფრო ძნელად ვლინდება, ვიდრე მოზრდილებში. შესაძლოა, თირკმლის 80% არ ფუნქციობდეს, მაგრამ უკმარისობაზე არაფერი მიანიშნებდეს. მოგვიანებით, როდესაც დაზიანებული უბანი იზრდება, თავს იჩენს გულისრევის შეგრძნება და პირღებინება, კონცენტრაციის უნარის დაქვეითება, დაბნეულობა და, შესაძლოა, თავბრუხვევაც. მოგვიანებით ამას ერთვის შეშუპებაც, რომელიც, მხოლოდ კანზე კი არა, შინაგან ორგანოებშიც, უწინარეს ყოვლისა კი ფილტვებში ვითარდება. საბოლოოდ ყალიბდება მაღალი არტერიული წნევა, რომელიც უკვე თირკმლის უკმარისობის უტყუარი ნიშანია.
გაზარმაცებული თირკმლის მენიუ
თირკმლის უკმარისობის დროს კვების ზოგად პრინციპებზე უკვე გესაუბრეთ. ბუნებრივია, ბავშვის რაციონშიც უნდა შეიზღუდოს მარილი, სითხე და კალიუმი, რომელთა გამოდევნა თირკმელს ძალიან უჭირს.
შეზღუდვა შესაძლოა შეეხოს რძის პროდუქტებსაც, რომლებიც, საზოგადოდ, ძალზე სასარგებლოა ბავშვისთვის. ეს იმიტომ, რომ მათში ჭარბადაა ფოსფორი, რომელიც თვალის ქსოვილში, გულსა და კანში კალციუმის ჩალაგებას და იმავდროულად ძვლებიდან მის გამოლექვას უწყობს ხელს, ეს კი ძვლების მოტეხილობის რისკს ზრდის.
მენიუდან რძის ნაწარმის სულ მთლად ამოღება, თავისთავად ცხადია, არ შეიძლება, რადგან მათ შემადგენლობაში შემავალი კალციუმი აუცილებელია პატარა ორგანიზმის ზრდისთვის. თუ პატარა რძის ნაწარმს მცირე რაოდენობით იღებს, შესაძლოა ექიმმა კალციუმის დამატებით მიცემა მიიჩნიოს საჭიროდ.
თირკმლის დასაზოგად ექიმმა შესაძლოა გირჩიოთ ბავშვისთვის ცილოვანი საკვების – ხორცის, თევზისა და კვერცხის – შეზღუდვაც. თუ ბავშვს მაქსიმალურად მოარიდებთ პროტეინებით გაჯერებულ საკვებს, შესაძლოა თირკმელმა კიდევ დიდხანს იმუშაოს დიალიზის გარეშე.
გახსოვდეთ: კვების რაციონის კორექციას თირკმლის ქრონიკული უკმარისობის დროს უდიდესი მნიშვნელობა აქვს. რაც უფრო მეტხანს იკვებება პატარა სწორად, მით უფრო მეტია ალბათობა, რომ რადიკალური ღონისძიებები – დიალიზი და ტრანსპლანტაცია – საერთოდ არ დასჭირდეს ან დასჭირდეს რაც შეიძლება გვიან.
ხელოვნური თირკმელი
თირკმლის მძიმე უკმარისობის დროს, ანუ მაშინ, როდესაც ორგანო თავისი ფუნქციის 85-90%-ს ვეღარ ასრულებს, საჭირო ხდება იმ მექანიზმის ჩართვა, რომელიც თირკმლის მაგივრობას გასწევს. სწორედ ასეთ დროს მიმართავენ დიალიზს და ამ გზით ინარჩუნებენ ორგანიზმში ნივთიერებათა ბალანსს.
მაინც რას აკეთებს “ხელოვნური თირკმელი”?
. ორგანიზმიდან გამოაქვს მავნე ნარჩენები, მარილები და ჭარბი წყალი;
. ეხმარება სისხლს, შეინარჩუნოს ნატრიუმის, კალიუმის, ბიკარბონატების სათანადო დონე;
. მონაწილეობს სისხლის წნევის რეგულირებაში.
ცნობისათვის: დიალიზის აუცილებლობა ყოველთვის არ ნიშნავს, რომ ადამიანი სამუდამოდ არის განწირული “ხელოვნური თირკმლისთვის”. მწვავე უკმარისობა თანდათან გაივლის და დიალიზის საჭიროებაც ქრება. ქრონიკული უკმარისობის შემთხვევაში კი, სამწუხაროდ, ადამიანს სიცოცხლის ბოლომდე სჭირდება “ხელოვნური თირკმელი”. სწორედ ასეთ დროს აფინანსებს სახელმწიფო დიალიზის პროცედურას.
დიალიზის სახეები
დიალიზი ორი სახისაა: ჰემოდიალიზი და პერიტონული დიალიზი.
ჰემოდიალიზის დროს “ხელოვნური თირკმლის” დახმარებით სისხლი ნარჩენებისგან იწმინდება. ამისთვის სისტემას (ჰემოდიალიზერს) ხელის ან ფეხის სისხლძარღვთან აერთებენ. ძალიან იშვიათად კათეტერს კისრის ვენაში დგამენ – მხოლოდ მაშინ, როცა ხანმოკლე დიალიზია საჭირო.
ჰემოდიალიზის ხანგრძლივობა სხვადასხვა ფაქტორზეა დამოკიდებული: როგორ მუშაობს თირკმელი, რამდენი სითხე დაგროვდა ორგანიზმში უკანასკნელი დიალიზის შემდეგ, როგორია პაციენტის სხეულის მასა და სხვა. უმეტესად კი დიალიზის პროცედურა დაახლოებით 4 საათს გრძელდება და კვირაში 3-ჯერ ტარდება. არსებობს დიალიზის ე.წ. სწრაფი ფორმაც, რომელსაც ნაკლები ხანი სჭირდება, თუმცა მას ყოველთვის არ მიმართავენ.
პერიტონეული დიალიზის დროს სისხლის გაწმენდა უშუალოდ ორგანიზმში, სახელდობრ, პერიტონეულ ღრუში მიმდინარეობს. ექიმი მცირე განაკვეთს აკეთებს და ამ განაკვეთიდან ღრუში კათეტერს დგამს, რომლითაც ორგანიზმში დიალიზატი შეჰყავს – ეს ის ნივთიერებაა, რომელშიც საბოლოოდ გროვდება ნარჩენი ნივთიერებები.
პერიტონული დიალიზიც, თავის მხრივ, ორგვარია: ამბულატორული და ციკლური.
ამბულატორული პერიტონული დიალიზი “ხელოვნური თირკმლის” ერთადერთი ვარიანტია, რომელიც სპეციალური დანადგარის გარეშე ტარდება და პაციენტს თავადაც შეუძლია ჩაიტაროს შინ. კათეტერით დიალიზატის პატარა ჩანთა (პაკეტი) პერიტონიუმის ღრუში შეჰყავთ და 4-5 საათს აჩერებენ, მერე ნარჩენებით სავსე პაკეტს იღებენ და აგდებენ.
ციკლური პერიტონული დიალიზი სპეციალური ხელსაწყოთი ტარდება, თუმცა მისი ჩატარება შინაც შეიძლება. თითოეული პროცედურა 1-1,5 საათს მოითხოვს.
ნებისმიერი ტიპის დიალიზი უმტკივნეულოა, თუმცა მცირე დისკომფორტს უქმნის პაციენტს. ყველაზე გავრცელებული პრობლემა, რომელიც დიალიზის დროს იჩენს თავს, არტერიული წნევის ვარდნაა, თუმცა ეს უმეტესად პროცედურების დასაწყისში ხდება – მერე და მერე ორგანიზმი ეჩვევა “ხელოვნურ თირკმელს”.
დიალიზის გამოყენება გასული საუკუნის 40-იანი წლებიდან დაიწყეს, თუმცა მკურნალობის რეგულარულ საშუალებად ის მხოლოდ 60-იან წლებში იქცა. ამბულატორიულ პერიტონეულ დიალიზს პირველად 1976 წელს მიმართეს და მას შემდეგ მყარად მოიკიდა ფეხი მედიცინაში.
სხვა თირკმელი
თირკმლის პირველი ტრანსპლანტაცია ნახევარი საუკუნის წინ ჩატარდა და მას შემდეგ მძიმე უკმარისობის სამკურნალო ეფექტიან, თუმცა კი რთულ და ძვირად ღირებულ მეთოდად მიიჩნევა.
გარდა იმისა, რომ თირკმლის გადანერგვა რთული ოპერაციაა, მძიმეა ოპერაციის შემდგომი პერიოდიც. ხდება ისეც, რომ ორგანიზმი ახალ თირკმელს ვერ ეგუება და მის მოცილებას იწყებს. ასე რომ არ მოხდეს, ადამიანს იმ მედიკამენტების მიღება უხდება, რომლებიც იმუნიტეტს დაასუსტებს და მოცილების რეაქციას დათრგუნავს.
როდესაც შეუთავსებლობა ძლიერია, აგრესიულ პროცესს მედიკამენტებიც კი ვეღარ ახშობს და გადანერგილი ორგანო ფუნქციობას წყვეტს, თუმცა თანამედროვე იმუნოსუპრესიული თერაპია იძლევა საშუალებას, მწვავე მოცილების რეაქცია მაქსიმალურად ავიცილოთ თავიდან. საზღვარგარეთ მისი სიხშირე 5-10%-ს აღწევს, რაც დაბალ მაჩვენებლად მიიჩნევა, ჩვენში კი ათიდან ორ შემთხვევაში იჩენს თავს.
გამონაკლისია იმავე კვერცხუჯრედისგან განვითარებული ტყუპისცალის ორგანოს გადანერგვა, თუმცა ასეთი შემთხვევები ძალიან იშვიათია; როდესაც ერთი ტყუპისცალი რამით არის ავად, პრობლემა, წესისამებრ, მეორესაც აქვს.
თირკმლის ტრანსპლანტაციის ტექნიკა წლების განმავლობაში იხვეწებოდა. ამის კვალობაზე, მცირდებოდა სიკვდილიანობის მაჩვენებელიც. თუ 1995-1999 წლებში საქართველოში ლეტალურად დასრულებული ოპერაციების წილი 27% იყო, 2000-2007 წლებში მათი ოდენობა 5%-მდე შემცირდა. რაც შეეხება გადანერგილი თირკმლის სიცოცხლისუნარიანობას, მსოფლიო სტატისტიკის თანახმად, მისი ფუნქციობის მაქსიმალური ხანგრძლივობა 20-30 წელია.
სამწუხაროდ, თირკმლის ტრანსპლანტაცია იმას არ ნიშნავს, რომ ადამიანი სამუდამოდ დაემშვიდობება პრობლემას – განურჩევლად იმისა, როგორ შეეგუება ორგანიზმი ახალ ორგანოს, მედიკამენტების მიღება მას სიცოცხლის ბოლომდე უწევს. თუმცა ისე არ გაიგოთ, რომ ადამიანი ოპერაციის შემდეგ ინვალიდი რჩება; არა, იგი ჩვეულებრივ ცხოვრებას განაგრძობს და თუ ორგანიზმის საერთო მდგომარეობა საშუალებას მისცემს, შეუძლია სპორტსაც კი მოჰკიდოს ხელი.
საქართველოში თირკმელი პირველად 1977 წელს გადაინერგა რუს კოლეგებთან ერთად პროფესორ ლ. მანაგაძის უშუალო მონაწილეობით. რამდენიმეწლიანი პაუზის შემდეგ, 1995 წელს, უროლოგიის ეროვნული ცენტრის ინიციატივით, ორგანოთა გადანერგვა განახლდა. ამჟამად ტრანსპლანტაციას უროლოგიის ცენტრი და ქირურგიის ეროვნული ცენტრი აწარმოებენ.
ჩვენს ქვეყანაში ამჟამად ორგანოებიდან თირკმლისა და სათესლე ჯირკვლის გადანერგვა ხორციელდება, ხოლო ქსოვილებიდან – რქოვანასა და ძვლისა. იმ პირებთან ერთად, რომლებსაც ზემოხსენებული ოპერაციები ჩაუტარდათ, ასოციაციის საინფორმაციო ბანკში აღრიცხულნი არიან ღვიძლგადანერგილი პაციენტები, რომლებსაც ორგანოს ტრანსპლანტაცია საზღვარგარეთ ჩაუტარდათ, ხოლო მედიკამენტებით უზრუნველყოფა და მეთვალყურეობა საქართველოში გაგრძელდა.
რას გვთავაზობს სახელმწიფო
ისევე, როგორც დიალიზს, თირკმლის ტრანსპლანტაციასაც სახელმწიფო პროგრამა აფინანსებს – თუ ავადმყოფს დასჭირდა, დიალიზსაც და თირკმელსაც უსასყიდლოდ მიიღებს. პრობლემა ის არის, რომ ბევრი დგას ორგანოს რიგში და არც სახელმწიფოს მიერ გამოყოფილი თანხაა განუსაზღვრელი.
ჰემოდიალიზისა და პერიტონული დიალიზის დაფინანსების ფარგლებში უფასოა ექიმის (ნეფროლოგის) კონსულტაცია, კლინიკურ-ლაბორატორიული გამოკვლევები, მედიკამენტები, კათეტერის ჩადგმა და ამოღება; თირკმლის ტრანსპლანტაციის შემთხვევაში – ოპერაცია, იმუნოსუპრესორული მედიკამენტები გადანერგვის შემდეგ, სამკურნალო საშუალებების (მათ შორის – თირკმლის) ტრანსპორტირება, შენახვა და ა.შ.
ჰემოდიალიზის ერთი პროცედურის ღირებულება 40 ლარია. პროგრამა აფინანსებს თვეში, მაქსიმუმ, 13 პროცედურას. თუ ადამიანს მეტი დიალიზი დასჭირდა, ექიმმა ის უსასყიდლოდ უნდა ჩაატაროს.
პერიტონეული დიალიზის თვიური ვაუჩერის ღირებულება 105 ლარია. რაც შეეხება თირკმლის ტრანსპლანტაციას, ოპერაცია 20 000 ლარი ღირს.
დიალიზის ჩასატარებლად საჭიროა რამდენიმე საბუთი, რომელთა საფუძძველზეც ავადმყოფს მომლოდინეთა რეესტრში აღრიცხავენ. შეტყობინების მიღების შემდეგ მომლოდინე სხვა “რიგში” – დიალიზის რეესტრში დარეგისტრირდება. პროცედურები დაიწყება მკაცრად განსაზღვრული რიგითობით. თუმცა არის შემთხვევები, როდესაც დიალიზს დაუყოვნებლივ მიმართავენ. სახელდობრ, მაშინ, როდესაც პროცედურის გადავადება ადამიანის სიცოცხლეს საფრთხეს უქმნის – ჰიპერგლიკემიის, მძიმე მეტაბოლური აციდოზის, ჰიპერჰიდრატაციით გამოწვეული კარდიული ასთმის შეტევისას და სხვა.
რა უყვართ თირკმელებს
თირკმლის ფუნქციის დაქვეითებისას უდიდესი მნიშვნელობა აქვს ისეთი პროდუქტებისგან შედგენილ რაციონს, რომლებიც “გაზარმაცებულ” ორგანოს დაზოგავს.
მაშ, როგორ შევადგინოთ რაციონი?
საამისოდ უნდა მივდიოთ სამ ძირითად პრინციპს:
. ნაკლები მარილი!
. სწორად შერჩეული ცილა!
. გულისთვის სასარგებლო საკვები!
მოდი, გავარკვიოთ, რას გულისხმობს თითოეული მათგანი.
. ნაკლები მარილი თირკმელებს სისხლის წნევის კონტროლში ეხმარება. თუ თირკმელს “სიზარმაცე” შეეპარა და ადრინდელი დატვირთვით მუშაობაზე უარი განაცხადა, დღეში 1 500 მგ-ზე ნაკლები ნატრიუმის მიღება მოგიხდებათ (შეგახსენებთ: სწორედ ის არის სუფრის მარილის ძირითადი კომპონენტი).
ორგანიზმმა ნაკლები მარილი რომ მიიღოს, ასე მოიქეცით:
. უპირატესობა მიანიჭეთ ახალმომზადებულ კერძს. კონსერვი, ისევე როგორც ლორი და შაშხი, ბევრ ნატრიუმს შეიცავს.
. თუ დაკონსერვებული პროდუქტის – ბოსტნეულის, ხორცის – მიღება მოგიხდათ, გულდასმით გარეცხეთ და ისე მოამზადეთ.
. თუ გაყინულ ნახევარფაბრიკატებზე შეაჩერეთ არჩევანი, ისეთი შეარჩიეთ, რომელშიც ნაკლები ნატრიუმია.
. მარილის ნაცვლად კერძი სუნელებით და მცენარეული დანამატებით შეაზავეთ – მარილის ნაკლებობას ვეღარ იგრძნობთ.
. საკვების შეძენისას შეამოწმეთ მისი შემადგენლობა. თუ მითითებული დღიური ნორმა (Daily Value) 20%-ს აღემატება, ჩათვალეთ, რომ მასში ნატრიუმის შემცველობა მაღალია.  გირჩევთ, შეიძინოთ საკვები, რომლის შეფუთვაზე აღნიშნულია: “მომზადებულია ნატრიუმის გარეშე”, “მარილის გარეშე (უმარილოდ)”, “ნატრიუმის დაბალი შემცველობით”.
გირჩევთ, შეიძინოთ საკვები, რომლის შეფუთვაზე აღნიშნულია: “მომზადებულია ნატრიუმის გარეშე”, “მარილის გარეშე (უმარილოდ)”, “ნატრიუმის დაბალი შემცველობით”.
თუ საკვები იმპორტირებულია და ქართული ეტიკეტი არ აქვს, ან სულაც საზღვარგარეთ მოგიხდათ პროდუქტის ყიდვა, ისეთი ამჯობინეთ, რომლის შეფუთვაზეც აღნიშნულია:
Sodium free, Salt free, Very low sodium, Low sodium, Reduced or less sodium, light in sodium, no salt added, Unsalted, Lightly salted.
ყურადღება მიაქციეთ, რამდენ ცილას მიირთმევთ და როგორს. კერძოდ:
. ერიდეთ პროტეინით გაჯერებულ საკვებს.
. უპირატესობა მიანიჭეთ მცენარეულ ცილას.
. თუ გიჭირთ განსაზღვრა, რომელ საკვებშია სასურველი ცილა, რჩევისთვის დიეტოლოგს ან მკურნალ ექიმს მიმართეთ.
ცხოველური ცილით მდიდარია: ქათამი, თევზი, საქონლის ხორცი, კვერცხი და რძის პროდუქტი.
მცენარეულ ცილას შეიცავს: პარკოსნები, თხილეული, მარცვლეული.
გულისთვის მარგებელია:
. მოხარშული, ორთქლზე მომზადებული, მოშუშული პროდუქტები. ერიდეთ შემწვარს.
. ერიდეთ კერძის კარაქითა და ერბოთი შეზავებას. ჯობს მცენარეული ზეთი გამოიყენოთ.
. ხორცს მომზადების წინ მოაცილეთ ცხიმი, ქათამს კი – კანი.
გულისთვის სასარგებლო პროდუქტების ნუსხაში შედის: მჭლე ხორცი, კანგაცლილი ფრინველი, თევზი, პარკოსნები, ბოსტნეული, ხილი, ნაკლებცხიმიანი რძე, იოგურტი, მაწონი, ყველი.
მიირთვით საკვები, რომელშიც ცოტაა ფოსფორი – იგი ძვლებსა და სისხლძარღვებს უხდება.
გაითვალისწინეთ:
. თუ საკვებს ფოსფორი აქვს დამატებული, შეფუთვაზე ეს უთუოდ იქნება მითითებული. შესაძლოა, ეს დანამატი შემოკლებით – PHOS – იყოს აღნიშნული.
. ხორცის მრავალი პროდუქტი, რომელიც უცხოეთიდან შემოაქვთ, ფოსფორის შემცველია. განსაკუთრებით ბევრია ეს ელემენტი უკვე დამუშავებულ ხორცში (სოსისი, ძეხვი...). ასე რომ, უპირატესობა მიანიჭეთ ახალ, ადგილობრივი წარმოების ხორცს.
ფოსფორით მდიდარია: საქონლის ხორცი, ფრინველი და თევზი, ქატო, რძის ნაწარმი, პარკოსნები, თხილი, კოლა და მსგავსი სასმელი.
ფოსფორის დაბალი შემცველობით გამოირჩევა: ახალი ხილი და ბოსტნეული, პური, პასტა, ბრინჯი, ხორბლისა და ბრინჯის ბურბუშელა, ნაკლებად “შეღებილი” (ბაცი) გაზიანი ტკბილი სასმელი.
მიირთვით კალიუმით მდიდარი საკვები – ეს ელემენტი კუნთებისა და ნერვული სისტემის სათანადო მუშაობისთვის არის საჭირო, თუმცა მისი სიჭარბე არასასურველია.
გაითვალისწინეთ:
. მარილის შემცვლელები ჭარბად შეიცავს კალიუმს. ასეთ საკვებში ნატრიუმს სწორედ კალიუმით ცვლიან. ასე რომ, გირჩევთ, ყურადღებით წაიკითხოთ ეტიკეტი და კონსულტაციისთვის ექიმსაც მიმართოთ.
. დაკონსერვებულ ხილსა და ბოსტნეულს გამოყენების წინ საგულდაგულოდ გადაუწურეთ წყალი და თუ შესაძლებელია, გარეცხეთ კიდეც.
კალიუმის შედარებით დაბალი შემცველობით გამოირჩევა: ვაშლი, ატამი, სტაფილო, ბარდა, თეთრი პური და პასტა, თეთრი ბრინჯი და, საზოგადოდ, თერმულად დამუშავებული ბრინჯი, ხორბლის ბურბუშელა.
კალიუმით მდიდარია: ფორთოხალი, ბანანი, კარტოფილი, პომიდორი, ყავისფერი და ველური ბრინჯი, ქატო, ცეხვილი ფქვილის პური და პასტა, რძის ნაწარმი, პარკოსნები, თხილეული.