ავტონომიური ნერვული სისტემა
გააზიარე:
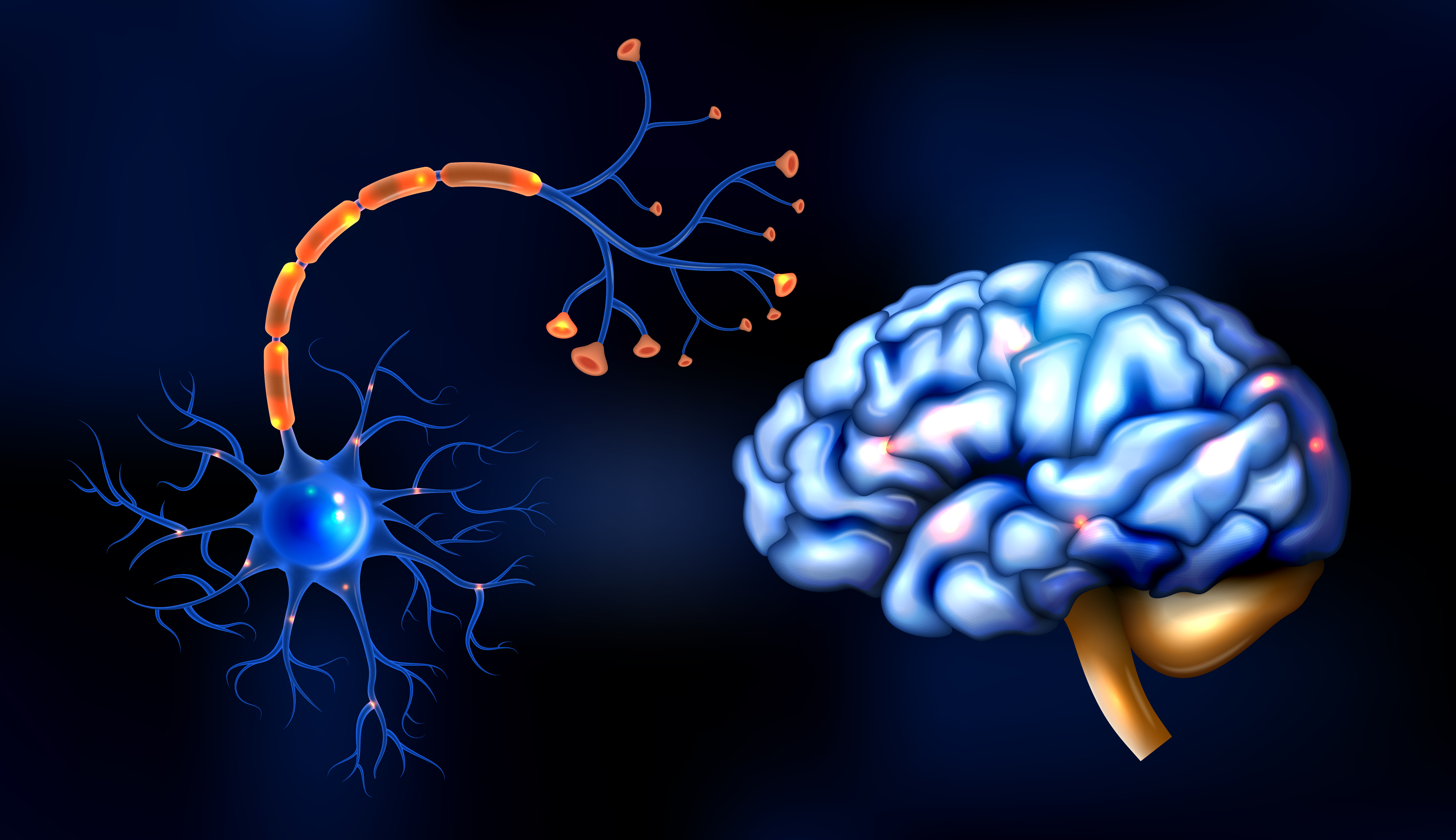
ნერვული სისტემა ჩვენი სხეულის ინტელექტუალური სისტემაა. ის განაგებს ორგანიზმის ყველა ფუნქციას, მათ შორის ისეთებსაც, რომელთა არსებობის შესახებ შესაძლოა წარმოდგენაც არ გვქონდეს. მართავს ჩვენს ქცევას, აყალიბებს ყოველდღიური ცხოვრებისთვის აუცილებელ უნარებს. მას ვუმადლით აზროვნებას, მეხსიერებას. მაგრამ თუ ზოგიერთი მოქმედების მართვა საკუთარი ნებით შეგვიძლია, არსებობს ფუნქციები, რომელთა შესრულებაში ვერ ჩავერევით. ისინი ჩვენი ნებისგან დამოუკიდებლად იმართება.
ნერვული სისტემის იმ ნაწილს, რომელიც ორგანიზმის უნებლიე და ვეგეტატიურ – კვებასა და ზრდასთან დაკავშირებულ – ფუნქციებს არეგულირებს, ავტონომიური ან ვეგეტატიური ნერვული სისტემა ეწოდება.
ფუნქციები
ცენტრალური ნერვული სისტემა (თავის ტვინი და ზურგის ტვინი) ამუშავებს სხეულის სხვადასხვა ნაწილიდან მიღებულ ინფორმაციას, საპასუხო იმპულსებს საჭირო მიმართულებით გზავნის და სათანადო რეაქციას აღძრავს. პერიფერიული ნერვული სისტემა (ზურგის ტვინისა და თავის ქალას ნერვები) შუამავალია, ერთი მხრივ, ცენტრალურ ნერვულ სისტემას, მეორე მხრივ კი შეგრძნებების აღმქმელ რეცეპტორებს, კუნთებსა და ჯირკვლებს შორის.
პერიფერიული ნერვული სისტემა სომატური და ავტონომიური ნაწილებისგან შედგება.
სომატური ნერვული სისტემა ცნს-ს კანსა და ჩონჩხის კუნთებთან აკავშირებს. მისი დახმარებით ნებით მოძრაობებს ვახორციელებთ.
ავტონომიური (ვეგეტატიური, ვისცერალური) ნერვული სისტემა ავტომატურად (ავტონომიურად), ადამიანის შეგნებული ძალისხმევის გარეშე მუშაობს და უნებლიე მოქმედებებს აკონტროლებს.
ავტონომიური ნერვული სისტემა აინერვირებს სისხლძარღვებს, კუჭს, ნაწლავებს, ღვიძლს, თირკმელებს, შარდის ბუშტს, სასქესო ორგანოებს, ფილტვებს, გუგებს, გულს, საოფლე, სანერწყვე და საჭმლის მომნელებელი სისტემის ჯირკვლებს. ეს სისტემა მართავს და არეგულირებს:
* სისხლის წნევას;
* გულისცემასა და სუნთქვას;
* სხეულის ტემპერატურას;
* საჭმლის მონელებას;
* ნივთიერებათა ცვლას;
* წყლისა და ელექტროლიტების ბალანსს;
* ნერწყვის, ოფლის, ცრემლების წარმოქმნას;
* შარდვას;
* დეფეკაციას;
* სქესობრივ რეაქციებს.
ავტონომიური ნერვული სისტემის დარღვევამ შესაძლოა ხელი შეუშალოს ჩამოთვლილთაგან ნებისმიერი ფუნქციის შესრულებას.
სიმპათიკური და პარასიმპათიკური
თავად ავტონომიური ნერვული სისტემაც ორ ძირითად ნაწილად – სიმპათიკურად და პარასიმპათიკურად – იყოფა. სიმპათიკური ნერვული სისტემა ძირითადად ასტიმულირებს სხვადასხვა პროცესს, პარასიმპათიკური კი თრგუნავს, თუმცა არის გამონაკლისი შემთხვევებიც, როდესაც სიმპათიკური თრგუნავს, პარასიმპათიკური კი ასტიმულირებს.
ორგანოთა უმეტესობას ან სიმპათიკური, ან პარასიმპათიკური სისტემა აკონტროლებს, თუმცა ზოგიერთ ორგანოზე ორივე მათგანი ზემოქმედებს და საპირისპირო ეფექტებს იწვევს. მაგალითად, სიმპათიკური სისტემა მაღლა სწევს არტერიულ წნევას, პარასიმპათიკური კი აქვეითებს. საერთო ჯამში, ავტონომიური ნერვული სისტემის ორივე ნაწილი შეთანხმებულად მუშაობს და ამით უზრუნველყოფს სხვადასხვა სიტუაციაზე სხეულის სათანადო რეაგირებას.
უფრო მარტივად, სიმპათიკური ნერვული სისტემა სტრესული სიტუაციებისთვის, ბრძოლისთვის ან გაქცევისთვის ამზადებს სხეულს. ის აჩქარებს გულისცემას, აძლიერებს გულის შეკუმშვას, სუნთქვის გასაადვილებლად აფართოებს სასუნთქ გზებს, რაც ორგანიზმის მიერ დაგროვილი ენერგიის გამოთავისუფლებას იწვევს. მისი გააქტიურებისას იმატებს კუნთების ძალა, ხელისგულები ოფლიანდება, გუგები ფართოვდება, სხეულზე არსებული თმა იბურძგნება. პარალელურად ნელდება ისეთი პროცესები, რომლებიც სტრესულ სიტუაციებში ნაკლებად მნიშვნელოვანია, მაგალითად, საჭმლის მონელება და შარდის გამომუშავება.
პარასიმპათიკური ნერვული სისტემა აკონტროლებს ორგანიზმში ჩვეულებრივ სიტუაციებში მიმდინარე პროცესებს. მისი მიზანია შენახვა და აღდგენა, დასვენება და მონელება. პარასიმპათიკური ნერვული სისტემის გააქტიურებისას ნელდება გულისცემა და ნორმას უბრუნდება არტერიული წნევა, სტიმულირდება საკვების გადამუშავება და ნარჩენების გამოყოფა. საკვებიდან მიღებული ენერგია ქსოვილების აღდგენას და ახალი ქსოვილების წარმოქმნას ხმარდება.
ავტონომიურ ნერვულ სისტემაში კომუნიკაციისთვის ანუ იმპულსის გადასაცემად გამოიყენება ორი ქიმიური ნივთიერება, რომლებსაც მესენჯერებს ან ნეიროტრანსმიტერებს უწოდებენ: აცეტილქოლინი და ნორეპინეფრინი. მათ ნერვული ბოჭკოების დაბოლოებები გამოყოფენ. აცეტილქოლინს უმეტესად პარასიმპათიკური (დამთრგუნველი) ეფექტი აქვს, ხოლო ნორეპინეფრინს – სიმპათიკური (მასტიმულირებელი), თუმცა აცეტილქოლინი ხანდახან მასტიმულირებელ ფუნქციასაც ასრულებს (მაგალითად, ასტიმულირებს ოფლის გამოყოფას).
დარღვევის მიზეზები
ავტონომიური ნერვული სისტემის დარღვევები შეიძლება განვითარდეს როგორც დამოუკიდებლად, ისე სხვა ისეთი დაავადების ფონზე, რომელიც ნერვების ან ტვინის დაზიანებას იწვევს, მოიცვას მთელი სხეული ან მისი ნაწილი, იყოს შექცევადი ან შეუქცევადი და პროგრესირებადი. ზოგიერთი დარღვევა გავლენას ახდენს სუნთქვასა და გულის მუშაობაზე და შესაძლოა, სიკვდილიც კი გამოიწვიოს.
ავტონომიური დარღვევების ყველაზე გავრცელებული მიზეზებია:
* დიაბეტი;
* პერიფერიული ნერვების დაზიანება;
* დაბერება;
* პარკინსონის დაავადება.
ნაკლებად გავრცელებული მიზეზებია:
* ავტონომიური ნეიროპათია;
* მრავლობითი სისტემური ატროფია;
* წმინდა ავტონომიური უკმარისობა;
* ზურგის ტვინის ფუნქციის მოშლა;
* ზოგიერთი მედიკამენტით მკურნალობა;
* ნერვკუნთოვანი შეერთების (სინაფსის) დაზიანება, მაგალითად, ბოტულიზმის, ლამბერტ-იტონის სინდრომის დროს;
* ზოგიერთი ვირუსული ინფექცია, მათ შორის – COVID-19;
* კისრის ნერვების დაზიანება, მაგალითად, ოპერაციის შედეგად.
ავტონომიური დისფუნქცია, რომელიც ვითარდება COVID-19-ის გამო, ჯერ კიდევ შესწავლის პროცესშია. მას შეუძლია გამოიწვიოს ორთოსტატიკური აუტანლობა და შედარებით იშვიათად – ავტონომიური ნეიროპათია. ტერმინი “ორთოსტატიკური აუტანლობა” გულისხმობს ავტონომიურ დარღვევას, რომელიც ადგომისას იჩენს თავს და გამოიხატება თავის სიმსუბუქით, მხედველობის დაბინდვით, კანკალით, გულისრევით, სუნთქვის გაძნელებით, ზოგჯერ – გონების დაკარგვითაც კი.
სიმპტომები
მამაკაცებთან ავტონომიური აშლილობის ერთ-ერთი ადრეული სიმპტომია ერექციის მიღწევისა და შენარჩუნების სირთულე (ერექციული დისფუნქცია).
ავტონომიური დარღვევები ხშირად იწვევს ორთოსტატიკურ, იმავე პოსტურალურ ჰიპოტენზიას – არტერიული წნევის უეცარ დაქვეითებას ადგომისას, რაც უმთავრესად თავბრუხვევით ან თავის სიმსუბუქით გამოვლინდება.
შესაძლოა ოფლის გამოყოფის შემცირება ან შეწყვეტა, რაც სიცხის აუტანლობას იწვევს, თუმცა არის შემთხვევები, როცა ოფლის გამოყოფა, პირიქით, იმატებს.
ზოგჯერ ვითარდება თვალებისა და პირის სიმშრალე.
ავტონომიური აშლილობის მქონე ადამიანმა შესაძლოა ნაადრევად იგრძნოს დანაყრება ან ჭამის შემდეგ აღებინოს, რადგან კუჭი ძალიან ნელა ცარიელდება (ე.წ. გასტროპარეზი).
ზოგს ჰიპერაქტიური შარდის ბუშტის გამო შარდის შეუკავებლობა უვითარდება, ზოგს კი უჭირს შარდის ბუშტის დაცლა. ზოგი ყაბზობას უჩივის, ზოგი კი ნაწლავთა მოქმედებაზე კონტროლს კარგავს.
შესაძლოა, გუგები არ რეაგირებდეს განათების ცვლილებაზე.
დიაგნოსტიკა
დიაგნოზის დასასმელად საჭიროა:
* გასინჯვა;
* იმის დადგენა, როგორ იცვლება არტერიული წნევა განსაზღვრული მოძრაობის დროს;
* ელექტროკარდიოგრაფია;
* ოფლის ტესტი.
ორთოსტატიკური ჰიპოტენზიის გამოსავლენად პაციენტს ჯერ მწოლიარეს ან მჯდომარეს, მერე კი ფეხზე მდგომს უზომავენ გულისცემას და არტერიულ წნევას.
როდესაც ადამიანი ფეხზე დგება, გრავიტაციის გამო ფეხებიდან სისხლის გულში დაბრუნება რთულდება, მისი დიდი ნაწილი სხეულის ქვედა ვენებში რჩება და არტერიული წნევა დაბლა იწევს. საკომპენსაციოდ გული უფრო ძლიერად იკუმშება, გულისცემაც იმატებს. თუ ადამიანს ორთოსტატიკური ჰიპოტენზია არ აქვს, ეს ცვლილებები უმეტესად უმნიშვნელო და ხანმოკლეა. ძლიერი და ხანგრძლივი ცვლილებები ორთოსტატიკურ ჰიპოტენზიაზე მიუთითებს.
არტერიული წნევა უწყვეტად იზომება ვალსალვას მანევრის ჩატარების დროს (პაციენტი ღრმად ჩაისუნთქავს და ძალდატანებით ცდილობს ამოსუნთქვას, თუმცა ჰაერს გარეთ არ უშვებს – დაახლოებით ისევე, როგორც გაჭინთვის დროს). ტარდება ელექტროკარდიოგრაფიაც იმის დაადგენად, ხომ არ იცვლება გულისცემა ღრმა სუნქვის ან ვალსალვას მანევრის შედეგად.
იმის შესამოწმებლად, როგორ იცვლება არტერიული წნევა და გულისცემა პოზიციის შეცვლისას, შეიძლება ჩატარდეს დახრილი მაგიდის ტესტი: პაციენტს აწვენენ მაგიდაზე, რომელსაც პოზიცია ეცვლება და უზომავენ არტერიულ წნევას როგორც ჰოტიზონტალურ, ისე ვერტიკალურ მდგომარეობაში. ჯანმრთელ ადამიანს პოზიციის შეცვლისას არტერიული წნევის უეცარი დაქვეითების თავიდან ასაცილებლად სისხლძარღვები უვიწროვდება და გულისცემა უხშირდება, ავტონომიური ნეიროპათიის დროს კი ეს პასუხი შესაძლოა შენელდეს.
ამ ტესტის ვარიანტია არტერიული წნევის გაზომვა წოლისას, ჯდომისას და ადგომიდან სამი წუთის შემდეგ.
დახრილი მაგიდის ტესტისა და ვალსალვას მანევრის ერთდროული შესრულება ექიმს იმის დადგენაში ეხმარება, გამოწვეულია თუ არა არტერიული წნევის დაქვეითება ავტონომიური ნერვული სისტემის დარღვევით.
მოწმდება სინათლეზე გუგების რეაქციაც.
ოფლის ტესტის დროს ფეხებსა და წინამხრებზე მაგრდება ელექტროდები, რომლებიც სავსეა აცეტილქოლინით. ელექტრული იმპულსი ასტიმულირებს საოფლე ჯირკვლებს, რის შემდეგაც იზომება გამოყოფილი ოფლის რაოდენობა.
თერმორეგულაციური ოფლის ტესტის დროს ადამიანს მთელ სხეულზე უსვამენ სპეციალურ საღებავს და გახურებულ კამერაში ათავსებენ. გამოყოფილი ოფლი საღებავს ფერს უცვლის. სხეულის სხვადასხვა ადგილას ოფლის გამოყოფა-არგამოყოფის შეფასება ექიმს ავტონომიური ნერვული სისტემის აშლილობის მიზეზის დადგენაში ეხმარება.
შესაძლოა, საჭირო გახდეს სხვა გამოკვლევებიც, მათ შორის – სისხლის სხვადასხვა ანალიზი.
მკურნალობა
ძირითადი დაავადების მკურნალობისას (თუ ეს უკანასკნელი დადგენილია) ავტონომიური ნერვული სისტემის ზოგიერთი დარღვევა მცირდება, თუმცა სრული განკურნება იშვიათია. ასეთ დროს მკურნალობის მიზანია სიმპტომების შემსუბუქება. ამისთვის ზოგჯერ მარტივი წესების დაცვაც საკმარისია, ზოგჯერ საჭიროა მედიკამენტების მიღებაც.
ორთოსტატიკური ჰიპოტენზიის დროს პაციენტს ურჩევენ, საწოლის თავი დაახლოებით 10 სანტიმეტრით წამოსწიოს; ადგომისას ჯერ ფეხები გადმოკიდოს, რამდენიმე წუთის შემდეგ რამდენიმე წამით დაჭიმოს ტერფები და შეკრას მუშტები სხეულის ზედა ნაწილში სისხლის მიდენის გასაძლიერებლად და მხოლოდ ამის შემდეგ წამოდგეს. სასურველია, ადგომისთანავე დაჭიმოს ფეხის კუნთები, რაც ასევე ასწევს არტერიულ წნევას.
ადგომისას წნევის უეცარი დაქვეითების თავიდან ასაცილებლად შეიძლება კომპრესიული ან სპეციალური დამხმარე ტანსაცმლის, მაგალითად, მუცლის განიერი ქამრის ან კომპრესიული წინდების ტარება.
მეტი მარილისა და წყლის მიღება ხელს უწყობს სისხლძარღვებში სისხლის მოცულობის და, ამის კვალობაზე, არტერიული წნევის შენარჩუნებას, თუმცა შესაძლოა, გამოიწვიოს წნევის ნორმაზე მეტად აწევა ან ფეხების შეშუპება, ამიტომ ამ მეთოდის გამოყენება რეკომენდებულია მხოლოდ წნევის მკვეთრი დაცემის შემთხვევაში და ეკრძალებათ გულის უკმარისობის მქონე პირებს.
ზოგჯერ წამლებსაც გამოწერენ. მაგალითად, ფლუდროკორტიზონს სისხლის მოცულობის შესანარჩუნებლად, მიდოდრინს, რომელიც არტერიების შევიწროებას იწვევს, ბეტა ბლოკატორებს გულისცემის დასარეგულირებლად, თუ ის მეტისმეტად იმატებს ფიზიკური დატვირთვის დროს.
ოფლის გამოყოფის შემცირების ან შეწყვეტის შემთხვევაში ადამიანი უნდა ერიდოს სიცხეს.
ჭარბი ოფლიანობისას ექიმმა შესაძლოა გამოწეროს გლიკოპიროლატი. მისი გვერდითი ეფექტებია დიარეა, პირის სიმშრალე, შარდის შეკავება, მხედველობის დაბინდვა, გულისცემის ცვლილებები, თავის ტკივილი, გემოს აღქმის დაკარგვა, ძილიანობა.
შარდვის დასარეგულირებლად შესაძლოა საჭირო გახდეს შარდის ბუშტის ტრენირება – მისი ტევადობის გაზრდა სითხის მიღებისა და მოშარდვის გრაფიკის დაცვით. თუ შარდის ბუშტი ჰიპერაქტიურია და შარდის შეუკავებლობას იწვევს, მის მოსადუნებლადაც შეიძლება წამლები დაინიშნოს. შარდის შეკავებისას პაციენტს შესაძლოა ასწავლონ კათეტერის ჩადგმა ბუშტის დასაცლელად, შარდის ბუშტის ტონუსის ასაწევად კი ბეთანეკოლი ინიშნება.
საჭმლის მომნელებელი სისტემის ფუნქციის მოშლისას პაციენტს შესაძლოა ურჩიონ დიეტის შეცვლა – მეტი ბოჭკოვანი საკვებისა და სითხის მიღება, ხშირად და მცირე ულუფებით ჭამა, შეკრულობის შემთხვევაში – საფაღარათო საშუალებები, კუჭის დაცლის დასაჩქარებლად – მეტოკლოპრამიდი (მისი გამოყენება არ შეიძლება 12 კვირაზე მეტხანს), თუ ყაბზობა გაგრძელდა – ოყნა. არსებობს დიარეის შესამსუბუქებელი მედიკამენტებიც.
ერექციული დისფუნქციის მქონე მამაკაცებს ურჩევენ ერექციის მასტიმულირებელ საშუალებებს (სილდენაფილი, ვარდენაფილი, ტადალაფილი, ავანაფილი, რომელთა გვერდითი ეფეტებია დაბალი წნევა, მსუბუქი თავის ტკივილი, სიწითლე, კუჭის აშლილობა, ფერთა აღქმის ცვლილება. ზოგჯერ გამოიყენება ვაკუუმის ტუმბოს მქონე დამხმარე მოწყობილობა.
სქესობრივი დარღვევების მქონე ქალებს შესაძლოა ურჩიონ ვაგინალური ლუბრიკანტების გამოყენება საშოს სიმშრალის შესამცირებლად, ლიბიდოს გასაძლიერებლად კი მედიკამენტები, რომლებსაც პრემენოპაუზის პერიოდში იყენებენ.
***
ავტონომიური ნეიროპათია
ავტონომიური ნეიროპათია არის პერიფერიული ავტონომიური ნერვების დაზიანება, რომელიც აფერხებს ინფორმაციის მიმოცვლას ტვინსა და ავტონომიური ნერვული სისტემის პერიფერიულ ნაწილებს შორის.
პერიფერიული ნერვის დისფუნქცია შესაძლოა გამოწვეული იყოს მისი რომელიმე ნაწილის: ნერვული უჯრედის სხეულის, აქსონის (გრძელი მორჩი, რომელიც იმპულსებს გზავნის) ან მიელინის გარსის – დაზიანებით.
მიელინის გარსი ცხიმოვანი მემბრანაა, რომელიც გარს აკრავს აქსონს, როგორც ელექტროსადენს – საიზოლაციო მასალა. მისი წყალობით ნერვული იმპულსები სწრაფად გადაადგილდება.
შესაძლოა ერთი, რამდენიმე ან ბევრი ნერვის, ზურგის ტვინის ფესვის, ნერვული კვანძის ან წნულის, ნერვკუნთოვანი სინაფსის, ნერვისა და კუნთის შეერთების ადგილის დაზიანება.
მიზეზები
ავტონომიურ ნეიროპათიას იწვევს:
* დიაბეტი, განსაკუთრებით – ცუდად მართული. ის ავტონომიური ნეიროპათიის ყველაზე გავრცელებული მიზეზია. თანდათან მთელი სხეულის ნერვები ზიანდება, რაც გავლენას ახდენს გულ-სისხლძარღვთა, კუჭ-ნაწლავის, შარდსასქესო, ნეიროენდოკრინულ სისტემებზე, გუგების, საოფლე ჯირკვლების ფუნქციაზე;
* ამილოიდოზი – ქსოვილებში პათოლოგიური ცილის დაგროვება;
* ავტოიმუნური დაავადებები, რომელთა დროსაც იმუნური სისტემა უცხოდ აღიქვამს, უტევს და აზიანებს სხეულის სხვადასხვა ნაწილს, მათ შორის – ნერვებს. ავტოიმუნური დაავადებებია, მაგალითად, შოგრენის სინდრომი, სისტემური წითელი მგლურა, რევმატოიდული ართრიტი, ცელიაკია, გიიენ-ბარეს სინდრომი. ავტონომიური ნეიროპათია ასევე შეიძლება გამოიწვიოს პარანეოპლაზიურმა სინდრომმა – ზოგიერთი კიბოთი გამოწვეულმა იმუნურმა შეტევამ. ავტოიმუნური რეაქცია შესაძლოა მიმართული იყოს მიელინის გარსის ან აცეტილქოლინის რეცეპტორების წინააღმდეგ;
* ზოგიერთი მედიკამენტი, მათ შორის – ქიმიოთერაპიულიც;
* ზოგიერთი ვირუსი და ბაქტერია, მაგალითად, ადამიანის იმუნოდეფიციტის ვირუსი, ბოტულიზმის გამომწვევი და ლაიმის დაავადების გამომწვევი ბაქტერიები;
* მემკვიდრეობითი დარღვევა;
* კიბო;
* ნარკოტიკების მოხმარება;
* ალკოჰოლის ჭარბი მოხმარება;
* სხვა ტოქსინები.
რისკფაქტორები
ავტონომიური ნეიროპათიის რისკი იმატებს შაქრიანი დიაბეტის (განსაკუთრებით – რთულად სამართავი ფორმის), ამილოიდოზის, პორფირიის, ჰიპოთირეოზის, კიბოს დროს (ავტონომიური ნეიროპათია შესაძლოა განვითარდეს როგორც სიმსივნის მკურნალობის გვერდითი ეფექტი).
სიმპტომები
ავტონომიური ნეიროპათიის ნიშნები დაზიანებულ ნერვებზეა დამოკიდებული. ყველაზე გავრცელებული სიმპტომია ორთოსტატიკური ჰიპოტენზია – თავბრუხვევა, გულის წასვლა წამოდგომისას, რასაც არტერიული წნევის უეცარი დაქვეითება იწვევს. გარდა ამისა:
* შარდვის დარღვევა, მაგალითად, შარდვის დაწყების გაძნელება, შარდის შეუკავებლობა (ზედმეტად აქტიური შარდის ბუშტის შემთხვევაში), შარდის შეკავება (ბუშტის აქტივობის დაქვეითების გამო), რამაც შესაძლოა საშარდე გზების ინფექცია გამოიწვიოს;
* სქესობრივი ფუნქციის მოშლა – ერექციის მიღწევის ან შენარჩუნების სირთულე (ერექციული დისფუნქცია), ეაკულაციის გაძნელება, საშოს სიმშრალე, ლიბიდოს დაქვეითება, ორგაზმის მიღწევის სირთულე;
* საჭმლის მონელების ფუნქციის ცვლილებები – კუჭის სისავსის შეგრძნება რამდენიმე ლუკმის შეჭმის შემდეგ, გულისრევა, ღებინება, ყლაპვის გაძნელება, გულძმარვა, უმადობა, დიარეა, ყაბზობა, მუცლის შებერილობა;
* ჰიპოგლიკემიის – სისხლში შაქრის დონის დაქვეითების – ამოცნობის შეუძლებლობა, რადგან არ ვლინდება გამაფრთხილებელი ნიშნები, მაგალითად, კანკალი;
* ოფლის ჭარბი ან ძალიან მცირე რაოდენობით გამოყოფა, რაც გავლენას ახდენს თბორეგულაციაზე;
* გუგების დუნე რეაქცია, რის გამოც გართულებულია სინათლიდან სიბნელესთან ადაპტირება. ღამით მანქანის საჭესთან კი ადამიანი კარგად ხედავს;
* ვარჯიშის აუტანლობა, როდესაც გულისცემა აქტიურობის შეუსაბამოდ იმატებს.
როდის მივმართოთ ექიმს
ავტონომიური ნეიროპათიის რომელიმე სიმპტომის აღმოცენებისას სასწრაფოდ მიმართეთ სამედიცინო დაწესებულებას, განსაკუთრებით მაშინ, თუ ძნელად მართვადი დიაბეტი გაქვთ. აშშ-ის დიაბეტის ასოციაცია დიაბეტიან პაციენტებს ურჩევს ავტონომიური ნეიროპათიის ყოველწლიურ სკრინინგს, რომელიც ტიპი 2-ის შემთხვევაში დიაგნოზის დასმისთანავე უნდა დაიწყოს, ხოლო ტიპი 1-ის შემთხვევაში – დიაგნოზის დასმიდან ხუთი წლის შემდეგ.
დიაგნოსტიკა
გამოკვლევები ინიშნება სიმპტომებისა და ავტონომიური ნეიროპათიის რისკფაქტორების მიხედვით.
თუ გაქვთ ავტონომიური ნეიროპათიის სიმპტომები, ხოლო რისკფაქტორები - არა, დიაგნოსტიკა რთულდება. ამ შემთხვევაში შეიძლება ჩატარდეს ტესტი ავტონომიური ფუნქციების შესაფასებლად: როგორ რეაგირებს გულისცემა და არტერიული წნევა ღრმა ჩასუნთქვასა და ძლიერ ამოსუნთქვაზე (ვალსალვას მანევრი) ან პოზისა და პოზიციის ცვლილებებზე (დახრილი მაგიდის ტესტი), როგორ იცლება კუჭი (აქ გამოკვლევაში ერთვება გასტროენტეროლოგი), როგორ რეაგირებს ნერვები საოფლე ჯირკვლების სტიმულაციაზე, როგორ იცლება შარდის ბუშტი.
ზოგჯერ განისაზღვრება სისხლში აცეტილქოლინის რეცეპტორების საწინააღმდეგო ანტისხეულები, რომელთა არსებობა ავტოიმუნურ რეაქციაზე მიუთითებს. ეს ანტისხეულები ავტონომიური ნეიროპათიის მქონე პაციენტთა დაახლოებით ნახევარს აქვს.
მკურნალობა
ავტონომიური ნეიროპათიის მკურნალობა იმ პრობლემის მართვით იწყება, რომელიც ნერვების დაზიანების მიზეზად იქცა. თუ ეს დიაბეტია, აუცილებელია სისხლში გლუკოზის დონის კონტროლი.
შემთხვევათა დაახლოებით ნახევარში ავტონომიური ნეიროპათიის მიზეზს ვერ ადგენენ. ამ დროს მკურნალობის მთავარი მიზანი სპეციფიკური სიმპტომების მართვაა.
ავტონომიური ნეიროპათიის სამკურნალოდ ზოგჯერ საჭიროა იმუნოსუპრესანტების, იმუნიტეტის დამთრგუნველი პრეპარატების (აზათიოპრინი, ციკლოფოსფამიდი და პრედნიზოლონი) გამოყენება, თუ სიმპტომები მძიმეა – იმუნოგლობულინის გადასხმა ან პლაზმის გაფილტვრა პათოლოგიური ანტისხეულების მოსაშორებლად.
პრევენცია
თუ ავტოიმუნური ნეიროპათია მემკვიდრეობითი დაავადებით არის გამოწვეული, მისი თავიდან აცილება ვერ მოხერხდება, მაგრამ შესაძლებელია სიმპტომების გამოვლენისა და დაავადების პროგრესირების შენელება. ექიმი იძლევა რეკომენდაციებს ცხოვრების ჯანსაღი წესის შესახებ.
ძირითადი რეკომენდაციები ასეთია:
* თუ დიაბეტი გაქვთ, აკონტროლეთ სისხლში შაქრის დონე.
* ერიდეთ ალკოჰოლს და თამბაქოს.
* თუ ავტოიმუნური დაავადება გაქვთ, ჩაიტარეთ შესაბამისი მკურნალობა.
* აკონტროლეთ წნევა.
* შეინარჩუნეთ ჯანსაღი წონა.
* რეგულარულად ივარჯიშეთ.
***
ჰორნერის სინდრომი
ჰორნერის სინდრომი, წესისამებრ, სახის ცალ მხარეს მოიცავს. ის ტვინისა და თვალის დამაკავშირებელი სიმპათიკური ნერვული ბოჭკოების დაზიანებით არის გამოწვეული და ასევე ცნობილია როგორც ბერნარდ-ჰორნერის სინდრომი ან ოკულოსიმპათიკური დამბლა.
თვალებისა და თავის ტვინის დამაკავშირებელი ზოგიერთი ნერვული ბოჭკო გრძელ გზას გადის – ჯერ თავის ტვინიდან ზურგის ტვინში ჩადის, იქიდან გულმკერდში გადადის, შემდეგ კისრის გავლით ისევ თავისკენ მიემართება, თავის ქალაში შედის და თვალს უკავშირდება. თუ ეს ბოჭკოები დაზიანდა, ვითარდება ჰორნერის სინდრომი.
ჰორნერის სინდრომი პირველადიც შეიძლება იყოს და თავის, ტვინის, კისრის, გულმკერდის ან ზურგის ტვინის დარღვევათა შედეგიც. გააჩნია, ნერვული გზის რომელი ნეირონებია დაზიანებული.
პირველი რიგის ნეირონული გზა ჰიპოთალამუსიდან თავის ტვინის ფუძისკენ მიდის, საიდანაც ტვინის ღეროსა და ზურგის ტვინის ზედა ნაწილში გადადის. ამ რეგიონის დაზიანება და შედეგად ჰორნერის სინდრომი შეიძლება გამოიწვიოს:
* ინსულტმა;
* სიმსივნემ;
* დაავადებებმა, რომლებიც აზიანებს ნეირონების დამცავ მიელინის გარსს;
* კისრის ტრავმამ;
* ზურგის ტვინში ცისტების არსებობამ (სირინგომიელია).
მეორე რიგის ნეირონული გზა ხერხემლის სვეტიდან იწყება და გულმკერდის ზედა ნაწილს მოიცავს. ამ რეგიონში ნერვის დაზიანება შეუძლია:
* ფილტვის კიბოს;
* მიელინის გარსის სიმსივნეს;
* აორტის – გულიდან გამომავალი მთავარი სისხლძარღვის – ანევრიზმას;
* გულმკერდის ღრუზე ჩატარებულ ოპერაციას;
* ტრავმას.
მესამე რიგის ნეირონული გზა მიემართება კისრის გასწვრივ, გვერდითა მხარეს, სახის კანისკენ, თვალის ფერადი გარსისა და ქუთუთოების კუნთებისკენ. ამ რეგიონში ნერვის დაზიანება უმეტესად უკავშირდება:
* საძილე არტერიის დაზიანებას;
* საუღლე ვენის დაზიანებას;
* თავის ქალას ფუძესთან მდებარე სიმსივნეს ან ინფექციურ პროცესს, ლიმფური კვანძების გადიდებას;
* შაკიკს;
* კლასტერულ თავის ტკივილს.
ბავშვებთან ჰორნერის სინდრომის ყველაზე გავრცელებული მიზეზებია:
* კისრის ან მხრების დაზიანება დაბადებისას;
* აორტის თანდაყოლილი მანკი;
* ჰორმონული და ნერვული სისტემის სიმსივნე (ნეირობლასტომა).
ზოგიერთ შემთხვევაში ჰორნერის სინდრომის მიზეზის დადგენა ვერ ხერხდება. ასეთ დროს მას იდიოპათიურ ჰორნერის სინდრომს უწოდებენ.
სიმპტომები
ჰორნერის სინდრომისთვის ტიპობრივია:
* გუგის შევიწროება (მიოზი);
* თვალსაჩინო განსხვავება გუგების ზომებს შორის (ანიზოკორია);
* დაზიანებული გუგის მცირედ ან დაგვიანებით გაფართოება სუსტ სინათლეზე;
* ზედა ქუთუთოს დაშვება (პტოზი);
* ქვედა ქუთუთოს უმნიშვნელო აწევა, რომელსაც ზოგჯერ თავდაყირა პტოზს უწოდებენ;
* თვალის ჩაძირვა ორბიტაში;
* ოფლის გამოყოფის შემცირება (ანჰიდროზი) სახის დაზიანებულ მხარეს.
ეს სიმპტომები, განსაკუთრებით – პტოზი და ანჰიდროზი, ზოგჯერ შეუმჩნეველია, რაც დიაგნოსტიკას ართულებს.
ბავშვები
ჰორნერის სინდრომის მქონე ბავშვებს ზოგჯერ სხვა სიმპტომებიც აღენიშნებათ. მაგალითად, სახის დაზიანებული მხარის ფერის შეცვლა სიცხის, ფიზიკური დატვირთვის ან ემოციური რეაქციის დროს. წლამდე ასაკის პატარებს დაზიანებული თვალის ფერადი გარსი ზოგჯერ უფრო ბაცი აქვთ.
დიაგნოსტიკა
ჰორნერის სინდრომის დასადასტურებლად გამოკვლევას ოფთალმოლოგი ატარებს. პაციენტს ორივე თვალში აწვეთებენ გუგის გამაფართოებელ ან შემავიწროებელ წამალს და ამოწმებენ რეაქციის დროს.
ნერვული დაზიანების ადგილი ექიმმა შესაძლოა სიმპტომების მიხედვითაც ივარაუდოს და დანიშნოს გამოსახვითი გამოკვლევა: მაგნიტურ-რეზონანსული ტომოგრაფია (MRI), მაგნიტურ-რეზონანსული ანგიოგრაფია (MRA), გულმკერდის რენტგენი, კომპიუტერული ტომოგრაფია (CT).
მკურნალობა
ჰორნერის სინდრომის სპეციფიკური მკურნალობა არ არსებობს. ხშირად ის თავისთავად გაივლის ძირითადი სამედიცინო პრობლემის მოგვარების შემდეგ. შესაძლოა, პაციენტს დასჭირდეს ნევროლოგის კონსულტაციაც.
***
მრავლობითი სისტემური ატროფია (MSA)
მრავლობითი სისტემური ატროფია იშვიათი პროგრესირებადი და პოტენციურად სასიკვდილო დარღვევაა. შენელებული მოძრაობებით, კუნთების რიგიდულობით და წონასწორობის პრობლემებით ის პარკინსონის დაავადებას ჰგავს. ავადმყოფი უჩივის მოძრაობის გაძნელებას, კოორდინაციის დარღვევას, შინაგან პროცესებზე – არტერიული წნევის რეგულირებაზე, შარდის ბუშტის ფუნქციობაზე – კონტროლის დაკარგვას.
რა იწვევს
მრავლობითი სისტემური ატროფიის მიზეზი უცნობია, თავად კი განაპირობებს ტვინის ნაწილების (ნათხემის, ბაზალური განგლიების და ტვინის ღეროს) დეგენერაციას და განლევას, რაც გავლენას ახდენს სხეულის შინაგანი ფუნქციების კონტროლზე.
სიმპტომები
მრავლობითი სისტემური ატროფიის სიმპტომები, წესისამებრ, 50 წლიდან იჩენს თავს. დაავადების პირველი ნიშანია ავტონომიური უკმარისობა, რომელმაც შესაძლოა მოშალოს სხეულის უნებლიე ფუნქციები. მოსალოდნელია:
* ორთოსტატიკური ანუ პოსტურალური ჰიპოტენზია – წნევის დაქვეითება წამოჯდომისას ან წამოდგომისას, რაც თავბრუხვევას ან თავის შემსუბუქებას იწვევს. თუმცა MშA-ს მქონე ყველა პაციენტს არ აქვს პოსტურალური ჰიპოტენზია.
* სახიფათოდ მაღალი არტერიული წნევა ზურგზე წოლის დროს – მწოლიარე ჰიპერტენზია.
* შეკრულობა;
* შარდის ან განავლის შეუკავებლობა;
* ოფლის, ცრემლის, ნერწყვის გამოყოფის შემცირება;
* სიცხის აუტანლობა ოფლიანობის შემცირების გამო;
* სხეულის ტემპერატურის კონტროლის მოშლა, რაც ხშირად იწვევს ხელების ან ფეხების გაცივებას;
* მოუსვენარი ძილი სიზმარში მოქმედების გამო;
* ძილის აპნოე;
* არანორმალური სუნთქვა ღამით ან ხმაურიანი მსტვენი ჩასუნთქვა (სტრიდორი);
* ერექციის მიღწევის ან შენარჩუნების შეუძლებლობა;
* ლიბიდოს დაკარგვა;
* ხელებისა და ფეხების ფერის ცვლილება მათში სისხლის დაგროვების გამო;
* ემოციების კონტროლის გაძნელება, უადგილო სიცილი ან ტირილი.
განასხვავებენ დაავადების ორ ტიპს:
. პარკინსონურს. ეს MSA-ს უფრო გავრცელებული ტიპია. მისი სიმპტომები პარკინსონის დაავადებისას ჰგავს: კუნთების დაჭიმულობა, რიგიდულობა, კიდურების მოხრის გაძნელება, მოძრაობის შენელება (ბრადიკინეზია), ტრემორი – უნებლიე რხევითი მოძრაობა, რომელიც, პარკინსონიზმისგან განსხვავებით, ნაკლებად შეინიშნება დასვენების დროს, შეცვლილი, აკანკალებული, დაბალი ხმა, დგომისა და წონასწორობის დაცვის გაძნელება.
* ნათხემისებრს. მისი ძირითადი ნიშანია კუნთების კოორდინაციის დარღვევა (ატაქსია). გარდა ამისა, მოსალოდნელია: არასტაბილური სიარული და წონასწორობის დაცვის სირთულეები, ბუნდოვანი, ნელი, ხმადაბალი მეტყველება (დიზართრია), მხედველობის დაბინდვა ან გაორება, თვალების ფოკუსირების გაძნელება, ყლაპვის გაძნელება (დისფაგია), ღეჭვის გაძნელება.
გართულებები
MSA სხვადასხვა სიჩქარით პროგრესირებს, მაგრამ არასოდეს გადადის რემისიაში – უსიმპტომო პერიოდში. ატროფიის პროგრესირებასთან ერთად ავადმყოფს უფრო და უფრო მეტად უჭირს ყოველდღიური საქმიანობა.
MSA-ს გართულებებია:
* ძილის დროს სუნთქვის გაძნელება;
* ხშირი დაცემა და დაშავება;
* პროგრესირებადი უმოძრაობა, რამაც შესაძლოა ნაწოლების გაჩენა გამოიწვიოს;
* საკუთარი თავის მომსახურების უუნარობა;
* სახმო ნაოჭების დამბლა, რაც ართულებს მეტყველებას და სუნთქვას;
* ყლაპვის გაძნელება.
ამ დაავადებით ადამიანი მისი პირველი გამოვლენიდან 7-10 წელი ცოცხლობს. უმეტესად სიკვდილის მიზეზად იქცევა სუნთქვის პრობლემები, ინფექცია, ფილტვის ემბოლია – თრომბით სისხლძარღვის დაცობა.
დიაგნოსტიკა
მრავლობითი სისტემური ატროფიის დიაგნოზის დასმა რთულია, რადგან მისი მრავალი სიმპტომი სხვა დარღვევებსაც ახასიათებს. ექიმი პაციენტს სინჯავს, უტარებს სისხლის ანალიზებს, ავტონომიურ კვლევებს, გამოსახვით კვლევებს. მათი მეშვეობით განისაზღვრება MSA-ს ალბათობა. ზოგიერთ პაციენტს დიაგნოზს საერთოდ ვერ უსვამენ.
მკურნალობა
დაავადება არ იკურნება, მაგრამ შესაძლებელია სიმპტომების მართვა, რათა ავადმყოფმა რაც შეიძლება კომფორტულად იგრძნოს თავი და სხეულის ფუნქციები შეინარჩუნოს.
ინიშნება არტერიული წნევის დამარეგულირებელი საშუალებები, პარკინსონის სამკურნალო მედიკამენტები (ლევოდოპა, კარბიდოპა) ტრემორის და წონასწორობის დარღვევის შესამცირებლად (თუმცა ყველა მათგანი ყველა პაციენტთან არ არის ეფექტური ან მკურნალობის დაწყებიდან რამდენიმე წლის შემდეგ ნაკლებად ეფექტიანი ხდება), მედიკამენტური და სხვა სახის მკურნალობა სქესობრივი ფუნქციის და შარდის ბუშტზე კონტროლის გასაუმჯობესებლად.
თუ პაციენტს ყლაპვა უჭირს, ურჩევენ რბილი საკვების ჭამას. თუ ყლაპვა ან სუნთქვა უფრო და უფრო უძნელდება, შესაძლოა, ქირურგიულად ჩაუდგან საკვები ან სასუნთქი მილი.
ფიზიკური თერაპევტი პაციენტს ეხმარება კუნთოვანი შესაძლებლობების მაქსიმალურად შენარჩუნებაში, მეტყველების თერაპევტი – მეტყველების გაუმჯობესებაში ან შენარჩუნებაში.
პარკინსონისმაგვარი სიმპტომების მქონე პაციენტისთვის აუცილებელია აქტიურობა, მოძრაობა. ეს ხელს შეუწყობს კუნთების სიძლიერისა და მოქნილობის შენარჩუნებას. სასარგებლოა რეგულარული გაჭიმვები და ვარჯიში.
***
წმინდა ავტონომიური უკმარისობა
წმინდა ავტონომიურ უკმარისობას წინათ იდიოპათიურ ორთოსტატიკურ ჰიპოტენზიას, ბრედბერი-ეგლსტონის სინდრომს, პირველად ან იზოლირებულ ვეგეტატიურ უკმარისობას უწოდებდნენ.
ამ დროს ირღვევა ავტონომიური ნერვული სისტემის მიერ კონტროლირებადი პროცესები, რადგან შემცირებულია ნერვული უჯრედების რაოდენობა. დაზიანებული ნერვული უჯრედები განლაგებულია ჯგუფებად (ე.წ. ავტონომიური განგლიები) შინაგან ორგანოებში ან ზურგის ტვინის გვერდით. ზიანდება მხოლოდ ავტონომიური განგლიები. სხვა ნერვები, თავის ტვინი და ზურგის ტვინი ხელუხლებელი რჩება.
წმინდა ავტონომიური უკმარისობა უმეტესად ქალებს ემართებათ 40-60 წლის ასაკში. სიკვდილს ეს დაავადება არ იწვევს.
მიზეზები
წმინდა ავტონომიური უკმარისობა გამოწვეულია ცილა სინუკლეინის ჭარბი დაგროვებით. ეს ცილა ნერვულ უჯრედებს კომუნიკაციაში ეხმარება, მაგრამ მისი ფუნქცია ბოლომდე ჯერ არ არის შესწავლილი.
სინუკლეინის დაგროვება ასევე შეინიშნება პარკინსონის დაავადების, მრავლობითი სისტემური ატროფიის, ლევის სხეულების დემენციის დროს. წმინდა ავტონომიური უკმარისობის მქონე ზოგიერთ პაციენტს საბოლოოდ მრავლობითი სისტემური ატროფია ან ლევის სხეულების დემენცია უვითარდება.
სინუკლეინის დაგროვებამ შესაძლოა REM ძილის ქცევის დარღვევა გამოიწვიოს.
სიმპტომები
წმინდა ავტონომიური უკმარისობის ყველაზე გავრცელებული სიმპტომია ორთოსტატიკური ჰიპოტენზია – არტერიული წნევის მკვეთრი დაქვეითება ადგომის დროს. გარდა ამისა, მისთვის დამახასიათებელია ოფლის გამოყოფის შემცირება, რის გამოც ავადმყოფს შესაძლოა სიცხის აუტანლობაც განუვითარდეს, და გუგების გაფართოების ან შევიწროების უნარის დაქვეითება, რასაც მხედველობის დაბინდვამდე მივყავართ.
ზოგიერთი პაციენტი უჩივის შარდის შეკავებას, შარდის ბუშტის დაცლის უუნარობას, ყაბზობას ან დეფეკაციაზე კონტროლის დაკარგვას. მამაკაცებს უჭირთ ერექციის მიღწევა და შენარჩუნება.
დიაგნოსტიკა
დიაგნოსტიკისთვის საჭიროა, პაციენტი ექიმმა გასინჯოს და ჩაატაროს გამოკვლევები სხვა შესაძლო მიზეზების გამოსარიცხად. თუ ადამიანს დაუდასტურდა REM ძილის ქცევის დარღვევა და ავტონომიური დისფუნქციით განპირობებული ორთოსტატიკური ჰიპოტენზია, წმინდა ავტონომიურ უკმარისობას ვარაუდობენ.
შესაძლოა, დაინიშნოს სისხლის ანალიზი ნორეპინეფრინის დონის განსაზღვრის მიზნით. ნორეპინეფრინი ერთ-ერთი ნეიროტრანსმიტერია, რომელსაც ნერვული უჯრედები ერთმანეთთან კომუნიკაციისთვის იყენებენ. ამ გამოკვლევის მეშვეობით წმინდა ავტონომიურ უკმარისობას განსხვავებენ ავტონომიური ნერვული სისტემის მსგავსი სიმპტომების მქონე სხვა დარღვევებისგან. ნორეპინეფრინის დაბალი დონე, რომელიც არ იმატებს ან უმნიშვნელოდ იმატებს ადგომისას, წმინდა ავტონომიურ უკმარისობაზე მიუთითებს.
მკურნალობა
წმინდა ავტონომიური უკმარისობის სპეციფიკური მკურნალობა, ისევე როგორც სხვა ავტონომიური დარღვევებისა, არ არსებობს. მკურნალობის მიზანი სიმპტომების შემსუბუქებაა.
***
მემკვიდრეობითი სენსორული და ავტონომიური ნეიროპათია (HSAN)
HSAN გენეტიკურ აშლილობათა ჯგუფია, რომელიც ბავშვებსა და მოზრდილებთან სხვადასხვა სახის ნერვულ დისფუნქციას იწვევს. არსებობს მისი რამდენიმე ტიპი. აშლილობამ შესაძლოა გამოიწვიოს ტკივილის შეგრძნების უუნარობა, ტემპერატურისა და შეხების შეგრძნებების შეცვლილა, რეფლექსების დათრგუნვა, გასტროეზოფაგური რეფლუქსი, პოსტურალური ანუ ორთოსტატიკური ჰიპოტენზია, ჭარბი ოფლიანობა.
***
ჰოლმს-ადის სინდრომი (HAS)
ეს სინდრომი გამოიხატება უმთავრესად თვალის კუნთების მაკონტროლებელი ნერვების დაზიანებით, რაც მხედველობის პრობლემებს იწვევს. შესაძლოა, ავადმყოფს გუგები სხვადასხვა ზომის ჰქონდეს. პროცესში ჩათრეული თვალის გუგა ნელა რეაგირებს მკვეთრ შუქზე. ხშირად ჩათრეულია ორივე თვალი. მოსალოდნელია აქილევსის მყესის რეფლექსის დაკარგვაც.
HAS შესაძლოა განვითარდეს ისეთი ვირუსული ინფექციის შედეგად, რომელიც ანთებას იწვევს და ნეირონებს აზიანებს. ღრმა მყესის რეფლექსის დაკარგვა სამუდამოა, მაგრამ HAN სიცოცხლისთვის საშიშ მდგომარეობად არ მიიჩნევა. მხედველობის კორექციისთვის სათვალეს იყენებენ.
მარი აშუღაშვილი