დატბორილი ორგანიზმი
გააზიარე:
მწყობრიდან გამოსული თირკმელები
წყალი სიცოცხლეა. სამყარო მის გარეშე წარმოუდგენელია. წყლის ძალა მოგცეს ღმერთმაო, – გვლოცავენ მოხუცები. მაგრამ ნუ დაგვავიწყდება, რომ ეს ძალა ზოგჯერ გამანადგურებელ თვისებებს იძენს. ცუნამი, წყალდიდობა, დატბორილი ქალაქები, განადგურებული შენობები, დაღუპული ადამიანები... ცხადია, სტიქიურ უბედურებაზე საუბარს არ ვაპირებთ; ვისაუბრებთ უბედურებაზე, რომელიც ცალკეულ ადამიანებს შეიძლება დაატყდეთ თავს, პრობლემაზე, რომელსაც წყლის სიჭარბე არა ბუნებაში, არამედ ჩვენს სხეულში წარმოშობს.
სიცხეში, ხანგრძლივი სიარულის, ფრენისა თუ ჯდომის დროს ფეხები ვის არ შესივებია. ეს საგანგაშო არ არის, მაგრამ ზოგჯერ შეშუპება საშიში დაავადების ნიშანია. ორგანიზმი, პირდაპირი გაგებით, იტბორება და სასწრაფო ჩარევის გარეშე სავალალო შედეგი გარდაუვალია.
გავარკვიოთ, რა იწვევს შეშუპებას, როდის არის ის საშიში და რა გზა არსებობს მისი პროფილაქტიკისა თუ მკურნალობისთვის.
სითხის მარშრუტი
ორგანიზმში სითხის მოცულობა მკაცრად რეგულირდება. ზედმიწევნითაა განსაზღვრული, რამდენი სისხლძარღვებში უნდა მიმოიქცეოდეს და რამდენი – ქსოვილთაშორის სივრცეში. შეშუპება მაშინ ვითარდება, როდესაც იმატებს ინტერსტიციულ სივრცეში გადასული სითხის რაოდენობა ან იკლებს მისი უკუშეწოვა.
შეშუპების არსის გასაგებად ორი ფაქტორი უნდა ვახსენოთ – ჰიდროსტატიკური წნევა და ონკოზური წნევა. პირველი გულის შეკუმშვის შედეგად წარმოიქმნება სისხლის კაპილარებში, მეორეს კი პლაზმის ცილები ქმნიან. სითხე მოძრაობს მაღალი ჰიდროსტატიკური წნევის უბნებიდან დაბლისკენ და დაბალი ონკოზური წნევის უბნებიდან მაღლისკენ. აქვე უნდა გავიხსენოთ, რომ კაპილარის კედელი ნახევარგამტარია – წყალს უფრო ადვილად ატარებს, ვიდრე ცილას. თუ კედლის განვლადობამ მოიმატა, ბარიერს ცილებიც ადვილად გადალახავენ.
ამ ყველაფრიდან გამომდინარე, შეშუპება ვითარდება, როდესაც:
* სისხლძარღვებში მომატებულია ჰიდროსტატიკური წნევა;
* სისხლძარღვებში დაქვეითებულია ონკოზური წნევა (ცილების კონცენტრაციის კლების შედეგად);
* ქსოვილთაშორის სივრცეში მომატებულია ონკოზური წნევა (ცილების კონცენტრაციის მატების შედეგად);
* მომატებულია სისხლძარღვის კედლის განვლადობა (უპირატესად – ანთების გამო);
* დახშულია ლიმფური ძარღვები (შედეგად ორგანიზმში ლიმფა – ცილებით მდიდარი სითხე – გროვდება);
* ორგანიზმში გროვდება წყალი და`ან ნატრიუმი (ეს უკანასკნელი წყლის შეკავებასაც იწვევს).
მიზეზთა მრავალფეროვნება მიგახვედრებთ, რომ შეშუპება არაერთ დაავადებას ახასიათებს. ზოგჯერ ის მთელ სხეულს მოიცავს, ზოგჯერ კი რომელიმე ერთი ორგანოთი შემოიფარგლება. ამის მიხედვით განასხვავებენ გენერალიზებულ და ლოკალურ შეშუპებას. სხეულის მასიურ შეშუპებას მედიცინაში ანასარკა ეწოდება. ის მძიმე დაავადების შედეგია და სამედიცინო დახმარებას მოითხოვს. მის შესახებ ქვემოთ გესაუბრებით.
შეშუპების ნიშნები
ჭარბი სითხე ზოგჯერ წონის სწრაფ მატებას იწვევს. თუ ადამიანი რამდენიმე დღეში ან რამდენიმე კვირაში ერთბაშად გასუქდა, დიდია ალბათობა, ამის მიღმა სწორედ შეშუპება იმალებოდეს.
შეშუპებულ უბანზე კანი დაჭიმული და პრიალაა, თითის დაჭერისას ღრმავდება.
რას გვიქადის
როცა შეშუპება რომელიმე დაავადების სიმპტომია, ბუნებრივია, ნებაზე მიშვება არ შეიძლება – ეს დაავადების პროგრესირებას და გართულებას გამოიწვევს, შეშუპებული ადგილი თანდათან მტკივნეული გახდება, გაგიჭირდებათ მოძრაობა, სიარული, შეგაწუხებთ ქავილი, მოიმატებს შეშუპებული უბნის ინფიცირების, კანზე წყლულის გაჩენის რისკი, დაიკლებს შეშუპებული უბნის სისხლმომარაგება, სისხლძარღვებისა და კუნთების ელასტიკურობა.
საშიშია?
უკვე აღვნიშნეთ, რომ შეშუპება ყოველთვის არ არის დაავადების შედეგი. ის შეიძლება გამოიწვიოს, მაგალითად, დიდხანს გაუნძრევლად ჯდომამ, დიდი რაოდენობით მარილის მიღებამ, მენსტრუაციამდელმა სინდრომმა, ორსულობამ. არცთუ იშვიათად შეშუპება წამლების – ანტიჰიპერტენზიული, ანთების საწინააღმდეგო სტეროიდული ან არასტეროიდული საშუალებების, ესტროგენების, დიაბეტის სამკურნალო საშუალებების – გვერდითი ეფექტია. რაც შეეხება დაავადებებს, შეშუპებას იწვევს გულის, ფილტვის, თირკმელების, ღვიძლის, ვენების სხვადასხვა პათოლოგია. მთავარ თემაში სწორედ მათ შესახებ ვისაუბრებთ.
ყველამ ვიცით, რომ ორგანიზმის ყველაზე მნიშვნელოვანი სითხე სისხლია. არც ის არის სადავო, რომ სისხლის მიმოქცევა უდიდესწილად გულის მუშაობაზეა დამოკიდებული. ამიტომ უპრიანი იქნება, შეშუპების მიზეზებზე საუბარი გულის დაავადებებით დავიწყოთ.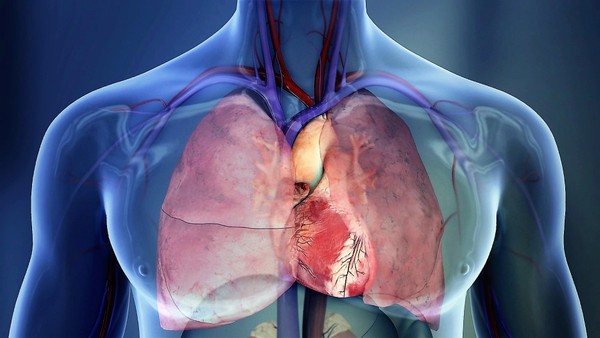
გულის უკმარისობა
შეშუპებას გულის უკმარისობა იწვევს. ეს ის მდგომარეობაა, რომლის დროსაც გული თავის ფუნქციას ვეღარ ასრულებს. გულის მუშაობის დარღვევა, ცხადია, მთელ ორგანიზმზე აისახება. გულის უკმარისობა მწვავეც შეიძლება იყოს და ქრონიკულიც. თუ პათოლოგიურმა პროცესმა გულის მარჯვენა მხარე დააზიანა, ვითარდება გულის მარჯვენამხრივი უკმარისობა. შესაბამისად, არსებობს მარცხენამხრივი უკმარისობაც. არც ის არის გამორიცხული, პროცესი მთელ გულზე გავრცელდეს და გულის შეგუბებითი უკმარისობა განვითარდეს. ეს უკანასკნელი რომელიმე მხრიდან იწყება და შემდეგ გულის დანარჩენ ნაწილსაც მოიცავს.
ქანცგაწყვეტილი გული
რა იწვევს გულის უკმარისობას? წესისასმებრ, ის მას შემდეგ ვითარდება, რაც სხვა დაავადება გულს დაასუსტებს – არაქათგამოლეული ორგანო ტუმბოს ფუნქციას ვეღარ ასრულებს. ამის კვალობაზე, გულის უკმარისობამდე შესაძლოა მიგვიყვანოს:
* კორონარული არტერიების დაავადებამ და გულის კუნთის ინფარქტმა. ეს ყველაფერი გულის მკვებავ სისხლძარღვებში ათეროსკლეროზული ფოლაქების დაგროვების შედეგია. გულის კუნთის სისხლმომარაგება მცირდება და მისი მარგი ქმედების კოეფიციენტიც ქვეითდება.
* მაღალმა არტერიულმა წნევამ. მაღალი წნევის პირობებში გულს მეტი ძალისხმევა სჭირდება, რომ ორგანიზმი სისხლით მოამარაგოს. დროთა განმავლობაში გულის კუნთი სუსტდება და თავის მოვალეობას ჯეროვნად ვეღარ ასრულებს.
* გულის სარქველების დაზიანებამ. სარქველების წყალობით სისხლი გულში ერთი მიმართულებით მოძრაობს. დინების საწინააღმდეგოდ სვლა სავალო შედეგებს იწვევს, გულს მეტი დატვირთვა ადგება და ისიც მოვალეობის შესრულებაზე უარს ამბობს. სარქველების დაზიანება უმეტესად გულის მანკის, კორონარული არტერიების დაავადების ან გულის ინფექციის შედეგია.
* გულის კუნთის დაზიანებამ. ამ პათოლოგიას კარდიომიოპათიას უწოდებენ. ამ დროს გულის კამერები პათოლოგიურადაა გაგანიერებული, კუნთი სქელდება და უხეშდება. კარდიომიოპათია შესაძლოა გამოიწვიოს ინფექციამ, ალკოჰოლის ჭარბმა მოხმარებამ, ნარკოტიკებმა, ზოგიერთმა ქიმიოთერაპიულმა საშუალებამ. განსაზღვრულ როლს ასრულებს გენეტიკური დაავადებებიც.
* მიოკარდიტმა. ეს გულის კუნთის ანთებაა, უმეტესდა – ვირუსული ინფექციის შედეგი. მიოკარდიტი, წესისამებრ, გულის მარცხენამხრივ უკმარისობას იწვევს.
* გულის თანდაყოლილმა მანკმა. გულის უკმარისობა ზოგჯერ განვითარების დეფექტის და ამ დეფექტის გამო ორგანოს გადატვირთვის შედეგია.
* სხვა დაავადებებმა, მათ შორის – ფილტვის არტერიის თრომბოემბოლიამ, ანევრიზმამ, შაქრიანმა დიაბეტმა, შიდსმა, ჰიპერთირეოზმა, ჰიპოთირეოზმა, ჰემოქრომატოზმა, ამილოიდოზმა, მძიმე ალერგიამ.
მარჯვნივ თუ მარცხნივ?
მარცხენამხრივი უკმარისობა, წესისამებრ, გულისმიერი პრობლემების შედეგია – ინფარქტისა, მიოკარდიტისა, კარდიომიოპათიისა, ჰიპერტენზიისა. ამ დროს მარცხენა პარკუჭის კუნთის კუმშვადობა მკვეთრად ქვეითდება. ვინაიდან გულის ამ ნაწილში სისხლი ფილტვებიდან მოდის, ის ფილტვებშივე გუბდება, ამიტომ მარცხენამხრივი უკმარისობის მთავარი ნიშნები კარდიული ასთმა და ფილტვების შეშუპებაა.
თუ ერთხელ ნახეთ, არ დაგავიწყდებათ
შეტევა ღამით იწყება. ავადმყოფი იღვიძებს ჰაერის უკმარისობის ძლიერი შეგრძნებით, წამოჯდება, ფეხებს ქვემოთ ჩამოუშვებს, ღია ფანჯრისაკენ მიილტვის. სახე გალურჯებული აქვს, ასხამს ცივი ოფლი, სუნთქვა უჭირს ქოშინებს, გახშირებული აქვს მაჯისცემა, შესაძლოა არითმიაც განუვითარდეს. ზოგჯერ აღენიშნება მშრალი ხველა ან ხველა მცირეოდენი ლორწოვანი ნახველით. შეტევა რამდენიმე წუთიდან რამდენიმე საათამდე გრძელდება.
კარდიული ასთმის შორს წასული ფორმაა ფილტვების შეშუპება. ფილტვებში შეგუბებული სითხე გამოჟონავს და ალვეოლებში, ბრონქებსა და ტრაქეაში გროვდება. დამახასიათებელია მოხრჩობის შეგრძნება, ხველა უხვი ქაფიანი ნახველით, მაჯისცემის მკვეთრი აჩქარება, სუნთქვა დიდ მანძილზე ისმის, ავადმყოფს ციანოზური ფერი აქვს, ასხამს ცივი ოფლი, აგზნებულია, ეუფლება სიკვდილის შიში. ამ დროს საჭიროა სასწრაფო სამედიცინო დახმარება, რადგან მოსალოდნელია ლეტალური შედეგი.
პრობლემები მარჯვნივ
გულის მარჯვენამხრივ უკმარისობას უმეტესად ფილტვის არტერიის თრომბოემბოლია იწვევს. შესაძლოა, განვითარდეს მარჯვენა პარკუჭის ინფარქტის ან ანევრიზმის გახეთქვის შედეგადაც. მისთვის დამახასიათებელია:
* ქოშინი;
* გულმკერდზე ზეწოლის შეგრძნება;
* ძლიერი სისუსტე;
* კისრის ვენების შებერვა;
* ქვედა კიდურების შეშუპება;
* ღვიძლის გადიდება;
* არტერიული წნევის დაქვეითება.
თუ მარცხენამხრივი უკმარისობის დროს შეშუპება უმეტესად ფილტვებსა და სასუნთქი სისტემის სხვა ორგანოებში ვითარდება, მარჯვენამხრივი უკმარისობის დროს მთელი ორგანიზმი იტბორება. თავად განსაჯეთ: ყველა ორგანოდან სისხლი გულში სწორედ მარჯვენა წინაგულიდან და პარკუჭიდან ხვდება. თუ ამ უბანში დაბრკოლება, გაუხეშება ან სხვა პრობლემა წარმოიშვა, სითხე გულამდე ვეღარ მიაღწევს, მდინარე ადიდდება და კალაპოტიდან გადმოვა. სწორედ ამის შედეგია ასციტი (სითხის დაგროვება მუცლის ღრუში), ჰიდროთორაქსი (სითხის დაგროვება პლევრის ღრუში) ჰიდროპერიკარდიუმი (სითხის დაგროვება პერიკარდიუმის ღრუში) და ანასარკა (გენერალიზებული შეშუპება). ეს ნიშნები გულის უკმარისობის მოგვიანებით სტადიაზე ვლინდება.
ამ სიმპტომების აღმოცენების შემთხვევაში დაუყოვნებლივ მიმართეთ ექიმს. ექიმს უნდა მიმართოთ მაშინაც, თუ დიაგნოსტირებული გულის უკმარისობის ფონზე ახალმა სიმპტომმა იჩინა თავი – ეს მკურნალობის უეფექტობის ან დაავადების პროგრესირების ნიშანია. ექიმთან ვიზიტის საფუძველს იძლევა რამდენიმე დღეში 2–3 კგ–ის მომატებაც. გახსოვდეთ ისიც, რომ ასეთი სიმპტომები არა მხოლოდ გულის უკმარისობას, არამედ გულისა და ფილტვის სხვა, მათ შორის – ძალზე საშიშ დაავადებებსაც ახასიათებს, ამიტომ ნუ ეცდებით თვითდიაგნოსტირებას. არადიაგნოსტირებულ და არასწორად მართულ დაავადებას სავალალო შედეგი მოჰყვება.
გართულების გართულება
როგორც ითქვა, გულის უკმარისობა მოწმენდილ ცაზე არ ვითარდება. მის უკან რომელიმე დაავადება დგას. მაგრამ საქმე ამით არ მთავრდება – თავად გულის უკმარისობა იქცევა ახალი პრობლემების სათავედ. იკლებს თირკმელების სისხლმომარაგება და ვითარდება თირკმლის უკმარისობა. საფრთხე ემუქრება ღვიძლსაც. შესაძლოა, დაზიანდეს გულის სარქველები, განვითარდეს სიცოცხლისთვის საშიში არითმია.
რა ვიღონოთ, გული რომ ასეთ განსაცდელში არ აღმოჩნდეს? უპირველეს ყოვლისა, თავი უნდა დავიზღვიოთ გულის უკმარისობის გამომწვევი დაავადებებისგან. ამისთვის:
* არ მოვწიოთ;
* ბევრი ვიმოძრაოთ;
* ჯანსაღად ვიკვებოთ;
* შევინარჩუნოთ ოპტიმალური წონა;
* თავი ვარიდოთ სტრესს ან სწორად ვმართოთ ის;
* ვაკონტროლოთ წნევა, შაქრიანი დიაბეტი და სხვა ქრონიკული დაავადებები.
* შევასრულოთ ექიმის ყველა რეკომენდაცია.
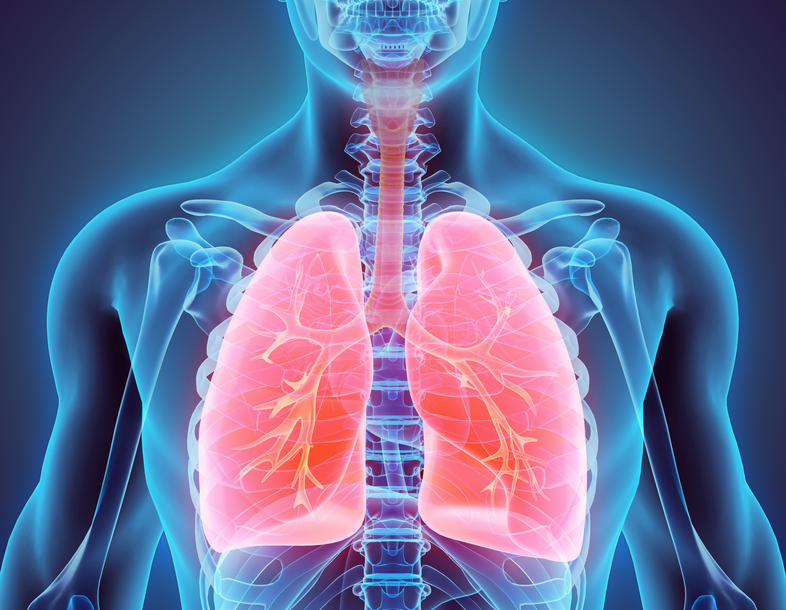 შეშუპებული ფილტვები
შეშუპებული ფილტვები
როგორც ითქვა, ფილტვების შეშუპება უმეტესად გულისმიერი პრობლემების შედეგია. მას შეიძლება ველოდოთ ნებისმიერი დაავადების ფონზე, რომელიც გულის მარცხენამხრივ უკმარისობას იწვევს. მაგრამ არც ის არის გამორიცხული, სითხე სასუნთქ სისტემაში სხვა მიზეზით დაგროვდეს. ამ მიზეზებს მიეკუთვნება:
* მწვავე რესპირატორული დისტრესსინდრომი. მას იწვევს ტრავმა, სისტემური ინფექცია (სეფსისი), პნევმონია, ძლიერი სისხლდენა. სითხე ფილტვებში უეცრად გროვდება.
* სიმაღლეზე ასვლა – ალპინისტებს და მაღალმთიან რეგიონში მოგზაურებს ფილტვის შეშუპების განვითარების მომატებული რისკი აქვთ. საფრთხე მაშინ იჩენს თავს, როდესაც 2400 მ–ზე მაღლა ასვლა გიწევთ. ასეთი სიმაღლეების დაპყრობა ერთბაშად, აკლიმატიზაციის გარეშე, არფ შეიძლება, შეგუებას რამდენიმე დღე სჭირდება, თუმცა სრულიად დაზღვეულნი არც სიმაღლეს კარგად შეჩვეული ადამიანები არიან;
* ნერვული სისტემის დაზიანება – თავის ტვინის ტრავმის, გულყრის, სუბარაქნოიდული სისხლჩაქცევის, თავის ტვინზე გადატანილი ოპერაციის შემდეგ შესაძლოა ფილტვების ნეიროგენული შეშუპება განვითარდეს;
* პრეპარატის გვერდითი ეფექტი – ფილტვების არაკარდიოგენულ შეშუპებას იწვევს ასპირინი, მრავალი ნარკოტიკული ნივთიერება;
* ფილტვის არტერიის ემბოლია – ამ დროს თრომბი ქვედა კიდურების ვენებიდან ფილტვის არტერიაში ხვდება;
* ვირუსული ინფექციები – დენგეს ვირუსი, ხანტავირუსი და სხვა;
* ფილტვების დაზიანება – ტრავმის, ავტოკატასტროფის ან ფილტვებზე ჩატარებული ოპერაციის შედეგად;
* ტოქსინების – ამიაკის, ქლორის და სხვ. – ზემოქმედება;
* კვამლის ჩასუნთქვა – ცეცხლის ალი კაპილარებსა და ალვეოლებს შორის არსებულ მემბრანას აზიანებს, რის გამოც სითხე ფილტვებში გროვდება.
რითია საშიში
ადამიანის ფილტვები წვრილი ჰაეროვანი ტომრებისგან – ალვეოლებისგან შედგება, ყოველ ჩასუნთქვაზე ჟანგბადს შთანთქავს და ნახშირორჟანგს გამოყოფს. თუ ჟაგბადის ადგილი სითხემ დაიკავა, ორგანიზმს ესოდენ საჭირო ნივთიერება მოაკლდება და შედეგიც არ დააყოვნებს.
ამიტომაც მოითხოვს ფილტვების შეშუპება სასწრაფო დახმარებას. დროულად დაწყებული მკურნალობის შემთხვევაში პერსპექტივა უკეთესია.
როგორ ამოვიცნოთ?
ფილტვების შეშუპება მწვავეც შეიძლება იყოს და ქრონიკულიც.
ფილტვის მწვავე შეშუპებას ახასიათებს :
* ქოშინი (ძლიერდება წოლის დროს);
* მოხრჩობის შეგრძნება;
* შფოთვა;
* ხველა ქაფიანი, ზოგჯერ სისხლიანი ნახველით;
* არითმია.
ფილტვების ქრონიკულ შეშუპებას ახასიათებს:
* ქოშინი ფიზიკური დატვირთვის დროს;
* სუნთქვის გაძნელება დატვირთვის ან წოლის დროს;
* წონის სწრაფი მატება (როცა შეშუპება გულის შეგუბებითი უკმარისობის შედეგია);
* ქვედა კიდურების შეშუპება;
* სისუსტე;
* ღამის შეტევები – ავადმყოფს ეღვიძება სუნთქვის უკმარისობის შეგრძნებით. ჯდომის დროს მდგომარეობა უმჯობესდება.
როცა ფილტვის შეშუპება სიმაღლეზე ასვლის შედეგია, ვითარდება:
* ქოშინი დატვირთვის დროს, რომელიც პროგრესირებს და საბოლოოდ მოსვენების დროსაც იჩენს თავს;
* ცხელება;
* ხველა ქაფიანი სისხლიანი ნახველით;
* გულისცემის აჩქარება;
* თავის ტკივილი (ხშირად ეს უკანასკნელი დაავადების პირველი სიმპტომია).
ფილტვების შეშუპება თითქმის ყოველთვის სტაციონარულ მკურნალობას მოითხოვს. ავადმყოფს სპეციალური ნიღბით ასუნთქებენ ჟანგბადს. თუ დამოუკიდებლად სუნთქვა არ შეუძლია, უტარებენ ფილტვების ხელოვნურ ვენტილაციას. შეშუპების მიზეზის დროულად დადგენა აუცილებელია. შესაძლოა, დაინიშნოს შარდმდენი, გულის კუნთის გამაძლიერებელი, წნევის დამაქვეითებელი, გულისცემის მარეგულირებელი საშუალებები.
პერსპექტივაც მიზეზზეა დამოკიდებული. ზოგჯერ პაციენტი მალე გამოჯანმრთელდება, ზოგს კი ხანგრძლივად უწევს ხელოვნურ ვენტილაციაზე ყოფნა. ნებაზე მიშვებული ფილტვების შეშუპება სიცოცხლისთვის სახიფათოა.
ამრიგად, გულის უკმარისობა ღვიძლში შეგუბებითი მოვლენების განვითარებას უწყობს ხელს, თუმცა შეგუბებითი ჰეპატოპათია ერთადერთი სინდომი არ არის, რომელიც შეშუპებაზე საუბრისას უნდა ვახსენოთ; არ დაგვავიწყდეს ციროზი – ის შეშუპების კიდევ ერთი გავრცელებული და მეტად სერიოზული მიზეზია.
საშიში ნაწიბური
ღვიძლის დაზიანებული უჯრედები კვდება. მათ ცვლის შემაერთებელი ქსოვილი, რომელიც ღვიძლში ნაწიბურებს წარმოქმნის. ამას ფიბროზი ეწოდება. ფიბროზი საკმაოდ ხანგრძლივი პროცესია. საბოლოოდ, როდესაც მთელი ღვიძლი დაზიანდება, ორგანო მძიმდება და იჭმუხნება. სწორედ ამ მდგომარეობას ეწოდება ციროზი.
ფიბროზი, საბოლოოდ კი ციროზი შესაძლოა გამოიწვიოს ნებისმიერმა დაავადებამ, რომელიც ღვიძლს დიდი ხნის განმავლობაში აზიანებს. ყველაზე გავრცლებული მიზეზებია ალკოჰოლის ჭარბი მოხმარება და ვირუსული ჰეპატიტი, თუმცა არსებობს სხვა მიზეზებიც: ღვიძლის გაცხიმოვნება, შაქრიანი დიაბეტი, მეტაბოლური დარღვევები, სისხლძარღვთა დაავადებები, ავტოიმუნური პათოლოგიები, ზოგიერთი მედიკამენტიც კი.
რა ხდება ღვიძლში?
გაუხეშებულ ღვიძლში სისხლი თავისუფლად ვეღარ მოძრაობს. კარის ვენაში – იმ სისხლძარღვში, რომელსაც სისხლი მუცლის ღრუს კენტი ორგანოებიდან ღვიძლამდე მიაქვს – სისხლი ყოვნდება. იმატებს წნევა. კარის ვენაში წნევის მატებას პორტული ჰიპერტენზია ეწოდება. სწორედ ეს გახლავთ ციროზის კარდინალური ნიშანი. მრავალი სიმპტომი, მათ შორის – შეშუპებაც, პორტული ჰიპერტენზიის შედეგია.
თუმცა ციროზი ვერაგია – წლობით მიმდინარეობს შეუმჩნევლად, სანამ ღვიძლის დაღუპული უჯრედების რაოდენობა კრიტიკული არ გახდება. ამის შემდეგ კი მთელს ორგანიზმს ერთბაშად დაეტყობა ღვიძლის უკმარისობა. ჩუმ პერიოდს კომპენსირებულ ციროზს უწოდებენ. ჰეპატოციტების დაზიანებასთან ერთად თავს იჩენს ენერგიის დაქვეითება, მადის დაქვეითება, წონის კლება. დაავადების სრული მანიფესტაცია კი შემდეგი ნიშნებით ხდება:
* პორტული ჰიპერტენზიის დროს ორგანიზმი, რა თქმა უნდა, ებრძვის პრობლემას და სისხლი შემოვლითი გზით იწყებს დენას. კლინიკური თვალსაზრისით ყველაზე მნიშვნელოვანი სათადარიგო ვენები საყლაპავსა და კუჭშია. ისინი თანდათან იბერება და საბოლოოდ სკდება. იწყება სისხლდენა. იწყება სისხლიანი ღებინება ან განავალს ერევა სისხლი. თუ ეს სიმპტომები შეამჩნიეთ, დაუყოვნებლივ მიმართეთ ექიმს.
* ვინაიდან სისხლი გაწმენდის გარეშე მოძრაობს სისხლის მიმოქცევაში ისეთი ნივთიერებები ხვდება როგორებიცაა ამიაკი. ამიაკის დაგროვება ტვინს აზიანებს და ენცეფალოპათიას იწვევს, გართულებულ შემთხვევებში შესაძლოა კომის მიზეზადაც კი იქცეს. ენცეფალოპათიის პირველი ნიშნებია ცნობიერების დათრგუნვა, დაბნეულობა, ძილიანობა.
* პორტული ჰიპერტენზიის შედეგად დიდდება ელენთა და ჩვეულებრივზე მეტი თრომბოციტის დაშლას იწყებს. ღვიძლი ვეღარ წარმოქმნის ალბუმინსა და სისხლის შედედების ფაქტორებს, რაც სისხლდენებისადმი მიდრეკილებას უფრო მეტად ზრდის.
* ღვიძლის ვეღარ თავისუფლდება ბილირუბინისგან - ვლინდება სიყვითლე.
* ზოგჯერ დაზიანებული უჯრედებიი უკონტროლო ზრდასა და განვითარებას იწყებენ, რაც ღვიძლის კიბოს, ჰეპატოცელუარული კარცინომის ჩამოყალიბებას უწყობს ხელს.
ციროზის კიდევ ერთი კარდინალური ნიშანი ასციტია. ვინაიდან შეშუპებაზე ვსაუბრობთ, ყურადღებას მასზეც შევაჩერებთ.
ასციტი - სითხე მუცელში
ასციტიც პორტული ჰიპერტენზიით გამოწვეული მდგომარეობაა. ის დეკომპენსირებული ციროზის პირველი ნიშანია. კარის ვენაში შეგუბებული სითხე პერიტონეუმის ღრუში ჟონავს და ავსებს მას. ზოგჯერ მუცელი წყლით სავსე ბუშტს ემსგავსება. შესაძლოა შესივდეს ფეხებიც. ავადმყოფს უჭირს ჭამა მარტივი მიზეზის გამო - საკვებისთვის მუცელში ძალიან ცოტა ადგილი რჩება. უჭირს სუნთქვაც, განსაკუთრებით – წოლის დროს.
ასციტის განვითარებას ხშირად წინ უძღვის ძლიერი მეტეორიზმი, რომელსაც მეცნიერები ასე უწოდებენ "ქარი წვიმის წინ".
ასციტის ყველაზე საშიში გართულება ინფექციაა, რომელმაც შესაძლოა სიცოცხლესაც შეუქმნას საფრთხე. ამიტომ თუ ასციტს თან დაერთო ცხელება ან მუცლის ღრუში აღმოცენდა ახალი ტიპის ტკივილი სასაწრაფოდ მიმართეთ ექიმს - ეს სიცოცხლისთვის საშიში ინფექციიის პირველი ნიშნებია.
აქვე იმასაც გეტყვით რომ ასციტს მხოლოდ ციროზი არ იწვევს – იშვიათად ის ვითარდება პერიტონიტის, პანკრეატიტის, ნეფროზული სინდრომის, მიქსედემის, მეიგსის სინდრომის, გულმკერდის ან მუცლის ლიმფური სადინარების ტრავმის, შუასაყრის სიმსივნის დროსაც.
კაკ-კუკ! - ვინ არის?
ასციტის არსებობას ექიმი ადვილად ადგენს პერკუსიით. ეს გასინჯვის ძველი და ნაცადი მეთოდია. ექიმი სხეულს თითებს ან სპეციალურ ჩაქუჩს უკაკუნებს და გამოცემული ხმის მიხედვით ღრუში სითხის არსებობაზე მსჯელობს.
მხოლოდ კაკუნის იმედად, ცხადია, არ ვართ - ასციტის გამოვლენა ულტრაბგერით კვლევას, კომპიუტერულ და მაგნიტურ–რეზონანსულ ტომოგრაფიასაც შეუძლია. ასციტის დადგენის შემდეგ საჭიროა სითხის შემადგენლობის გამოკვლევაც - ექსუდატია თუ ტრანსუდატი, როგორია მასში ტრიგლიცერიდების, ამილაზის, ბილირუბინის, ალბუმინის შემცველობა. ტერმინებით თავს აღარ შეგაწყენთ, უბრალოდ დაიმახსოვრეთ: ასციტური სითხის შესწავლა მიზეზის დადგენასა და სწორი დიაგნოზის დასმაში გვეხმარება.
რით ვუშველოთ
ციროზის მკურნალობა ხანგრძლივი და მრავალმხრივი პროცესია. ამჯერად მასზე არ შევჩერდებით. ღვიძლის დაზიანების შეჩერება თანამედროვე მედიცინას, სამწუხაროდ, არ შეუძლია. კარგი ის არის, რომ დაავადება ნელა პროგრესირებს, სწორი მიდგომით კი შესაძლებელია სიცოცხლის ხარისხის ამაღლება და ხანგრძლივობის შესამჩნევი გაზრდა. უშუალოდ ასციტის სამკურნალოდ მოწოდებულია შარდმდენი პრეპარატები. გარდა ამისა, მოგიწევთ რაციონში მარილის შეზღუდვა, ზოგჯერ კი, პირდაპირი გაგებით, მუცლის ღრუდან სითხის პერიოდული ამოტუმბვა ხდება საჭირო.
მწყობრიდან გამოსული თირკმელები
შეშუპებაზე საუბრისას გვერდს ვერ ავუვლით თირკმელებს. ვინაიდან ეს წყვილი ორგანო წყალმარილოვან ცვლაში უმნიშვნელოვანეს როლს ასრულებს, მათი ფუნქციის დარღვევა ორგანიზმში წყლის შეკავებას უწყობს ხელს და შეშუპებისთვის ხელსაყრელ პირობებს ქმნის.
შეშუპებას თირკმლის არაერთი დაავადება იწვევს. ქვემოთ იმ ძირითადად სინდრომებს გაგაცნობთ, რომლებიც თირკმლის ამა თუ იმ დაავადების დროს ვითარდება და რომლებსაც შეშუპება ახლავს თან.
ნეფროზული სინდრომი
ნეფროზული სინდრომი სიმპტომთა ჯგუფია, რომელსაც ახასიათებს შარდში ცილის მატება, სისხლში კი კლება, ასევე – სისხლში ქოლესტერინის მატება, თრომბოზების მაღალი რისკი და შეშუპება.
რისი ბრალია?
ნეფროზული სინდრომი, წესისამებრ, თირკმლის გორგლის დაზიანებაზე მიუთითებს. ეს თირკმლის ის ნაწილია, სადაც სისხლი იფილტრება. სწორედ ამ პროცესის შედეგად წარმოიქმნება შარდი და ორგანიზმი მავნე ნარჩენებისგან თავისუფლდება. გორგლების დაზიანების დროს ირღვევა მათი კაპილარების ბარიერული ფუნქცია – იმატებს განვლადობა.
ამ სტრუქტურულ ცვლილებას არაერთი დაავადება იწვევს. ზოგი მათგანი პირველადია, უმეტესობა კი მეორეული ანუ სხვა პათოლოგიის ფონზე განვითარებული. პირველად მიზეზებს შორის უნდა ვახსენოთ გლომერულონეფრიტი მინიმალური ცვლილებებით, მემბრანული გლომერულონეფრიტი და მემბრანულ-პროლიფერაციული გლომერულონეფრიტი. მეორეული ნეფროზული სინდრომი კი უმეტესად შაქრიანი დიაბეტის, სისტემური წითელი მგლურასა და ამილოიდოზის ფონზე ვითარდება.
გარდა ამისა, ნეფროზული სინდრომი შეიძლება გამოიწვიოს გენეტიკურმა დაავადებებმა, ინფექციებმა, მედიკამენტებმა, კიბომ, ფოკალურმა გლომერულონეფრიტმა და სხვა.
ნეფროზული სინდრომი მამაკაცებთან უფრო ხშირია. გვხვდება ყველა ასაკობრივ ჯგუფში. ბავშვებთან – უმთავრესად 2-დან 6 წლამდე.
რატომ შუპდება?
როგორც ვთქვით, პათოლოგიის მიზეზი გორგლის მილაკების განვლადობის მატებაა. ამის გამო შარდში ის ნაერთები ხვდება, რომლებიც, წესით, ორგანიზმში უნდა დარჩეს (ასეთებია პლაზმის ცილები, რომელთა შორის აღსანიშნავია ალბუმინი). ამის გამო იკლებს ონკოზური წნევა, სითხე ქსოვილთაშორის სივრცეში გადადის და ვითარდება შეშუპება. ორგანიზმი პათოლოგიის კომპენსირებას ცდილობს. პროცესში მთელი სისტემა ერთვება, მაგრამ ამ ყველაფერს ცეცხლზე ნავთის დასხმის ეფექტი აქვს – შეშუპება კი არ იკლებს, იმატებს. აქვე იმასაც გეტყვით, რომ ნეფროზული სინდრომის დროს შეშუპების პათოფიზიოლოგია ბოლომდე ახსნილი ჯერ კიდევ არ არის.
სამაგიეროდ, დადგენილია, რომ შეშუპება ნეფროზული სინდრომის ყველაზე გავრცელებული ნიშანია. ის უმეტესად სახეზე, კიდურებზე და წელის მიდამოში იჩენს თავს. გართულებულ შემთხვევებში ვითარდება ჰიდროთორაქსი და ანასარკა.
ნეფროზულ სინდრომს, გარდა შეშუპებისა, ახასიათებს ცვლილებები კანზე – გამონაყარი, წყლულები. ქაფიანი შარდი, მადის დაქვეითება, წონის მატება (სითხის შეკავების გამო).
 საჭირო კვლევები
საჭირო კვლევები
ლაბორატორიული ტესტებით თირკმლის მუშაობის ხარისხზე მსჯელობენ, განსაზღვრავენ სისხლში ალბუმინის, შარდოვანას, კრეატინინის, ლიპიდების დონეს. იკვლევენ შარდსაც. დაავადების მიზეზის დასადგენად შესაძლოა საჭირო გახდეს თირკმლის ბიოფსია. ლაბორატორიული ტესტები დიფერენციული დიაგნოსტიკისთვისაც ტარდება. მათ ექიმი საჭიროებისამებრ დაგინიშნავთ.
რას ველოდოთ?
ნებაზე მიშვებული ნეფროზული სინდრომი მძიმე გართულებებს იწვევს, მათ შორის:
* თირკმლის მწვავე უკმარისობას;
* თირკმლის ქრონიკულ დაავადებას;
* გულის უკმარისობას, ფილტვების შეშუპებას;
* ინფექციებს, მათ შორის – პნევმოკოკურ პნევმონიას;
* თირკმლის ვენის თრომბოზს.
სიცოცხლისთვის ყველა სახიფათოა, ამიტომ აუცილებელია, დიაგნოზი დროულად დაისვას და მკურნალობა ჩატარდეს. მკურნალობის მიზანი სიმპტომების შემსუბუქება, პროცესის პროგრესირების შეფერხება და გართულებების პრევენციაა.
* მნიშვნელოვანია არტერიული წნევის ნორმალური მაჩვენებლების შენარჩუნება. ეს თირკმელების დაზიანებას აფერხებს. ამისთვის ყველაზე ხშირად ანგიოტენზინგარდამქმნელი ფერმენტის ინჰიბიტორები და ანგიოტენზინის ბლოკატორები გამოიყენება. ისინი შარდით ცილის კარგვასაც უშლიან ხელს.
* იმუნური სისტემის "დასამშვიდებლად" კორტიკოსტეროიდები ან სხვა მედიკამენტები ინიშნება.
* აუცილებელია ჰიპერქოლესტერინემიის მკურნალობაც, რათა თავიდან ავიცილოთ გულ-სისხლძარღვთა სისტემის დაზიანება. ნეფროზული სინდრომის დროს უცხიმო დიეტა საკმარისი არ არის – წესისამებრ, მკურნალობის პროცესში სტატინების ჩართვა ხდება საჭირო.
* შეშუპების საწინააღმდეგოდ მოწოდებულია შარდმდენი საშუალებები და რაციონში ნატრიუმის შემცირება. შესაძლოა, სარგებლობა მოიტანოს ცილების შეზღუდვამაც.
მკურნალობისთვის და ზოგჯერ დიაგნოსტიკისთვისაც შესაძლოა საჭირო გახდეს პაციენტის სტაციონარში მოთავსება.
გამოსავალი ნეფროზული სინდრომის მიზეზზეა დამოკიდებული. ბავშვებთან პროგნოზი უფრო კეთილსაიმედოა. მათთან გართულებები და მდგომარეობის ქრონიკულ გლომერულონეფრიტამდე ან თირკმლის ქრონიკულ დაავადებამდე პროგრესირება იშვიათია.
ზრდასრულები ბავშვებივით სწრაფად ვერ უბრუნდებიან ჩვეულ ფორმას. ზოგჯერ საჭირო ხდება დიალიზი ან თირკლმის ტრანსპლანტაცია.
***
როცა თირკმელი არ გვყოფნის
თირკმლის მწვავე უკმარისობა სინდრომია, რომელიც თირკმლის ფუნქციის სწრაფი (რამდენიმე საათში ან დღეში) მოშლის შედეგად აღმოცენდება. ამ დროს თირკმელს აღარ შესწევს უნარი, ორგანიზმი ნარჩენებისგან გაათავისუფლოს, შეინარჩუნოს სითხისა და ელექტროლიტების ბალანსი.
თირკმლის მწვავე უკმარისობის მთავარი ნიშნებია: ოლიგურია ან ანურია (შარდის რაოდენობის შემცირება ან მისი გაქრობა), ჰიპერაზოტემია (სისხლში ცილოვანი ცვლის აზოტოვანი პროდუქტების მატება), წყლისა და ელექტროლიტების ბალანსისა და მჟავატუტოვანი წონასწორობის დარღვევა.
უკმარისობის მიზეზები
თირკმლის მწვავე უკმარისობის მიზეზები სამ ძირითად: პრერენულ, რენულ და პოსტრენულ – ჯგუფად იყოფა. პირველ შემთხვევაში თირკმელების დაზიანება საშარდე სისტემის გარეთ მიმდინარე პროცესების შედეგია. სხვადასხვა მიზეზით გამოწვეული სისხლის მიმოქცევის დარღვევა თირკმლის სისხლმომარაგებასაც აქვეითებს. შედეგად შარდის რაოდენობა იკლებს და აზოტის მეტაბოლიტებისგან სისხლი საკმარისად ვეღარ იწმინდება.
რენული მიზეზების დროს პირველადი პრობლემა თავად თირკმელშია – ამ დროს მილაკების სტრუქტურა ან ფუნქციური მოქმედება ირღვევა, პოსტრენული მწვავე უკმარისობა კი შარდის გამომტანი გზების პათოლოგიის შედეგია.
უფრო კონკრეტულად კი თირკმლის მწვავე უკმარისობის მიზეზთა ჩამონათვალია ასეთია:
* დამწვრობის, გაუწყლოების, ტრავმის ან სხვა მიზეზით განვითარებული ჰიპოვოლემია;
* თრომბოზი;
* ორსულობის გართულებები, მაგალითად, პლაცენტის წინამდებარეობა;
* ნარკოტიკები;
* მედიკამენტები, მათ შორის – ანთების საწინააღმდეგო არასტეროდიული საშუალებები, ზოგიერთი ანტიბიოტიკი, შიდსის სამკურნალო პრეპარატები;
* მწვავე ტუბულარული ნეკროზი;
* თირკმლის ავტოიმუნური დაავადებები;
* თირკმლის ინფექციები;
* საშარდე გზების ბლოკირება.
როგორ ვლინდება საშიში უკმარისობა?
თირკმლის მწვავე უკმარისობის კლინიკური სურათი სისხლში აზოტის ცვლის მეტაბოლიტების დაგროვებით, წყლისა და ელექტროლიტების დისბალანსითა და მჟავატუტოვანი წონასწორობის დარღვევით არის გამოწვეული. ცხადია, მნიშვნელობა ენიჭება უკმარისობის გამომწვევ მიზეზსაც.
გახსოვდეთ!
თავდაპირველად ცვლილებები ავადმყოფის საერთო მდგომარეობაზე გავლენას არ ახდენს, კლინიკურ სურათში უკმარისობის გამომწვევი ძირითადი დაავადების ნიშნები ჭარბობს, თუმცა დიურეზი (გამოყოფილი შარდის რაოდენობა) თანდათან მცირდება. ეს, არცთუ იშვიათად, არათუ ავადმყოფისთვის, ექიმისთვისაც კი შეუმჩნეველი რჩება, ამიტომ ყოველთვის, როცა არსებობს თირკმლის მწვავე უკმარისობის შესაძლო მიზეზი (ტრავმა, ჰემოლიზი, გაუწყლოება, ნეფროტოქსიკური ნივთიერებების მიღება და სხვა), აუცილებელია დიურეზის მოცულობის და სისხლში აზოტშემცველი ნივთიერებების კონცენტრაციის რეგულარული კონტროლი.
დაავადების მომდევნო ეტაპზე თირკმლის უკმარისობა უკვე მთელი სისრულით ვლინდება. მისთვის დამახასითებელია:
* შეშუპება;
* ოლიგურია ან ანურია;
* სისხლიანი განავალი;
* ამიაკის სუნი პირში;
* სისხლჩაქცევები;
* ფსიქიკური მდგომარეობის, განწყობის ცვლილება;
* უმადობა;
* მგრძნობელობის დაქვეითება, განსაკუთრებით – კიდურებზე;
* დაღლილობა;
* წელის ტკივილი;
* ხელების ტრემორი;
* მაღალი არტერიული წნევა;
* ღებინება-გულისრევა;
* ცხვირიდან სისხლდენა;
* გულყრა (ორგანიზმში სითხის შეკავების გამო განვითარებული ტვინის შეშუპების შედეგად);
* ქოშინი.
თუ ამ ეტაპზე მკურნალობის შედეგად შარდის გამოყოფამ არ იმატა, დიალიზის გარეშე ავადმყოფი დაიღუპება, ამიტომ უკმარისობის მიზეზის დადგენის შემდეგ მთავარი ამოცანა თირკმლის ფუნქციის აღდგენაა. საჭიროა მჟავატუტოვანი ბალანსის, წყლისა და ელექტროლიტების თანაფარდობის მოწესრიგება. ინფექციის სამკურნალოდ შესაძლოა ანტიბიოტიკი დაგჭირდეთ, ორგანიზმის ჭარბი სითხისგან გასათავისუფლებლად – დიურეტიკი. არ არის გამორიცხული, საჭირო გახდეს დიალიზიც. ამ დროს თირკმლის ფუნქციას დიალიზის აპარატი ასრულებს. დიალიზის ჩვენებაა კალიუმის სახიფათოდ მაღალი დონე, ცნობიერების ცვლილება, პერიკარდიტი, აზოტის ნარჩენებისგან გათავისუფლების შეუძლებლობა.
რაკი თირკმლები ნარჩენებისგან ვერ გათავისუფლებთ, თავად მოგიწევთ ისეთ ნივთიერებებზე უარის თქმა, რომლებსაც სანაგვეზე თირკმელი მიაბრძანებდა – შეგეზღუდებათ მარილი, კალიუმის, ცილების შემცველი საკვები. უპირატესობა ენიჭება ნახშირწყლებით მდიდარ კვებას.
***
თირკმლის ქრონიკული დაავადება
ამ შემთხვევაში საქმე ქრონიკულ პრობლემას ეხება. თირკმლის დაავადებათა არცთუ მცირე ნაწილი, მკურნალობის მიუხედავად, პროგრესირებს, მოფუნქციე ნეფრონების რაოდენობა სულ უფრო მცირდება და საბოლოოდ თირკმლის ქრონიკული დაავადება ვითარდება. მის ტერმინალურ სტადიას თირკმლის ქრონიკულ უკმარისობას უწოდებენ.
თირკმლის ქრონიკული უკმარისობის ყველაზე გავრცელებული მიზეზები შაქრიანი დიაბეტი და მაღალი არტერიული წნევაა. ის შეიძლება განვითარდეს ავტოიმუნური დაავადების (მაგალითად, სისტემური წითელი მგლურას, IგA ნეფროპათიის), გენეტიკური დაავადების (თირკმლის პოლიკისტოზის), ნეფროზული სიდრომისა და საშარდე გზების პრობლემების შედეგადაც.
ქრონიკული გასაჭირი
თირკმლის ქრონიკული დაავადება, წესისამებრ, ნელა პროგრესიებს და სიმპტომები მანამდე არ იჩენს თავს, სანამ საქმე ლამის შეუქცევად ცვლილებებამდე არ მივა. ამ ეტაპზე კი ორგანოთა ფაქტობრივად ყველა სისტემა მწყობრიდან გამოდის.
მკურნალობა და გართულებები
თირკმლის ქრონიკული უკმარისობის მკურნალობა დიალიზს ან თირკმლის გადანერგვას გულისხმობს. ეს ორი მეთოდი საგრძნობლად ახანგრძლივებს სიცოცხლეს. დიალიზმა მნიშვნელოვნად შეცვალა უკმარისობის კლინიკური სურათიც – ერთი მხრივ, გაიშვიათდა ურემიისთვის დამახასიათებელი სიმტომების სიხშირე, მეორე მხრივ, გაჩნდა ისეთი ნიშნები, რომლებიც მანამდე განვითარებას ვერ ასწრებდა ან დიალიზის გართულებებს წარმოადგენს.
საქმე ის არის, რომ თირკმელი ორგანიზმის ჯანმრთელობის შესანარჩუნებლად დიდ სამუშაოს ასრულებს. სისხლის გაწმენდა ამ სამუშაოს მხოლოდ ნაწილია. თირკმელი ასევე აკონტროლებს ქიმიურ ნივთიერებებს, არეგულირებს არტერიულ წნევას, ეხმარება ერითროციტებს. დიალიზი ყველა ამ ფუნქციას ვერ ანაცვლებს, ამიტომ გართულებები მკურნალობის ფონზეც კი ვითარდება. ამ გართულებათა შორისაა ანემია, ჰიპერფოსფატემია, გულის დაზიანება, ჰიპერკალიემია, შეშუპება.
ქრონიკული ვენური უკმარისობის არსში გასარკვევად, უპირველეს ყოვლისა, უნდა ვიცოდეთ, რა ფუნქცია აკისრია ვენებს.
გულიდან გამოტყორცნილი სისხლის ნაკადი მთელ სხეულს მოივლის და უკანვე, გულში ბრუნდება. ორგანოებსა და ქსოვილებს ის არტერიების საშუალებით მიეწოდება, უკან დაბრუნებული სისხლის გულამდე მიტანას კი ვენები უზრუნველყოფს.
იმისთვის, რომ სისხლმა მხოლოდ ერთი მიმართულებით – გულისკენ იდინოს, ვენებს სპეციალური სარქველები აქვს. ქრონიკული ვენური უკმარისობის დროს ეს სარქველები სათანადოდ ვერ მუშაობს, რის გამოც სისხლის ნაწილი უკან ბრუნდება და სიმძიმის ძალის ზემოქმედებით ქვედა კიდურების ვენებში გროვდება.
თავდაპირველად პროცესი კომპენსირდება, მაგრამ თანდათან ქრონიკული ვენური უკმარისობა ფეხების ტკივილს, შეშუპებას, კანის ფერისა და სტრუქტურის ცვლილებას იწვევს. შესაძლოა, წყლულებიც გაჩნდეს.
რა იწვევს
მიზეზების ჩამონათვალი არცთუ ისე მოკლეა: ღრმა ვენების თრომბოზი (ქვედა კიდურების ღრმა ვენებში წარმოქმნილმა თრომბმა შესაძლოა ვენური სარქველები დააზიანოს), მოძრაობის დეფიციტი (დიდხანს ჯდომის ან დგომის დროს ქვედა კიდურების ვენებზე ზეწოლა იზრდება, რაც სარქველებს ძლიერ ასუსტებს), ფეხის კუნთების სისუსტე და სხვა.
ქალებს ქრონიკული ვენური უკმარისობის განვითარების უფრო მაღალი რისკი აქვთ. ალბათობა ასევე იმატებს, თუ:
* გაწუხებთ ჭარბი წონა და სიმსუქნე;
* ხართ 50 წელს გადაცილებული;
* ხართ ორსულად ან ერთზე მეტი ორსულობა გადაგიტანიათ;
* გაქვთ ქრონიკული ვენური უკმარისობის ოჯახური ისტორია;
* გაქვთ თრომბოზის ოჯახური ისტორია;
* ხართ მწეველი;
* გადატანილი გაქვთ ქვედა კიდურების ტრავმა;
* მისდევთ ცხოვრების პასიურ წესს.
რა ახასიათებს
ქრონიკული ვენური უკმარისობის სიმპტომებია:
* შეშუპება ან სიმძიმის შეგრძნება ფეხებში, განსაკუთრებით – წვივებისა და კოჭების არეში;
* ტკივილი, რომელიც ფეხზე დგომისას მწვავდება, ხოლო ფეხების მაღლა აწევისას შედარებით სუსტდება;
* ფეხის კრამპი (კუნთების უეცარი და უნებლიე მტკივნეული შეკუმშვა);
* ფეხებში პულსაციის შეგრძნება;
* ფეხების ქავილი;
* ფეხების სისუსტე;
* წვივებზე და კოჭების არეში კანის გასქელება;
* წვივებზე და კოჭების არეში კანის ფერის შეცვლა;
* წყლულები;
* ვარიკოზული (დაკლაკნილი, გაფართოებული და კანის ზედაპირზე ამოწეული) ვენები;
* შებოჭილობის შეგრძნება წვივის არეში.
ვენებზე არსებული წნეხისა და შეშუპების გამო კანზე ჩნდება კაპილარებიც, რომლებიც კანს მოწითალო-მოლურჯო შეფერილობას აძლევს.
წყლულების მოშუშება არც ისე ადვილია. მდგომარეობას ისიც ამძიმებს, რომ მაღალია წყლულებიდან ინფექციის შეჭრის რისკი, რაც დამატებით პრობლემებს წარმოშობს.
ნებისმიერი სიმპტომის შემჩნევის შემთხვევაში გაესაუბრეთ ექიმს. რაც უფრო ადრე დაიწყება მკურნალობა, მით უფრო დაიკლებს წყლულების გაჩენის ალბათობა.
როგორ სვამენ დიაგნოზს
უპირველეს ყოვლისა, დეტალურად იკრიბება ანამნეზი და სამედიცინო ისტორია. ამის შემდეგ ექიმი გასინჯვაზე გადავა. შემთხვევათა უმრავლესობაში პრობლემის არსის გასარკვევად საჭიროა კვლევის სპეციფიკური მეთოდების გამოყენება. ყველაზე ინფორმაციულია სისხლძარღვების დოპლერულტრასონოგრაფია და ვენოგრაფია.
დოპლერულტრასონოგრაფია კვლევის არაინვაზიური მეთოდია, რომლის მეშვეობითაც აფასებენ ვენებში სისხლის დინების სიჩქარესა და მიმართულებას. შეფასება. ამ პროცედურის დროს სპეციალისტი მცირე ზომის ექოსკოპიური გადამწოდით მსუბუქად აწვება კანს და აპარატს ვენების გასწვრივ ამოძრავებს. გადამწოდიდან გამომავალი ულტრაბგერითი ტალღების გავრცელება ეკრანზე შესაბამის გამოსახულებას იძლევა.
ვენოგრაფიის დროს ვენებში წინასწარ შეჰყავთ სპეციალური კონტრასტული ნივთიერება. კონტრასტი სისხლძარღვების რენტგენოლოგიური ვიზუალიზაციის საშუალებას იძლევა. ვენოგრაფიის მეშვეობით ექიმები უფრო ნათლად ხედავენ სისხლძარღვების სურათს.
მკურნალობა
ქრონიკული ვენური უკმარისობის მკურნალობის ტაქტიკა უმთავრესად შეშუპებისა და წყლულების თავიდან აცილებისკენაა მიმართული. ამ ტაქტიკის შერჩევის სპეციფიკა რამდენიმე ფაქტორზეა დამოკიდებული, მათ შორის – უკმარისობის მიზეზზე, ჯანმრთელობის საერთო მდგომარეობაზე, ავადმყოფობის მიმდინარეობის თავისებურებებზე. სხვა საყურადღებო ფაქტორია:
* სიმპტომების ინდივიდუალური სპეციფიკა;
* თქვენი ასაკი;
* მდგომარეობის სიმძიმე;
* რამდენად კარგად ეგუებით სპეციფიკურ მედიკამენტებს და პროცედურებს.
ვენური უკმარისობის მკურნალობის ერთ-ერთი ყველაზე გავრცელებული და ეფექტიანი მეთოდია კომპრესიული წინდების გამოყენება. ეს წინდები ახდენს წვივისა და კოჭის მიდამოს ძლიერ კომპრესიას, რითაც აუმჯობესებს სისხლის მიმოქცევას და ხელს უშლის ფეხების შეშუპებას. არსებობს სხვადასხვა სიმკვრივის, სიმჭიდროვის, სიგრძის, ფერისა და სტილის კომპრესიული წინდები. ყველაზე ეფექტური ვარიანტის შერჩევაში ექიმი დაგეხმარებათ.
მკურნალობის სხვა სტრატეგიები
სისხლის მიმოქცევის გაუმჯობესება
სისხლის მიმოქცევის გასაუმჯობესებლად საჭიროა შემდეგი რეკომენდაციების შესრულება:
* როდესაც შესაძლებელია, ეცადეთ, ფეხები აწეული გქონდეთ;
* მეტი იმოძრავეთ, ეცადეთ, არ ისხდეთ და არ იდგეთ დიდხანს. თუ მაინც გიწევთ ჯდომა, ეცადეთ, დროდადრო ფეხები გაჭიმოთ, აქანაოთ და ამოძრაოთ. ამით ხელს შეუწყობთ სისხლის მიმოქცევას, დიდხანს დგომისას კი დროდადრო ჩამოჯექით და ფეხები შეძლებისდაგვარად მაღლა ასწიეთ –ეს ვენების დატვირთვას შეამცირებს.
* რეგულარულად ივარჯიშეთ. ვარჯიში აუმჯობესებს სისხლის მიმოქცევას. ერთ-ერთი ყველაზე მარტივი და მეტად ეფექტური საშუალებაა ფეხით სიარული.
* ჯდომის დროს თავი არიდეთ ფეხების გადაჯვარედინებას
* სწორად შეარჩიეთ ფეხსაცმელი. დიდი მნიშვნელობა აქვს ქუსლის სიმაღლეს. ეცადეთ, ატაროთ 2-დან 4 სანტიმეტრამდე სიმაღლის ქუსლიანი ფეხსაცმელი. სწორძირიანი მოდელები, ისევე როგორც 5 სმ-ზე მაღალქუსლიანები, ძალზე მავნებელია ვენებისთვის.
მედიკამენტური მკურნალობა
ვენების უკმარისობას მედიკამენტების რამდენიმე ჯგუფით მკურნალობენ. ესენია:
* დიურეტიკები (შარდმდენები) – ხელს უწყობს ორგანიზმში არსებული ზედმეტი სითხის გამოყოფას შარდის საშუალებით;
* ანტიკოაგულანტები (სისხლის შედედების საწინააღმდეგო საშუალებები) – ხელს უწყობს სისხლის გათხელებას და მის უკეთ მოძრაობას;
* ანგიოპროტექტორები (სისხლძარღვების დამცავი საშუალებები) – აუმჯობესებს პერიფერიულ სისხლის მიმოქცევასა და მიკროცირკულაციას;
* ანტიბიოტიკები – თუ ვარიკოზული წყლული ბაქტერიებით დაინფიცირდა.
ქირურგიული მკურნალობა
შორს წასული და გართულებული ფორმების შემთხვევაში ხშირად საჭირო ხდება ქირურგიული ჩარევა. თქვენი მდგომარეობიდან გამომდინარე ექიმი გირჩევთ, რომელი პროცედურაა თქვენთვის ყველაზე მიზანშეწონილი. ეს შესაძლოა იყოს:
* დაზიანებული ვენებისა და სარქველების ქირურგიული გზით აღდგენა;
* დაზიანებული ვენის ამოკვეთა;
* ვენის ლიგირება (გადაკვანძვა) – ეს შედარებით ნაკლებინვაზიური მეთოდია. ქირურგს ვარიკოზულ ვენაში შეჰყავს სპეციალური წვრილი მილი და მას გადაკვანძავს. მილის წვერზე მოთავსებულია კამერა, რომლითაც ქირურგი სამუშაო არეს ხედავს;
* ვენის ტრანსპლანტაცია – ორგანიზმის სხვა ნაწილში მდებარე ჯანმრთელ ვენას დაზიანებულის ადგილას გადანერგავენ;
* ვენის შუნტირება. ეს ოპერაცია უმეტესად ბარძაყის ზედა ნაწილში მდებარე ვენებზე და მხოლოდ ძალიან მძიმე შემთხვევებში კეთდება. ამ დროს სხეულის სხვა ნაწილში არსებული ჯანმრთელი ვენის ნაწილი დაზიანებულ ადგილას გადააქვთ და მისი საშუალებით სისხლის შემოვლით გზას ქმნიან;
* დაზიანებული ვენის სასურველ ადილას გადაკეტვა ან დაშლა ლაზერის სხივით. ამ დროს ქირურგიული განაკვეთი არ არის საჭირო. ეს ქრონიკული ვენური უკმარისობის მკურნალობის შედარებით ახალი მეთოდია.
სკლეროთერაპია
სკლეროთერაპიას უმთავრესად ქრონიკული ვენური უკმარისობის გართულებული ფორმების სამკურნალოდ იყენებენ. დაზიანებულ ვენაში შეჰყავთ სპეციალური ქიმიური ნივთიერება, რომელიც სისხლძარღვს ახშობს. დახშული ვენა სისხლს ვეღარ ატარებს, მის ნაცვლად სისხლი სხვა, ჯანმრთელ ვენებში აგრძელებს მოძრაობას. დროთა განმავლობაში უფუნქციო ვენა გაიწოვება. სკლეროთერაპიას უმეტესად მცირე და საშუალო ზომის ვენების დასაშლელად იყენებენ.
როგორ ავიცილოთ
ვენური უკმარისობის განვითარების საფრთხის თავიდან აცილებასა თუ შემცირებააში შემდეგი რეკომენდაციები დაგეხმარებათ:
* ნუ იჯდებით ან იდგებით დიდხანს ერთ პოზაში. ეცადეთ, დროდადრო ადგეთ და გაიარ-გამოიაროთ.
* ნუ დაიწყებთ მოწევას. თუ უკვე ეწევით, ეცადეთ თავი დაანებოთ.
* რეგულარულად ივარჯიშეთ.
* შეინარჩუნეთ სხეულის ჯანსაღი წონა.
ლიმფედემა შეშუპების ფორმაა, რომელსაც ლიმფის ჭარბი დაგროვება იწვევს. ის ძირითადად კიდურებზე ვითარდება, თუმცა შესაძლოა, სხეულის სხვა ნაწილებსაც მოედოს. შეშუპებას ხშირად ტკივილი და მოძრაობის შეზღუდვაც ერთვის.
ლიმფა ცილებით მდიდარი სითხეა, რომელიც ჩვენს ორგანიზმში ლიმფური ძარღვების საშუალებით ცირკულირებს. მას აქვს ბაქტერიებისა და ვირუსების მიტაცების უნარი, რომლებიც ლიმფურ კვანძებში მიაქვს. ლიმფური კვანძების ფუნქცია კი ლიმფის გაფილტვრა და პათოგენური მიკროორგანიზმების უვნებელყოფაა. ისინი ამას ლიმფოციტების - ინფექციებთან მებრძოლი უჯრედების - მეშვეობით აკეთებენ.
ლიმფური სისტემა იმუნური სისტემის მთავარი ნაწილია. მის გარეშე ჩვენი ორგანიზმი ინფექციებს ვერ გაუმკლავდება.
ლიმფური სისტემის დაზიანებას სხვა პრობლემებთან ერთად ლიმფის მიმოქცევის დარღვევა და ლიმფედემის განვითარებაც მოსდევს.
სიმპტომები
ლიმფედემურ შეშუპებას შემდეგი ნიშნებით ამოვიცნობთ:
* ხელის ან ფეხის ნაწილის ან მთელი კიდურის შეშუპებით;
* სიმძიმისა და შებოჭილობის შეგრძნებით;
* მოძრაობის შეზღუდვით;
* ქავილით და დისკომფორტით;
* განმეორებითი ინფექციებით;
* კანის გასქელებით და გამაგრებით (ფიბროზი).
ლიმფედემით გამოწვეული შეშუპება შესაძლოა იყოს როგორც შედარებით მცირე და ძნელად შესამჩნევი, ასევე უზარმაზარიც.
მიზეზები
განასხვავებენ ლიმფედემის პირველად და მეორეულ ფორმებს. მათი მიზეზებიც განსხვავებულია.
მეორეული ლიმფედემა შესაძლოა გამოიწვიოს:
* ლიმფური კვანძებისა და ლიმფური ძარღვების ამოკვეთამ ან დაზიანებამ ქირურგიული ოპერაციის დროს – მაგალითად, ძუძუს კიბოს შემთხვევაში სიმსივნის გავრცელების თავიდან ასაცილებლად სარძევე ჯირკვლის ქსოვილთან ერთად ახლომდებარე ლიმფურ კვანძებსაც ამოკვეთენ; კიდურების სისხლძარღვებზე ჩატარებული ოპერაციის დროს შესაძლოა ლიმფური კვანძებიც დაზიანდეს;
* სხივურმა თერაპიამ – სიმსივნის სამკურნალო ერთ-ერთმა გავრცელებულმა მეთოდმა;
* სიმსივნემ – არის შემთხვევები როდესაც ლიმფურ კვანძებთან ახლოს არსებული სიმსივნური უჯრედები ბლოკავენ ლიმფურ ძარღვებს, რაც ლიმფის მიმოქცევის დარღვევასა და შეშუპებას იწვევს;
* ინფექციამ – ლიმფურ კვანძში არსებულმა ინფექციურმა პროცესმა ან პარაზიტმა ასევე შეიძლება შეაფერხოს ლიმფის გადინება. ინფექციებთან დაკავშირებული ლიმფედემა საკმაოდ გავრცელებულია ტროპიკულ და სუბტროპიკულ რეგიონებში. ყველაზე ხშირად მას განვითარებად ქვეყნებში ვხვდებით.
პირველადი ლიმფედემა ძალზე იშვიათია. მას უმეტესად ლიმფური სისტემის განვითარების გენეტიკური დარღვევები განაპირობებს. პირველადი ლიმფედემის სპეციფიკურ მიზეზებს მიეკუთვნება:
* მილროის დაავადება (თანდაყოლილი ლიმფედემა) – ის ადრეულ ასაკში იჩენს თავს და ლიმფური კვანძების პათოლოგიურ ფორმირებას განაპირობებს;
* მეიჯის დაავადება (ადრეული ლიმფედემა) – ამ პათოლოგიას ლიმფედემის მოზარდ ასაკში ან ორსულობის პერიოდში განვითარება ახასიათებს, მაშასადამე, შესაძლოა 35 წლამდეც შეგვხვდეს;
* გვიანი ლიმფედემა – ეს ფორმა ძალზე იშვიათია და უმთავრესად 35 წლის შემდეგ იჩენს თავს.
რისკფაქტორები
სიმსივნის მკურნალობით თუ სხვა მიზეზებით გამოწვეული მეორეული ლიმფედემის განვითარების რისკი უფრო მაღალია, როდესაც მავნე ფაქტორებს ერთვის:
* ხანში შესული ასაკი;
* ჭარბი წონა`სიმსუქნე;
* რევმატოიდული ან ფსორიაზული ართრიტი.
რით რთულდება
ზედა და ქვედა კიდურების ლიმფედემამ შესაძლოა სერიოზულ გართულებამდე მიგვიყვანოს, მაგალითად:
* ინფექციამდე – ლიმფედემის ფონზე მოსალოდნელია კანის ბაქტერიული ინფექცია (ცელულიტი) და ლიმფური ძარღვების ინფექცია (ლიმფანგიტი). ლიმფედემის დროს შეშუპებული მიდამოს მცირედმა დაზიანებამაც კი შესაძლოა ინფექციის ორგანიზმში შეჭრა და გავრცელება გამოიწვიოს.
* ლიმფანგიოსარკომამდე – რბილი ქსოვილების სიმსივნის ეს მეტად იშვიათი ფორმა შესაძლოა ლიმფედემის შორს წასულმა და არანამკურნალებმა ფორმებმა გამოიწვიოს. მასზე მიანიშნებს კანზე მოლურჯო-მოწითალო ან იასამნისფერი ლაქების გაჩენა.
დიაგნოსტიკა
თუ ლიმფედემის განვითარებისთვის სარისკო სიტუაციაში აღმოჩნდით, მაგალითად, გადაიტანეთ ოპერაცია, რომლის დროს ლიმფური კვანძების ამოკვეთაც გახდა საჭირო, ასეთ დროს შესაბამისი სიმპტომების მიხედვით ლიმფედემის დიაგნოზის დასმა ადვილია, თუმცა არის ისეთი შემთხვევებიც, როცა ლიმფედემის არსებობა არცთუ აშკარაა. ასეთ შემთხვევებში ლიმფური სისტემის მდგომარეობის გასარკვევად დამატებითი კვლევების ჩატარებაა საჭირო. მაგალითად,
* მაგნიტურ-რეზონანსული ტომოგრაფია (MRI) – მაგნიტური ველისა და რადიოტალღების მეშვეობით MRI აპარატს შეუძლია, ლიმფური კვანძების სამგანზომილებიანი, მაღალი რეზოლუციის გამოსახულება გვიჩვენოს;
* კომპიუტერული ტომოგრაფია (CT) – მისი საშუალებით ლიმფური სისტემის ბლოკირების გამოვლენაა შესაძლებელი;
* დოპლერ-ულტრასონოგრაფია – ულტრაბგერითი კვლევის ეს სახეობა სისხლის წითელი უჯრედების მოძრაობას აღიქვამს და ობსტრუქციის უბნების პოვნაში გვეხმარება;
* ლიმფური სისტემის რადიონუკლიდური სკანირება (ლიმფოსცინტიგრაფია) – ამ დროს ორგანიზმში შეჰყავთ რადიაქტიური საკონტრასტო ნივთიერება და სპეციალური დანადგარით აკვირდებიან, როგორ მოძრაობს ის ლიმფურ ძარღვებში, ხედავენ ბლოკირების ადგილებს.
მკურნალობა
ლიმფედემისგან განკურნება შეუძლებელია. მკურნალობა ძირითადად შეშუპების შემცირებისა და ტკივილის შემსუბუქებისკენ არის მიმართული. ის მოიცავს:
* ვარჯიშებს, რომლებიც დაზიანებულ კიდურში ლიმფის დრენაჟს შეუწყობს ხელს. ეს ვარჯიშები არ უნდა იყოს ინტენსიური და დამღლელი და ეფუძნებოდეს ხელის/ფეხის კუნთების მსუბუქ შეკუმშვას.
* სპეციალური ელასტიკური სახვევით შეხვევას. ეს ხელს შეუწყობს ლიმფის ტორსისკენ დენას. თითების არეში სახვევი შედარებით მჭიდრო უნდა იყოს, ზემოთ კი უფრო და უფრო მოშვებული.
* მასაჟებს. არსებობს მანუალური თერაპიის სპეციალური ტექნიკები, რომელთა საშუალებითაც ლიმფის მიმოქცევის ხელშეწყობაა შესაძლებელი. თუმცა მასაჟი შესაძლოა ყველასთვის არ იყოს მიზანშეწონილი. მაგალითად, ის უკუნაჩვენებია, თუ გაქვთ კანის ინფექცია, თრომბოზი ან სხვა დამატებითი პრობლემა შეშუპების მიდამოში.
* სპეციალურ კომპრესიულ საშუალებებს. არსებობს სპეციალური ელასტიკური სამკლაურები და წინდები, რომლებიც ლიმფის დრენირებას აუმჯობესებს. ეფექტი განსაკუთრებით კარგი იქნება, თუ მათ ვარჯიშის დროს ჩაიცვამთ. ზომის სწორად შერჩევა აუცილებელია. ზოგჯერ კომპრესიული საშუალებების ინდივიდუალურად დამზადება ხდება საჭირო. სპეციალურ ტექნიკას მოითხოვს მათი ჩაცმა და გახდაც.
ლიმფედემის მძიმე ფორმების დროს შეშუპების შესამცირებლად შესაძლოა საჭირო გახდეს ხელის ან ფეხის ჭარბი ქსოვილის ნაწილის ქირურგიული გზით მოცილება. არსებობს შედარებით ახალი ქირურგიული მეთოდები, მაგალითად, ლიმფურ-ვენური ანასტომოზის შექმნა ან ლიმფური კვანძების ტრანსპლანტაცია.
როგორ ავიცილოთ თავიდან
თუ სიმსივნის სამკურნალოდ ოპერაცია გჭირდებათ ან უკვე ჩაგიტარდათ, ჰკითხეთ თქვენს ექიმს, ეს ოპერაცია ლიმფურ კვანძებსა და ლიმფურ ძარღვებსაც თუ მოიცავს. ისიც გაარკვიეთ, მოხდება თუ არა მათი ჩართვა სხივურ თერაპიაში. ლიმფედემის განვითარების რისკს შეამცირებთ, თუ:
* ტრავმისგან დაიცავთ შეშუპებულ კიდურს. ერიდეთ შეშუპებული ხელის ან ფეხის დაზიანებას – გაჭრას, გაკაწვრას, დაწვას, რადგან ეს შესაძლოა ინფექციის შეჭრის მიზეზად იქცეს. მაგალითად, სამართებლის ნაცვლად ელექტროსაპარსი გამოიყენოთ, ფიზიკური სამუშაოს შესრულებისას აუცილებლად ჩაიცვით ხელთათმანი, კერვის დროს იხმარეთ სათითე. თუ შესაძლებელია, თავი არიდეთ ტრავმულ სამედიცინო პროცედურებს, მაგალითად, სისხლის აღებას.
* ეცდებით შეშუპებული კიდურის მოსვენებას. სიმსივნის მკურნალობის შემდგომ პერიოდში ხშირად ურჩევენ სპეციალურ ვარჯიშებს, მაგრამ ოპერაციისა და სხივური თერაპიის შემდგომ პერიოდში ძლიერ და ინტენსიურ დატვირთვას თავი არიდეთ.
* შეშუპებულ კიდურს მოარიდებთ სიცხეს. არ დაიდოთ სათბურები შეშუპებულ ადგილას. ასევე ეცადეთ, თავი არიდოთ სიცივესაც და არც ყინულები დაიდოთ.
* დროდადრო კიდურს მაღლა ასწევთ და ისე დაასვენებთ.
* არ ჩაიცვამთ მჭიდრო ტანსაცმელს. ერიდეთ ყოველგვარ ტანსაცმელს, რომელმაც შესაძლოა შეშუპებულ ხელზე ან ფეხზე მოგიჭიროთ. ნუ გაიკეთებთ მჭიდრო სამაჯურს ან საათს. ნუ გაიზომავთ წნევას შეშუპებულ ხელზე.
* დაიცავთ სისუფთავეს. გულდასმით მოუარეთ კანსა და ფრჩხილებს. ყოველდღე შეიმოწმეთ კანი შეშუპების ადგილას, დააკვირდით, ხომ არ შეინიშნება ისეთი ცვლილება, რომელიც შეიძლება ინფექციის შეჭრის მიზეზად იქცეს (მაგალითად, ქავილის შედეგად გაჩენილი ნაკაწრი). ნუ ივლით ფეხშიშველი.
ავტორები: გვანცა გოგოლაძე და ელენე ზურაბიშვილი