გულის სტრუქტურული ცვლილებები
გააზიარე:
სარქველები - სისხლის ჭკვიანი გამტარები
კარდიომიოპათია- გადიდებული გული
ორგანიზმის ყოველ უჯრედს სასიცოცხლო ნივთიერებებით სისხლი ამარაგებს, სისხლს კი გული ამოძრავებს. ეს მუშტისხელა ორგანო მთელი სიცოცხლე შეუსვენებლად მუშაობს, არც დღე იცის, არც ღამე, წუთში საშუალოდ 60-100-ჯერ იკუმშება და ამ ხნის განმავლობაში ოთხ-ხუთ ლიტრ სისხლს გადატუმბავს.
რაკიღა გული ასეთ მნიშვნელოვან ფუნქციას ასრულებს, მისი მწყობრიდან გამოსვლა მძიმედ აისახება ჩვენს ჯანმრთელობაზე. აშშ-ში გულის დაავადებები ნომერ პირველ მკვლელად და უნარშეზღუდულობის ძირითად მიზეზად მიიჩნევა.
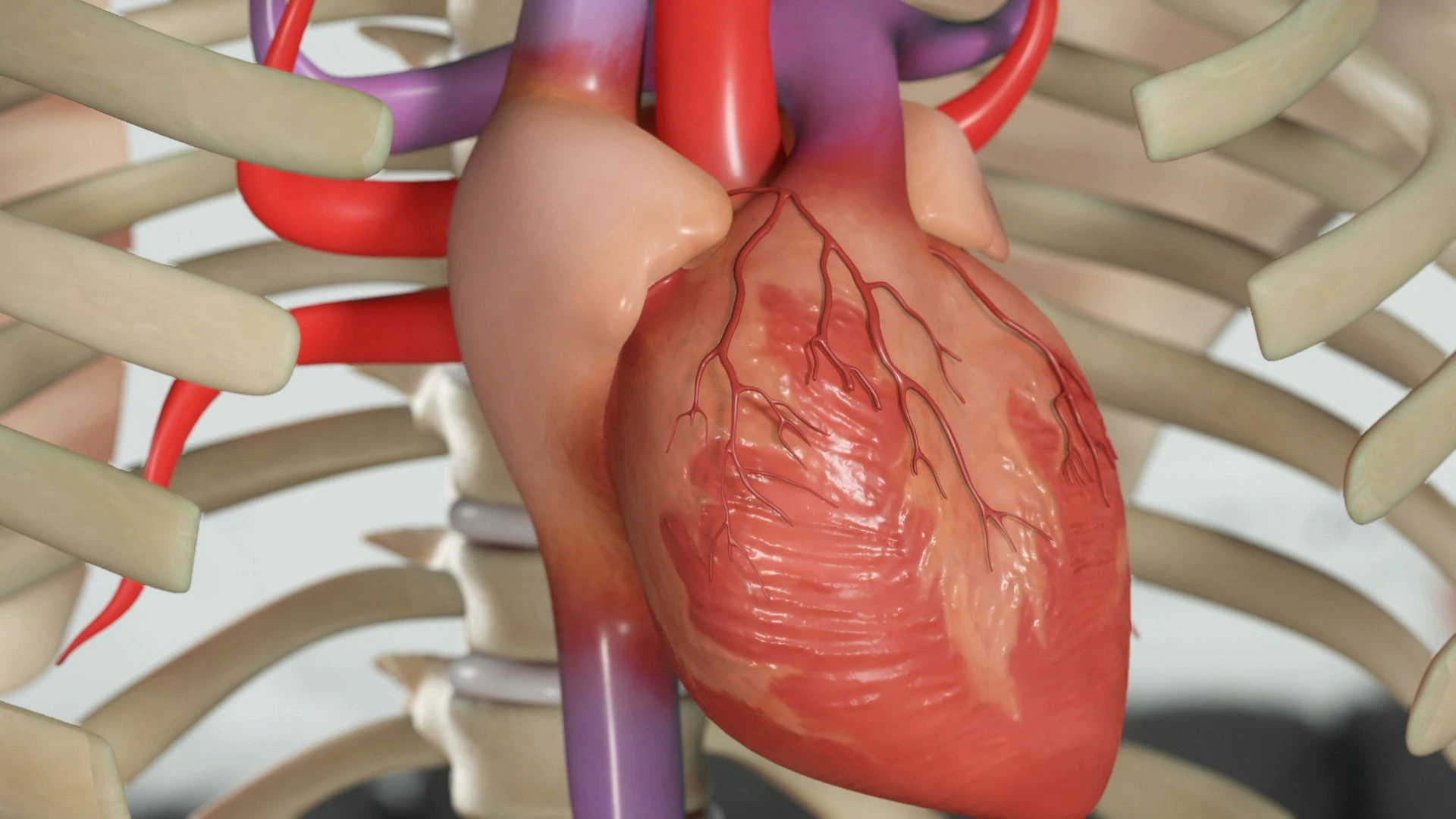
როგორ მუშაობს გული
ვიდრე გულის დაავადებებს განვიხილავდეთ, გავიხსენოთ, როგორ მუშაობს გული. ის გულმკერდის ღრუში, ფილტვების მახლობლად მდებარეობს და ოთხი ღრუსგან – ოთხი საკნისგან შედგება. ზედა ორ საკანს წინაგულებს ვუწოდებთ, ქვედა ორს – პარკუჭებს. გულის მარჯვენა და მარცხენა ნაწილებს ერთმანეთისგან წინაგულთაშორისი და პარკუჭთაშორისი ძგიდე ყოფს. წინაგულებსა და პარკუჭებს შორის და პარკუჭებიდან სისხლის არტერიებში გადასვლის ადგილას მოთავსებულია სარქველები, რომლებიც რიტმულად იღება და იხურება და სისხლის ერთი მიმართულებით დენას უზრუნველყოფს. წინაგულებიდან სისხლი პარკუჭებში გადადის, პარკუჭებიდან – არტერიებში, იქიდან კი მთელ სხეულში ნაწილდება.
სისხლს ორი დამოუკიდებელი გზა აქვს, სისხლის მიმოქცევის ორი წრე, და მათში დაახლოებით ისე მოძრაობს, როგორც ხელი რვიანის მოხაზვისას: მარჯვენა პარკუჭიდან გასული სისხლი მარცხენა წინაგულში ჩაედინება, მარცხენა პარკუჭიდან გასული – მარჯვენა წინაგულში. უფრო დეტალურად, ეს სისტემა ასე მუშაობს: მთელი სხეულიდან წამოსული სისხლი ვენებით მარჯვენა წინაგულში ჩადის, მარჯვენა წინაგულიდან – მარჯვენა პარკუჭში, იქიდან კი ფილტვის ღეროში – ფილტვისკენ მიმავალ არტერიაში გადადის, ფილტვებში ჟანგბადით მდიდრდება, ფილტვის ვენაში იყრის თავს და მარცხენა წინაგულში ჩაედინება, იქიდან კი – მარცხენა პარკუჭში, რომელიც სისხლს აორტაში გადაისვრის, საიდანაც ის მთელ დანარჩენ ორგანიზმს მიეწოდება. არტერიული სისხლი ყოველ უჯრედამდე მიდის, მიაქვს ჟანგბადი და გამოაქვს ნახშირორჟანგი. ნახშირორჟანგით გაჯერებული ვენური სისხლი გულში ბრუნდება, რომ ისევ გამდიდრდეს ჟანგბადით და ასე გრძელდება სიცოცხლის ბოლომდე.
სისხლის მიმოქცევის საწყის წერტილად პირობითად მარჯვენა პარკუჭია მიჩნეული. სისხლის გზას მარჯვენა პარკუჭიდან მარცხენა წინაგულამდე სისხლის მიმოქცევის მცირე წრე ეწოდება, ხოლო მარცხენა პარკუჭიდან მარჯვენა წინაგულამდე – დიდი წრე.
სისხლის მოძრაობა გულის რიტმული კუმშვის შედეგია. გულის შეკუმშვისას ბგერა წარმოიქმნება. სწორედ ეს რიტმული ხმიანობაა გულისცემა. მის დასათვლელად საჩვენებელი და შუა თითები მაჯაზე, შიგნითა მხარეს, ცერა თითის გასწვრივ უნდა დავიდოთ.
გულის შეკუმშვათა სიხშირეს და რიტმს გულის ელექტრული სისტემა აკონტროლებს, თავად ელექტრულ სისტემას კი – ნერვული სისტემიდან წამოსული სიგნალები და ენდოკრინულ სისტემაში წარმოქმნილი ჰორმონები. მათი წყალობით გულის მუშაობა სხეულში ჟანგბადისა და საკვები ნივთიერებების რაოდენობასთან ერთად იცვლება. მაგალითად, ვარჯიშის დროს, როდესაც კუნთებს მეტი ჟანგბადი სჭირდება, გული უფრო სწრაფად გვიცემს, ძილის დროს კი – ნელა.
გავრცელებული დაავადებები
გულის ყველაზე გავრცელებული დაავადება გულის კორონარული დაავადებაა (იგივე გულის იშემიური დაავადება), რომელიც ვითარდება, როდესაც გულის მკვებავი (გვირგვინოვანი, იგივე კორონარული) არტერიები გულს სათანადოდ ვეღარ ამარაგებს ჟანგბადით. გულის კორონარული დაავადება ხშირად გამოწვეულია კორონარულ არტერიებში ერთგვარი ნადების – ქოლესტეროლის ბალთების დაგროვებით. ხშირად ის უსიმპტომოდ მიმდინარეობას და მოულოდნელად ვლინდება გულმკერდის ტკივილით, ინფარქტით ან, უარეს შემთხვევაში, გულის მოულოდნელი გაჩერებით. ამ დაავადებას მკურნალობენ ცხოვრების წესის შეცვლით, მედიკამენტებით, ქირურგიული ჩარევით.
საკმაოდაა გავრცელებული გულის რიტმის დარღვევა – არითმია. არითმიის დროს გული მეტისმეტად სწრაფად, მეტისმეტად ნელა ან არარეგულარული რიტმით სცემს. ეს დარღვევა გამოწვეულია გულის ქსოვილში ან ელექტრული სიგნალების წარმოქმნის მექანიზმში მომხდარი ცვლილებით, რომელიც გენეტიკურია ან განსაზღვრული დაავადებების შედეგად ხდება. ზოგი ამ დროს არაფერს უჩივის, ზოგს კი აწუხებს სისუსტე, თავბრუხვევა, სუნთქვის გაძნელება. მკურნალობის გარეშე გული ვერ ახერხებს საკმარისი რაოდენობის სისხლის გადატუმბვას, რამაც შესაძლოა გული, ტვინი ან სხვა ორგანოები დააზიანოს.
გულის სარქველთა ცვლილებების, გულში განვითარებული ანთებითი პროცესების და კარდიომიოპათიის (გულის კუნთის დაზიანების) შესახებ მომდევნო გვერდებზე გესაუბრებით.
გულის ჯანმრთელობისთვის
მკურნალობის პარალელურად საჭიროა იგივე პრევენციული ღონისძიებები და ჯანსაღი ცხოვრების პრინციპების დაცვა, რომლებიც გულის დაავადებათა განვითარების რისკსაც ამცირებს:
* არტერიული წნევის კონტროლი – მაღალი წნევა გულის დაავადებების მთავარი რისკფაქტორია, ამიტომ ვისაც ის არ აწუხებს, წელიწადში ერთხელ მაინც უნდა გაიზომოს, ვისაც პერიოდულად აქვს მაღალი წნევა – უფრო ხშირად;
* სისხლში ქოლესტეროლისა და ტრიგლიცერიდების დონის პერიოდული შემოწმება;
* ჯანსაღი წონის შენარჩუნება;
* ჯანსაღი კვება;
* რეგულარული ვარჯიში – ის აძლიერებს გულს და აუმჯობესებს სისხლის მიმოქცევას, აადვილებს ჯანსაღი წონის შენარჩუნებას, ქოლესტეროლის დონისა და არტერიული წნევის დაქვეითებას.
მოძრაობის უამრავი საშუალება არსებობს: სიარული, სირბილი, ცურვა, იოგა, ცეკვა, ბაღში ფუსფუსი... მთავარია მონდომება.
* მოწევაზე უარის თქმა – თამბაქო მაღლა სწევს არტერიულ წნევას, შესაბამისად, ინფარქტისა და ინსულტის რისკს;
* სტრესის მართვა – სტრესს წნევის აწევა და გულის შეტევის პროვოცირება შეუძლია. მისი დაძლევის ეფექტური საშუალებებია ვარჯიში, წყნარი მუსიკის მოსმენა, სასიამოვნო ფიქრებზე კონცენტირება, მედიტაცია;
* დიაბეტის მართვა – ეს დაავადება აზიანებს სისხლძარღვებს და ნერვებს, რომლებიც გულსა და სისხლძარღვებს აკონტროლებს;
* საკმარისი ძილი – უძილობა ზრდის წნევის აწევის, სიმსუქნისა და დიაბეტის რისკს. ზრდასრულთა უმეტესობას 7-დან 9 საათამდე ძილი სჭირდება. თუ ადამიანს ცუდად სძინავს, უნდა გამოირიცხოს ძილის აპნოე, რომელიც ასევე ზრდის გულის დაავადებების რისკს.
კვება გულისთვის
გულისთვის სასარგებლო კვება გულისხმობს ბევრი ხილისა და ბოსტნეულის მიღებას, ნაჯერი ცხიმების, ტრანსცხიმების, შაქრის შეზღუდვას.
მიირთვით რაც შეიძლება მეტი:
* ბოსტნეული – ისპანახი, კომბოსტო (თეთრი, ყვავილოვანი, ბროკოლი, ბრიუსელის), სტაფილო;
* ხილი – ვაშლი, ბანანი, ფორთოხალი, მსხალი, ყურძენი, ქლიავი;
* გაუფქცვნელი მარცვლეულის (შვრიის, ბრინჯის, ხორბლის) ნაწარმი;
* დაბალცხიმიანი ან უცხიმო რძის ნაწარმი – რძე, ყველი, იოგურტი, მაწონი;
* ცილებით მდიდარი საკვები – თევზი, რომელშიც მაღალია ომეგა-3 ცხიმოვანი მჟავების შემცელობა (ორაგული, თინუსი, კალმახი), მჭლე ხორცი (საქონლის, კანგაცლილი ქათმის ან ინდაურის), კვერცხი, თხილეული, თესლეული, სოიის ნაწარმი (ტოფუ), პარკოსნები (ლობიო, ოსპი, მუხუდო, ბარდა);
* მონოუჯერი და პოლიუჯერი ცხიმებით მდიდარი საკვები: მზესუმზირას, სიმინდის, რაფსის, ზეთისხილის, სეზამის, სოიის ზეთი (არავითარ შემთხვევაში – ქოქოსისა და პალმისა), თხილი, კაკალი, ნუში, თხილეულისა და თესლეულის კარაქი, ორაგული, კალმახი, სეზამის მარცვლები, მზესუმზირა, გოგრის თესლი, სელის თესლი, ავოკადო, ტოფუ.
ერიდეთ:
* ნატრიუმს – მიიღეთ დღეში არა უმეტეს 2.3 გრამისა. გაითვალისწინეთ, რომ მისი მთავარი წყარო მარილია, მაგრამ მზა პროდუქტების შემადგენლობაში შემავალ სხვა ნივთიერებებიც შეიცავს, ამიტომ ერიდეთ კონსერვებს, მწნილეულს, ძეხვეულს, ლორსა და შაშხს;
* ნაჯერ ცხიმებს – ნაღების კარაქს, ყველს, ქონს (ეცადეთ, ცხოველური ცხიმის წილი ყოველდღიური კალორაჟის 10%-ს არ აღემატებოდეს), ცხიმიან რძის ნაწარმს;
* ტრანსცხიმებს – მარგარინს და მისგან დამზადებულ ცომეულს, პოპკორნს, გაყინულ პიცას, ფასტფუდს, ჩიპსებს, კრეკერებს;
* შაქარს (ზოგიერთი საკვები, მაგალითად, ხილი, მას ისედაც შეიცავს, ამიტომ დამატება აღარ არის საჭირო) – ნამცხვრებს, კანფეტებს, მურაბებს, ჯემებს, დამტკბარ წვენებს, ტკბილ სასმელებს, ნაყინს, დამტკბარ ყავასა და ჩაის;
* ალკოჰოლს – ალკოჰოლის ჭარბი მიღებით ჭარბ კალორიებსაც ვიღებთ, რასაც წონის, არტერიული წნევის, სისხლში ტრიგლიცერიდების დონის მომატებამდე მივყავართ, ამძიმებს გულის უკმარისობას, ზრდის კიბოს განვითარების რისკს. მამაკაცებისთვის ნებადართულია დღეში ორი ჭიქა ღვინო (ან შესაბამისი რაოდენობის სხვა ალკოჰოლიანი სასმელი), ქალებისთვის – ერთი.
სარქველები – სისხლის ჭკვიანი გამტარები
სარქველები გულში არსებული მექანიზმებია, რომლებიც სისხლის ნაკადს ცალმხრივ მოძრაობას აიძულებს. მათი ეს თვისება იმით არის განპირობებული, რომ ისინი მხოლოდ ერთი მიმართულებით იღება. გულის შეკუმშვისას სისხლი აწვება სარქველს, აღებს, გაივლის მას და მერე უკანა მხრიდან აწვება, რაც სარქველს კეტავს და სისხლს უკან დაბრუნების საშუალებას აღარ აძლევს. როცა სარქველი რაიმე მიზეზით ბოლომდე ვერ იღება ან ვერ იხურება, პრობლემები იჩენს თავს.
ოთხი ჩამკეტი
გულს ოთხი სარქველი აქვს: ორი – წინაგულებსა და პარკუჭებს შორის და ორიც – პარკუჭებსა და მათგან გამომავალ მსხვილ სისხლძარღვებს შორის.
მარცხენა წინაგულის მარცხენა პარკუჭში გადასვლის ადგილას ორკარიანი (მიტრალური) სარქველი მდებარეობს, ხოლო მარჯვენა წინაგულის მარჯვენა პარკუჭში გადასვლის ადგილას – სამკარიანი (ტრიკუსპიდული). როდესაც წინაგულები სხეულიდან დაბრუნებული სისხლით ივსება და იკუმშება, ეს სარქველები იღება, რათა სისხლი პარკუჭებში, გულის ორ ქვედა საკანში გადავიდეს.
აივსება თუ არა სისხლით, პარკუჭებიც იკუმშება. ამ დროს ორკარიანი და სამკარიანი სარქველები მჭიდროდ იხურება, რათა სისხლი წინაგულებში აღარ დაბრუნდეს. ნაცვლად ამისა, პარკუჭებში წარმოქმნილი მაღალი წნევა აღებს პარკუჭებიდან გამომავალი ფილტვისა და აორტის სარქველებს. ფილტვის სარქვლის გავლით სისხლი მარჯვენა პარკუჭიდან მსხვილ სისხლძარღვში, ფილტვის ღეროში გადადის და ფილტვებისკენ მიედინება, რათა ჟანგბადით გამდიდრდეს, ხოლო აორტის სარქვლის გავლით, უკვე ჟანგბადით გამდიდრებული – მარცხენა პარკუჭიდან აორტაში, საიდანაც მთელ ორგანიზმს მიეწოდება.
პარკუჭების მოდუნებისას ფილტვის ღეროსა და აორტის სარქველები მჭიდროდ იხურება, რაც ხელს უშლის სისხლის პარკუჭებში დაბრუნებას.
რა უჭირთ სარქველებს
გულის სარქველებს სამი ძირითადი პრობლემა ემუქრებათ: რეგურგიტაცია (უკმარისობა), სტენოზი და ატრეზია. ატრეზია ხვრელის უქონლობას ნიშნავს. ამ თანდაყოლილი პათოლოგიის დროს სარქველს საერთოდ არ გააჩნია სანათური, რომელშიც სისხლი გადავა.
რეგურგიტაცია ანუ სისხლის უკუდენა ხდება მაშინ, როდესაც სარქველი მჭიდროდ ვერ იხურება. რეგურგიტაციას ყველაზე ხშირად პროლაფსი იწვევს. ამ დროს სარქვლის კარედი დახურვისას უკან ვარდება და მის სანათურში სისხლის ნაწილი უკანვე ჟონავს. ყველაზე ხშირია მიტრალური სარქვლის პროლაფსი.
სტენოზი, სარქვლის სანათურის შევიწროება, ვითარდება მაშინ, როდესაც სარქვლის კარედები სქელდება, მკვრივდება ან ერთმანეთს შეეზრდება. ამ დროს სარქველი ბოლომდე ვეღარ იღება და მასში საკმარისი რაოდენობის სისხლი ვეღარ გადის.
ზოგჯერ სტენოზი და რეგურგიტაცია ერთდროულად აღინიშნება.
გულის სარქვლის პათოლოგია ზოგს დაბადებიდანვე აქვს, ზოგს კი მოგვიანებით უვითარდება. გულის სარქვლის თანდაყოლილი პათოლოგია დამოუკიდებლაც შეიძლება არსებობდეს და გულის სხვა თანდაყოლილ დეფექტებთან ერთადაც. თანდაყოლილი მანკი უმეტესად ფილტვისა და აორტის სარქველებს ახასიათებს, ხოლო შეძენილი – აორტისას და მიტრალურს.
მიზეზები
გულის სარქველთა დაზიანებას იწვევს:
* მაღალი არტერიული წნევა; გულის უკმარისობა, რომლის შედეგადაც შესაძლოა გაგანიერდეს გული, აორტა ან ფილტვის არტერია; აორტის ათეროსკლეროზული დაზიანება; გულის ნაწიბუროვანი ცვლილება ინფარქტის ან გულის ოპერაციის შემდეგ.
* რევმატული ცხელება, რომელიც შესაძლოა ყელის სტრეპტოკოკულმა ინფექციამ გამოიწვიოს. სტრეპტოკოკულ ინფექციასთან ბრძოლის პროცესში ყველაზე მეტად შესაძლოა აორტისა და მიტრალური სარქველები დაზიანდეს. სარქველების დაზიანების სიმპტომები ხშირად რევმატული ცხელებიდან მრავალი წლის შემდეგ ვლინდება. მის თავიდან ასაცილებლად რეკომენდებულია სტრეპტოკოკული ანგინის ანტიბიოტიკით მკურნალობა. ამასთან, საჭიროა მკურნალობის ბოლომდე მიყვანა, თუნდაც პაციენტი თავს უკვე კარგად გრძნობდეს. რევმატული ცხელებით გამოწვეული გულის სარქვლის დაავადება ხშირად აქვთ ადამიანებს, რომლებმაც სტრეპტოკოკული ინფექცია წლების წინ გადაიტანეს – მანამდე, სანამ ანტიბიოტიკები ხელმისაწვდომი გახდებოდა. მაღალია მისი გავრცელება განვითარებად ქვეყნებშიც, სადაც რევმატული ცხელება უფრო ხშირია.
* ინფექცია – სისხლის ნაკადში მოხვედრილი მიკრობები გულშიც აღწევენ და მის შიდა გარსს, ენდოკარდიუმს, აზიანებენ. ენდოკარდიუმთან ერთად სარქველებიც ზიანდება. ამ დაავადებას ინფექციური ენდოკარდიტი ჰქვია. მიკრობები სისხლში შესაძლოა მოხვდნენ შპრიცისა და სხვა სამედიცინო ხელსაწყოების საშუალებით, კანისა თუ ლორწოვანის დაზიანების შედეგად. ინფექციური ენდოკარდიტი შესაძლოა განუვითარდეთ ადამიანებს, რომლებსაც უკვე დარღვეული აქვთ გულის სარქველში სისხლის მიმოქცევა თანდაყოლილი ან შეძენილი მანკის შედეგად. სისხლის მიმოქცევის დარღვევა სარქვლის ზედაპირზე თრომბების წარმოქმნას იწვევს, თრომბები კი აადვილებს მიკრობების სარქველზე მიმაგრებას და ინფიცირებას. ინფექციურმა ენდოკარდიტმა შესაძლოა დაამძიმოს არსებული მანკი.
ჩამოთვლილ მიზეზებთან ერთად გულის სარქვლის დაზიანებას იწვევს ავტოიმუნური დაავადებები (მაგალითად, წითელი მგლურა), საჭმლის მომნელებელ ტრაქტში არსებული სიმსივნეები, გასახდომი წამლები (ფენფლურამინი, ფენტერმინი), მარფანის სინდრომი და შემაერთებელი ქსოვილის სხვა პათოლოგიები, მეტაბოლური დარღვევები (მაგალითად, სისხლში ქოლესტეროლის დონის მომატება), გულმკერდის არეში სხივური თერაპია.
გულის სარქვლის თანდაყოლილი მანკის მიზეზები კი ნაკლებად არის ცნობილი. ბევრია ისეთი ადამიანი, რომელსაც გულის სარქვლის თანდაყოლილი ან შეძენილი დეფექტი აქვს, მაგრამ სიმპტომები არ აღენიშნება. არის ისეთი შემთხვევებიც, როდესაც დაავადება სიმპტომებს იწვევს, მაგრამ მდგომარეობა მთელი სიცოცხლე სტაბილურია. ზოგიერთ პაციენტს კი მდგომარეობა თანდათან უმძიმდება და გულის უკმარისობამდე, ინსულტამდე, გულის უეცარ გაჩერებამდე მიდის.
რისკფაქტორები
ასაკის მატებასთან სარქველები სქელდება და მკვრივდება, ამიტომ ხანდაზმული ასაკი სარქველთა დაზიანების ერთ-ერთ რისკფაქტორად მიიჩნევა. რისკის ჯგუფში შედიან ის ადამიანებიც, რომლებსაც გადატანილი აქვთ ინფექციური ენდოკარდიტი, რევმატიული ცხელება, გულის შეტევა ან უჩივიან გულის უკმარისობას. რისკი იმატებს ნარკოტიკების ინტრავენური მოხმარებისას. მაღალი რისკი ემუქრება მასაც, ვისაც აღენიშნება კორონარული დაავადების რისკფაქტორები: ქოლესტეროლის მაღალი დონე, მაღალი წნევა, მწეველობა, ინსულინის მიმართ რეზისტენტობა, დიაბეტი, ჭარბი წონა ან სიმსუქნე, ფიზიკური დატვირთვის ნაკლებობა და გულის ადრეული დაავადების ოჯახური ისტორია. სარქველთა დაზიანების ალბათობას მათი ზოგიერთი თანდაყოლილი თავისებურებაც ზრდის.
სიმპტომები
გულის სარქვლის დაზიანების მქონე ზოგიერთ ადამიანს წლობით არაფერი აწუხებს. გამოხატული ნიშნებიდან მთავარია შუილი, რომელსაც ექიმი ფონენდოსკოპით ისმენს, თუმცა ისიც უნდა ითქვას, რომ შუილი ყოველთვის სარქვლის დაზიანებაზე არ მიუთითებს.
გულის სარქვლის მდგომარეობა ნელ-ნელა უარესდება, ამიტომ სხვა სიმპტომები შესაძლოა შუილის პირველი მოსმენიდან რამდენიმე წლის შემდეგ გაჩნდეს, უფრო მეტად – საშუალო ან ხანდაზმულ ასაკში.
სარქვლის დაზიანება გულის უკმარისობის ნიშნებითაც ვლინდება. ეს ნიშნებია:
* ძლიერი დაღლილობა და გამოფიტულობა;
* სუნთქვის გაძნელება, ქოშინი, განსაკუთრებით – ძლიერი დატვირთვისას, წოლისას;
* ფეხების, მუცლისა და კისრის ვენების შეშუპება;
* გულმკერდის ტკივილი, რომელმაც შესაძლოა მხოლოდ ძლიერი დატვირთვისას იჩინოს თავი, ასევე – გულის ფრიალი, გულისცემის გახშირება, გულის არარეგულარული რიტმი.
აორტისა და მიტრალური სარქვლის სტენოზმა შესაძლოა თავბრუხვევა და გონების დაკარგვა გამოიწვიოს.
დიაგნოზი
ექიმი გამოიკითხავს, რას უჩივის პაციენტი, ფონენდოსკოპით მოუსმენს გულს (შუილის აღმოსაჩენად), ფილტვებს (სითხის არსებობის დასადგენად), შეამოწმებს, შეშუპებული ხომ არ არის ტერფები.
სარქვლის დაზიანების აღმოსაჩენად ტარდება ექოკარდიოგრაფია, თუმცა არსებობს ისეთი კრიტერიუმებიც, რომელთა შესაფასებლად საჭიროა ელექტროკარდიოგრამა და გულმკერდის რენტგენი. საჭიროებისამებრ, შესაძლოა დანიშნოს კორონარული ანგიოგრაფია, სტრესტესტი ანუ დატვირთვის ტესტი ან გულის MღI – მაგნიტურ-რეზონანსული გამოსახვა. ეს ყველაფერი ექიმს მდგომარეობის სიმძიმის შეფასებასა და მკურნალობის დაგეგმვაში დაეხმარება.
მკურნალობა
არ არსებობს წამალი, რომელსაც დაზიანებული სარქვლის აღდგენა შეუძლია, თუმცა ზოგიერთი მედიკამენტის მიღებით და ამასთან ერთად ცხოვრების წესის შეცვლით შესაძლებელია სიმპტომების მართვა და მანკით გამოწვეული პრობლემების წლობით გადავადება, სიცოცხლისთვის საშიში მდგომარეობის რისკის შემცირება. მკურნალობის საბოლოო ეტაპია გულის სარქვლის აღსადგენი ან შესაცვლელი ოპერაცია.
მედიკამენტური მკურნალობა მიზნად ისახავს არტერიული წნევისა და ქოლესტეროლის დონის დარეგულირებას, არითმიის აღკვეთას, თრომბების წარმოქმნის პრევენციას (განსაკუთრებით – ხელოვნური სარქვლის შემთხვევაში), გულის იშემიური დაავადების მართვას, გულის უკმარისობის მართვას, გულის დატვირთვის შემცირებას...
ოპერაციას ადამიანს ზოგჯერ მანამდეც ურჩევენ, ვიდრე სარქვლის დაზიანების ნიშნები იჩენს თავს, რათა გული შემდგომი დაზიანებისგან დაიცვან. სარქვლის აღდგენა მოხდება თუ ჩანაცვლება, მრავალ ფაქტორზეა დამოკიდებული, მათ შორის:
* დაზიანების სიმძიმეზე;
* იმაზე, სჭირდება თუ არა პაციენტს გულის სხვა ოპერაცია, მაგალითად, შუნტირება. ამ შემთხვევაში ორივე ოპერაციის ერთდროულად ჩატარებაა შესაძლებელი;
* პაციენტის ასაკსა და ჯანმრთელობის საერთო მდგომარეობაზე.
როდესაც ექიმს არჩევანი აქვს, უპირატესობა სარქვლის აღდგენას ენიჭება. ამ ოპერაციის შემდეგ პაციენტებს აღარ სჭირდებათ მთელი სიცოცხლე სისხლის გამათხელებელი პრეპარატების მიღება. თუმცა ტექნიკურად ეს ოპერაცია უფრო რთულია, ვიდრე სარქვლის ჩანაცვლება.
სარქვლის აღსადგენად სხვადასხვა მეთოდს მიმართავენ: ქსოვილის დამატებას ან, პირიქით, მისი ნაწილის ამოკვეთას, სპეციალური რგოლის ჩაკერებას...
თუ სარქვლის აღდგენა შეუძლებელია, ის ხელოვნური ან ბიოლოგიური მასალისგან დამზადებული სარქვლით უნდა შეიცვალოს. ბიოლოგიურ მასალად იყენებენ ღორის, ძროხის, ზოგჯერ ადამიანის გულის ქსოვილისაც კი. არც ასეთი სარქვლის ჩაკერების შემდეგაა საჭირო სიცოცხლის ბოლომდე ანტიკოაგულანტებით მკურნალობა, თუმცა სარქველი 10-15 წელიწადში ერთხელ უნდა შეიცვალოს. ხელოვნური მასალის სარქვლის ჩაკერებისას კი პაციენტმა მთელი სიცოცხლე უნდა მიიღოს სისხლის გამათხელებელი საშუალებები, რათა სარქველზე თრომბი არ წარმოიქმნას და ინფარქტის ან ინსულტის მიზეზად არ იქცეს.
გარდა ამისა, ხელოვნური სარქველი ზრდის ინფექციური ენდოკარდიტის განვითარების რისკს.
ბიოლოგიურ სარქველს უპირატესობას ანიჭებენ რეპროდუქციული ასაკის ქალები, სპორტსმენები, რათა ანტიკოაგულანტების მიღებას თავი აარიდონ, აგრეთვე მოხუცები, რომლებსაც შესაძლოა აღარც კი დასჭირდეთ მისი შეცვლა.
ზოგიერთ შემთხვევაში სარქველზე ოპერაცია შეიძლება ჩატარდეს ნაკლებად ინვაზიური გზით – მცირე განაკვეთით, რისი წყალობითაც პაციენტს უფრო ნაკლებ ხანს უწევს კლინიკაში დარჩენა და აღდგენის პერიოდიც უფრო ხანმოკლეა.
გულის სარქვლის დაზიანებასთან დაკავშირებული გულის დაავადებების მკურნალობისას რეკომენდებულია ჯანსაღი კვება, ჯანსაღი წონის შენარჩუმება, სტრესის მართვა, ფიზიკური აქტიურობა და მოწევისთვის თავის დანებება.
მძიმე თანდაყოლილი მანკის შემთხვევაში ოპერაცია ბავშვობაში, ჩვილ ასაკში და ზოგჯერ დაბადებამდეც კი ტარდება.
პრევენციისთვის
გულის სარქვლის დაზიანების თავიდან ასაცილებლად აუცილებლია სტრეპტოკოკული ინფექციის მკურნალობა. მისი ნიშნებია ყელის ტკივილი, ცხელება, ჩირქი, თეთრი ნადები ნუშურა ჯირკვლებზე. სტრეპტოკოკული ინფექციების დროულ მკურნალობას შეუძლია, ადამიანს თავიდან ააცილოს რევმატული ცხელება, რომელიც გულის სარქველებს აზიანებს.
სარქველთა დაზიანების პრევენცია შესაძლებელია ვარჯიშით, ჯანსაღი კვებით, ქოლესტეროლის დონის დამწევი და სხვა იმ მედიკამენტებით, რომელთა გამოყენება მიზნად ისახავს გულის შეტევის, არტერიული წნევის ან გულის უკმარისობის თავიდან აცილებას.
ანთება, ინფექციაზე ან დაზიანებაზე ორგანიზმის პასუხი, მრავალ დაავადებას უდევს საფუძვლად. ყურადსაღებია თავად ანთებით გამოწვეული ცვლილებებიც. გამონაკლისი არც გულია, პირიქით, სისხლის მამოძრავებელ ორგანოს ანთებამ შესაძლოა მას სერიოზული პრობლემები შეუქმნას.
გულის ანთება სხვადასხვანაირია. გულის შემადგენელი სამი გარსის მიხედვით სამი ტიპის ანთებას გამოყოფენ: ენდოკარდიტს, მიოკარდიტს და პერიკარდიტს. ენდოკარდიტი გულის საკნების შიგნითა გარსისა და სარქველების ანთებაა, მიოკარდიტი – გულის კუნთისა, პერიკარდიტი კი – გულის პერანგისა.
ანთების ტიპები
ენდოკარდიტი იშვიათი, მაგრამ საშიში დაავადებაა. ამ დროს ბაქტერიები ან სოკოები სისხლის უჯრედებთან ერთად ენდოკარდიუმზე გროვდება. მიკროორგანიზმები ყველაზე ხშირად გულის სარქველებზე სახლდებიან, იშვიათად – გულის საკნებში. თუ ამ გროვების ნაწილი მოწყდა და სისხლს გაჰყვა (ემბოლია), შესაძლოა, სისხლის მიმოქცევა შეაფერხოს ან ინფექცია გაავრცელოს.
მიოკარდიტი გულის კუნთის, მიოკარდიუმის, განსაზღვრული უბნის მწვავე ან ქრონიკული დაზიანებაა. წესისამებრ, ანთებითი. დაზიანებით გამოწვეული ცვლილება გულის შეკუმშვას და სისხლის გადატუმბვას ართულებს და საბოლოოდ გულის უკმარისობას იწვევს.
პერიკარდიტი პერიკარდიუმის – გულის პერანგის – ანთებაა. პერიკარდიუმი ორი თხელი შრისგან შედგება, რომელთა შორის სითხეა მოქცეული. ეს სითხე ამცირებს ხახუნს. პერიკარდიუმი გულს თავის ადგილას აკავებს და ინფექციისგან იცავს.
ხანგრძლივობის მიხედვით განასხვავებენ პერიკარდიტის მწვავე, ქვემწვავე, ქრონიკულ და შებრუნებით ფორმებს.
გულის ანთება შეიძლება გამოიწვიოს ინფექციამ, წამალმა, ავტოიმუნურმა დაავადებამ, გარემო ფაქტორებმა და სხვა.
ინფექციები
მიოკარდიტისა და პერიკარდიტის ყველაზე გავრცელებული მიზეზი ვირუსული ინფექციაა. გამომწვევი შეიძლება იყოს ადენოვირუსი, კოქსაკის ვირუსი, ჰერპესვირუსი, გრიპის ვირუსი, პარვოვირუსი B19, SARS-COV-2 (ვირუსი, რომელიც COVID-19-ს იწვევს). ხანგრძლივი ვირუსულ ინფექციას შეუძლია, შეცვალოს გულის კუნთის სტრუქტურა და ფუნქცია, რის შედეგადაც შესაძლოა დილატაციური კარდიომიოპათია (გულის გაგანიერება) ჩამოყალიბდეს.
ენდოკარდიტს ყველაზე ხშირად ბაქტერიული ინფექცია იწვევს. განვითარებული ქვეყნების უმრავლესობაში ყველაზე გავრცელებული გამომწვევია ოქროსფერი სტაფილოკოკი, რომელიც ინვაზიური სამედიცინო პროცედურების ან ნარკოტიკების ინტრავენური შეყვანის დროს ხვდება სისხლში. ნაკლებად განვითარებულ ქვეყნებში ენდოკარდიტს სტრეპტოკოკული ინფექციაც იწვევს.
რაც შეეხება ბაქტერიულ პერიკარდიტს, განვითარებულ ქვეყნებში ის ნაკლებადაა გავრცელებული, ხოლო განვითარებად ქვეყნებში პერიკარდიტის ათიდან შვიდ შემთხვევაში ტუბერკულოზის მიკობაქტერიას მიუძღვის ბრალი.
სოკო იშვიათად იწვევს მიოკარდიტსა და პერიკარდიტს. სოკოვანი ინფექციის შედეგი უმეტესად ენდოკარდიტია, მთავარი გამომწვევები კი კანდიდა და ასპერგილუსი არიან. სოკოვანი ინფექცია უმთავრესად იმუნოსუპრესირებულ პაციენტებთან გვხვდება, მათ შორის – აივინფიცირებულებთან.
ლათინურ ამერიკაში აღირიცხება მიოკარდიტის შემთხვევები, რომლებშიც ბრალი მიუძღვის ჩაგას დაავადების გამომწვევ პარაზიტს. ამ დაავადების გამო ავადმყოფს შესაძლოა კარდიოსტიმულატორიც კი დასჭირდეს.
სხვა მიზეზები
გულის ნებისმიერ შრეში ანთებითი პროცესი შეიძლება გამოიწვიოს ისეთმა ავტოიმუნურმა დაავადებებმა, როგორიცაა რევმატოიდული ართრიტი და წითელი მგლურა. მიოკარდიტს, პერიკარდიტს ან ერთდროულად ორივეს შესაძლოა საფუძვლად დაედოს მედიკამენტური მკურნალობის გვერდითი ეფექტებიც. ასეთი წამლების რიცხვს მიეკუთვნება ანტიბიოტიკები (მაგალითად, პენიცილინი), ანტიდეპრესანტები (მაგალითად, ტრიციკლური), ბენზოდიაზეპინები (მაგალითად, დიაზეპამი), შარდმდენები (მაგალითად, ფუროსემიდი), გულის სამკურნალო ზოგიერთი წამალი, ფსიქიატრიული პრეპარატები და სხვა.
მიოკარდიტის მიზეზად შესაძლოა იქცეს გარემო ფაქტორებიც: მძიმე მეტალები (სპილენძი, ტყვია), გამოსხივება.
რისკფაქტორები
ზოგიერთ ადამიანს გულის ანთების უფრო დიდი ალბათობა აქვს. რისკის ფაქტორებს მიეკუთვნება:
* ასაკი – სხვადასხვა ასაკობრივ ჯგუფში გულის სხვადასხვა ტიპის ანთება ჭარბობს. მაგალითად, მიოკარდიტი და პერიკარდიტი უმთავრესად ახალგაზრდებთან აღირიცხება, პერიკარდიტი – საშუალო ასაკის პირებთან, ხოლო ხანდაზმულებს უფრო მეტად ბაქტერიული ენდოკარდიტი და გულის სარქველთა ინფიცირება ემუქრებათ.
* სქესი – გულის ანთება მამაკაცებთან უფრო ხშირად გვხვდება, ვიდრე ქალებთან, გარდა იმ შემთხვევებისა, როდესაც ანთება გამოწვეულია ავტოიმუნური დაავადებით, მაგალითად, წითელი მგლურათი ან რევმატოიდული ართრიტით, რომლებითაც უფრო მეტად ქალები ავადმყოფობენ. მთლიანობაში, ენდოკარდიტი და პერიკარდიტი მამაკაცებს ქალებზე ორჯერ ხშირად უდასტურდებათ.
* გენეტიკა – ნაწილობრივ გენებსაც ეკისრება პასუხისმგებლობა იმაზე, როგორ რეაგირებს ორგანიზმი ინფექციასა და ანთებაზე და განვითარდება თუ არა ამის შედეგად მიოკარდიტი ან პერიკარდიტი. გულის თანდაყოლილი მანკით დაავადებულებს ინფექციური ენდოკარდიტის რისკი უფრო მაღალი აქვთ. მიოკარდიტისა და პერიკარდიტის რისკს ზრდის გენეტიკურად განპირობებული ხმელთაშუა ზღვის ცხელება (პერიოდული დაავადება) და სიმსივნური ნეკროზის ფაქტორის რეცეპტორებთან ასოცირებული პერიოდული სინდრომი (თღAPშ).
* ცხოვრების წესი – ენდოკარდიტისა და მიოკარდიტის რისკი იმატებს ალკოჰოლის ჭარბი მოხმარების, ნარკოტიკების მოხმარების, პირის ღრუს ცუდი ჯანმრთელობის ფონზე.
* ზოგიერთი სამედიცინო მდგომარეობა – ფილტვის კიბოს, ძუძუს კიბოს, ლიმფომის სამკურნალოდ გამოყენებულმა მედიკამენტებმა შესაძლოა მიოკარდიტი ან პერიკარდიტი გამოიწვიოს. რისკს ზრდის დიაბეტი, რომლის დროსაც დიდია ინფექციის ალბათობა, კვების დარღვევა, მაგალითად, ანორექსია, თირკმლის უკმარისობა (სისხლში ნარჩენი პროდუქტების დაგროვების გამო), აივ`შიდსი, კანის დამწვრობა ან განმეორებითი ინფექცია, გულმკერდის ან საყლაპავის ტრავმა ან სხვაგვარი დაზიანება.
* სამედიცინო პროცედურები – ინტრავენური კათეტერიზაცია, გულში იმპლანტის (ხელოვნური სარქვლის, კარდიოსტიმულატორის, იმპლანტირებადი დეფიბრილატორის) ჩანერგვა, ჰემოდიალიზი, სისხლძარღვების ბალონირება და სტენტირება, სხივური თერაპია და სხვა.
სიმპტომები
გულის ანთების სიმპტომები და გართულებები იმაზეა დამოკიდებული, გულის რომელი გარსია ანთებადი, თუმცა ისინი განსხვავებულია ერთი და იმავე დიაგნოზის მქონე პაციენტებშიც. ანთების ნიშნები შესაძლოა განვითარდეს მოულოდნელად ან თანდათანობით, გამოვლინდეს მწვავე სიმპტომებით ან თითქმის უსიმპტომოდ. მკურნალობის გარეშე ანთებამ შესაძლოა გამოიწვიოს მძიმე არითმია, თრომბების წარმოქმნა, გულის უკმარისობა.
გულის ვირუსულ ანთებას შესაძლოა რამდენიმე კვირით უსწრებდეს წინ ხველა, გამონაყარი, კუჭ-ნაწლავის ფუნქციის მოშლა.
ენდოკარდიტს ახასიათებს:
* სიცხე და შემცივნება;
* შუილის აღმოცენება ან დამძიმება;
* სისხლი შარდში;
* ელენთის გადიდება;
* მუცლის ტკივილი;
* მკერდის ტკივილი;
* ხველა სისხლის ამოხველებით ან უამისოდ;
* უმადობა და წონის დაკლება;
* კუნთების, სახსრებისა და ზურგის ტკივილი;
* ღამის ოფლიანობა;
* ტკივილი ინფიცირებული აპარატის მიდამოში (მისი არსებობისას);
* ჰაერის უკმარისობა;
* მტკივნეული წითელი ან იისფერი გამონაყარი კანზე, უმტკივნეულო ბრტყელი წითელი ლაქები ხელისგულებსა და ფეხისგულებზე, სისხლძარღვების დაზიანების გამო გაჩენილი პატარა მოწითალო ლაქები.
მიოკარდიტის ნიშნებია:
* ტკივილი და დისკომფორტი გულმკერდის არეში;
* გულის ფეთქვა;
* გონების დაკარგვა;
* ჰაერის უკმარისობა, ქოშინი;
* დაღლილობა;
* მუცლის ტკივილი;
* ვარჯიშის შეუძლებლობა;
* ცხელება;
* უმადობა;
* ტერფების ან მთელი ფეხების შეშუპება;
* სისუსტე.
პერიკარდიტისთვის დამახასიათებელია:
* გულმკერდის მწვავე ტკივილი, რომელიც მძიმდება სუნთქვის დროს, მცირდება წამოჯდომისას და წინ დახრისას;
* სწრაფი გულისცემა;
* ცხელება;
* ჰაერის უკმარისობა.
გართულებები
ენდოკარდიტის გართულებათაგან სიცოცხლისთვის განსაკუთრებით სახიფათოა ემბოლია. ემბოლი სარქველებზე არსებულ მიკრობების გროვას სწყდება, სისხლის ნაკადს მიჰყვება, აფერხებს მის დინებას და ავრცელებს ინფექციას. ტვინში შესაძლოა გამოიწვიოს ინსულტი, მენინგიტი, ტვინის აბსცესი, ფილტვში – ინფარქტი ან აბსცესი, სისხლის მიწოდება შეუწყვიტოს თირკმელს, ელენთას...
ენდოკარდიტის სხვა გართულებებია არითმია, გულის გამტარობის დარღვევა, გულის უკმარისობა, სეფსისი...
მიოკარდიტის გართულებებიდან აღსანიშნავია არითმია და გულის გამტარობის დარღვევა, კარდიომიოპათია, გულის უკმარისობა, კარდიოგენული შოკი, ფილტვებში ან პლევრაში სითხის დაგროვება, გულის წასვლა.
პერიკარდიტის გართულებაა სითხის დაგროვება პერიკარდიუმის ღრუში, გულის ტამპონადა (ამ დროს პერიკარდიუმში ჭარბად დაგროვილი სითხე ხელს უშლის გულის სისხლით ავსებას, რაც იწვევს არტერიული წნევის მკვეთრ ვარდნას და ამცირებს სისხლის მიმოქცევას).
კონსტრიქციული პერიკარდიტის შემთხვევაში პერიკარდიუმში წარმოიქმნება ნაწიბურის მსგავსი ქსოვილი, პერიკარდიუმი ხისტი ხდება და ნორმალურად ვეღარ მოძრაობს. გულის სისხლით ავსებას ესეც აფერხებს.
დიაგნოზი
ექიმი გამოიკითხავს პაციენტის სამედიცინო ისტორიას, სიმპტომებს, რისკფაქტორებს, შეამოწმებს, ხომ არ არის შეშუპებული ფეხები, დაათვალიერებს კანს, გაზომავს ტემპერატურას, გასინჯავს მუცელს (ელენთის ზომის შესაფასებლად), მოუსმენს გულს, ფილტვებს. შესაძლოა, აპარატული გამოკვლევაც დანიშნოს. ექოკარდიოგრაფიით შესაძლებელია გულის სარქვლის დაზიანების, გულის სტრუქტურული და ფუნქციური ცვლილებების, პერიკარდიუმის გასქელების აღმოჩენა, ელექტროკარდიოგრაფიით (ეკგ) – გულის ელექტრული აქტივობის შეფასება, გულის მაგნიტურ-რეზონანსული გამოსახვით (MღI) – მიოკარდიუმისა და პერიკარდიუმის ანთების ან შეშუპების დანახვა, ინსულტის სურათის დანახვა... საჭიროებისამებრ ტარდება ისეთი გამოკვლევებიც, როგორიცაა გულის კომპიუტერული ტომოგრაფია, ენდომიოკარდიუმის ბიოფსია (EMB), პერიკარდიოცენტეზი (პერიკარდიუმიდან ჭარბი სითხის გამოღება), პოზიტრონულ-ემისიური ტომოგრაფია და სხვა.
ანთების მიზეზის დასადგენად იშველიებენ სისხლის საერთო ანალიზს, სისხლის დათესვას მიკრობებზე, გულის დაზიანების მარკერების (ტროპონინები), ჩ რეაქტიული ცილის, ერითროციტების დალექვის სიჩქარის განსაზღვრას, ტესტირებას სპეციფიკურ ორგანიზმებზე, მაგალითად, ლაიმის დაავადების, ტუბერკულოზის, აივ ინფექციის, ჩ ჰეპატიტის გამომწვევებზე. ზოგჯერ ტარდება დამატებითი გამოკვლევებიც: ავტოიმუნური დაავადების მარკერების განსაზღვრა, გულის შეტევის მსგავსი სიმპტომების არსებობისას – კორონარული ანგიოგრაფია.
მკურნალობა
მკურნალობენ მედიკამენტებით, ზოგჯერ – ქირურგიულადაც. მიოკარდიტისა და პერიკარდიტის მსუბუქმა შემთხვევებმა შესაძლოა მკურნალობის გარეშეც გაიაროს.
ბაქტერიული ენდოკარდიტის დროს ინიშნება ანტიბიოტიკები, სოკოვანი ენდოკარდიტის დროს – სოკოს საწინააღმდეგო საშუალებები, რომლებიც ზოგჯერ მთელი სიცოცხლე უნდა სვას პაციენტმა, ენდოკარდიტის ზოგიერთ შემთხვევაში – სისხლის გამათხელებელი პრეპარატები.
მიოკარდიტის დროს გამოწერენ კორტიკოსტეროიდებს იმუნური სისტემის აქტივობის შესამცირებლად. კორტიკოსტეროიდები ინიშნება სისტემური წითელი მგლურას დროსაც. გულის უკმარისობის სიმპტომების შესამცირებლად იყენებენ ბეტა ბლოკატორებს და ანგიოტენზინის გარდამქმნელი ფერმენტის (აგფ) ინჰიბიტორებს, იმუნოგლობულინს, რომლითაც კონტროლდება ორგანიზმის იმუნური პასუხი და ანთებითი რეაქცია.
პერიკარდიტს მკურნალობენ ანთების საწინააღმდეგო პრეპარატებით: კოლხიცინით, ასპირინით, იბუპროფენით, ინდომეტაცინით ან, თუ პაციენტს მათი მიღება არ შეუძლია, კორტიკოსტეროიდებით. ავტოიმუნური დარღვევების დროს შეიძლება იმუნოგლობულინის გადასხმაც.
ზოგიერთ შემთხვევაში საჭიროა ოპერაცია, ინფიცირებული ქსოვილების მოცილება, დაზიანებული სარქვლის აღდგენა ან შეცვლა, პერიკარდიოცენტეზი – პერიკარდიუმიდან ჭარბი სითხის გამოღება.
ცხოვრება ანთებით
დიაგნოზის დასმის შემდეგ პაციენტი გულდასმით უნდა მიჰყვეს დანიშნულ მკურნალობას, რეგულარულად ჩაიტაროს საჭირო გამოკვლევები, იაროს სტომატოლოგთან.
თუ არსებულ სიმპტომებს ახალი დაემატა, აუცილებლად უნდა დაუკავშირდეს ექიმს.
გულის ანთება შესაძლოა განმეორდეს, განსაკუთრებით – ენდოკარდიტი. მისი გამეორების რისკი მთელი სიცოცხლე რჩება. პერიკარდიტის მოვლენები ხშირად მეორდება მკურნალობიდან პირველი 18 თვის განმავლობაში, მიოკარდიტისა – მომდევნო წლებში.
გართულებების თავიდან ასაცილებლად დანიშნულება ზედმიწევნით უნდა შესრულდეს. ექიმის რეკომენდაციისამებრ, პაციენტი უნდა ეცადოს ანთების მიზეზებისა და რისკფაქტორების თავიდან აცილებას.
პრევენცია
ენდოკარდიტის რისკის შესამცირებლად რისკის მქონე პირებმა უნდა შეწყვიტონ ინტრავენური ნარკოტიკების გამოყენება, დაიცვან კანის ჰიგიენა, დაუყოვნებლივ დაიმუშაონ ჭრილობები (ნაკაწრებიც კი), მოუარონ პირის ღრუს, რეგულარულად იარონ სტომატოლოგთან, ექიმის მითითებისამებრ, მიიღონ ანტიბიოტიკები ზოგიერთი სამედიცინო პროცედურის ჩატარებამდე.
მიოკარდიტისა და პერიკარდიტის მიზეზების თავიდან აცილება რთულია, ზოგჯერ – შეუძლებელიც კი. მიოკარდიტის რისკი შესაძლოა შეამციროს აივ ინფექციის რისკფაქტორების კონტროლმა, ამფეტამინებსა და კოკაინზე უარის თქმამ.
კარდიომიოპათია – გადიდებული გული
კარდიომიოპათია გულის კუნთის დაავადებაა. ამ დროს გულის კუნთი დიდდება, სქელდება ან ხისტდება, იშვიათად კი მას ნაწიბუროვანი ქსოვილი ენაცვლება. რაც უფრო მძიმდება დაავადება, მით უფრო სუსტდება გული, უჭირს სისხლის გადატუმბვა და შეკუმშვა-მოდუნების ნორმალური რიტმის შენარჩუნება, ვითარდება გულის უკმარისობა, არითმია, ზიანდება გულის სარქველები.
კარდიომიოპათიით დაავადებულ ზოგ ადამიანს არაფერი აწუხებს და არც მკურნალობა სჭირდება, ზოგს კი მდგომარეობა სწრაფად უმძიმდება და სერიოზულ გართულებამდეც მიდის საქმე.
არსებობს კარდიომიოპათიის რამდენიმე ტიპი:
* ჰიპერტროფიული კარდიომიოპათიის დროს აშკარა მიზეზის გარეშე ფართოვდება და სქელდება გულის პარკუჭები, მათ შორის არსებული ძგიდე, ვიწროვდება პარკუჭების სანათური, რთულდება სისხლის გადატუმბვა. ამ ტიპის კარდიომიოპათია საკმაოდ გავრცელებულია (ხუთასიდან ერთ ადამიანს ემართება), თანაც ნებისმიერ ასაკში შეიძლება იჩინოს თავი. ეს დაავადება უმთავრესად გენეტიკური ცვლილებებით არის გამოწვეული, თუმცა შესაძლოა მაღალი არტერიული წნევის, დაბერების, დიაბეტის, ფარისებრი ჯირკვლის დაავადების შედეგადაც განვითარდეს. ზოგჯერ მისი მიზეზი უცნობია.
* დილატაციური კარდიომიოპათია პარკუჭების გაგანიერებას და გულის კუნთის დასუსტებას იწვევს. პროცესი მარცხენა პარკუჭიდან იწყება და თანდათან მარჯვენასაც ითრევს. დასუსტებული პარკუჭები სისხლს ეფექტურად ვეღარ გადატუმბავს, რის გამოც გულის კუნთს უფრო მეტი დატვირთვა ადგება. დაავადება იწვევს გულის უკმარისობას, სარქველთა დაზიანებას, არითმიას, გულში თრომბების წარმოქმნას. დაავადებულთა მესამედს ეს პრობლემა მშობლებისგან მემკვიდრეობით აქვს მიღებული. დანარჩენ შემთხვევებში ბრალი მიუძღვის ალკოჰოლს, შხამებს, მძიმე მეტალებს, ორსულობის ბოლო თვეების გართულებებს, გულის იშემიურ დაავადებას, ინფარქტს, მაღალ წნევას, დიაბეტს, ფარისებრი ჯირკვლის დაავადებებს, ვირუსულ ჰეპატიტს, აივ ინფექციას, ნარკოტიკულ ნივთიერებებს (კოკაინს, ამფეტამინს), კიბოს სამკურნალო ზოგიერთ მედიკამენტს, ვირუსულ ინფექციებს, რომლებიც გულის კუნთის ანთებას იწვევს.
* რესტრიქციული კარდიომიოპათის დროს პარკუჭები უხეში, ხისტი ხდება, თუმცა მათი კედლები არ სქელდება. პარკუჭები ნორმალურად ვეღარ დუნდება და, შესაბამისად, სათანადოდ ვეღარ ივსება სისხლით. გულის კუნთი უფრო და უფრო სუსტდება, რამაც შესაძლოა გულის უკმარისობამდე და სარქველების ფუნქციის მოშლამდე მიგვიყვანოს. ამ ტიპის კარდიომიოპათიას იწვევს ამილოიდოზი – დაავადება, რომლის დროსაც ორგანოებში პათოლოგიური ცილები გროვდება, შემაერთებელი ქსოვილის დაავადებები, ჰემოქრომატოზი – დაავადება, რომლის დროსაც ორგანიზმში ჭარბად გროვდება რკინა, სარკოიდოზი, რომელიც ორგანოებში პატარა კვანძების წარმოქმნას იწვევს, სხივური თერაპია, ქიმიოთერაპია.
* არითმოგენული მარჯვენა პარკუჭის დისპლაზია იშვიათი თანდაყოლილი კარდიომიოპათიაა, რომელიც ვითარდება, როდესაც მარჯვენა პარკუჭში კუნთოვან ქსოვილს ცხიმოვანი ან ბოჭკოვანი ქსოვილი ჩაენაცვლება. ამან შესაძლოა დაარღვიოს გულის ელექტრული იმპულსების წარმოქმნა და გავრცელება და არითმია გამოიწვიოს. ეს დაავადება მოზარდებსა და ახალგაზრდებს ემართებათ და ახალგაზრდა სპორტსმენებთან ხშირად გულის უეცარი გაჩერების მიზეზად იქცევა.
* არაკლასიფიცირებული კარდიომიოპათია დაავადების რამდენიმე ქვეტიპს აერთიანებს. ერთი მათგანია მარცხენა პარკუჭის არაკომპაქტური კარდიომიოპათია. მისი მიზეზია მარცხენა პარკუჭში თანდაყოლილი შემაერთებელქსოვილოვანი არხების (ტრაბეკულების) არსებობა, რომელთა გამოც კუნთი ღრუბლოვან კონსისტენციას იძენს. ამავე ტიპს მიეკუთვნება ტაკოცუბოს კარდიომიოპათია, იგივე გატეხილი გულის სინდრომი, როდესაც გულის კუნთის უკმარისობას სტრესი იწვევს. ეს მდგომარეობა იშვიათია და უმეტესად ქალებთან გვხვდება მენოპაუზის შემდგომ.
სიმპტომები
თუ კარდიომიოპათიით დაავადებული ზოგიერთი ადამიანი არაფერს უჩივის, ზოგს მხოლოდ საწყის ეტაპზე არ აქვს სიმპტომები, კარდიომიოპათიის დამძიმებისა და გულის დასუსტების კვალდაკვალ კი თავს იჩენს გულის უკმარისობის ნიშნები:
* ქოშინი, განსაკუთრებით – ფიზიკური დატვირთვისას;
* დაღლილობა და გამოფიტულობა;
* კოჭების, ტერფების ან მთელი ფეხების, მუცლისა და კისრის ვენების შეშუპება.
ჩამოთვლილ სიმპტომებს ზოგჯერ სხვებიც ერთვის: თავბრუხვევა, გონების დაკარგვა ფიზიკური დატვირთვის დროს, არითმია (არარეგულარული გულისცემა), გულმკერდის ტკივილი, განსაკუთრებით – ფიზიკური დატვირთვის ან მაძღრისად ჭამის შემდეგ, გულის შუილი – გულისცემის თანმხლები უჩვეულო ხმები.
დიაგნოსტიკა
გასინჯვის შემდეგ ექიმმა შესაძლოა დანიშნოს სისხლის ანალიზი, გულმკერდის რენტგენი გულის ზომების თუ ფილტვებში სითხის არსებობა-არარსებობის დასადგენად, ელექტროკარდიოგრაფია გულის რიტმის და სხვა მონაცემების შესამოწმებლად, ჰოლტერის მონიტორინგი (გულის ელექტრული აქტივობის მონიტორინგი 24 ან 48 საათის განმავლობაში), ექოკარდიოგრაფია გულის ფუნქციისა და ზომების შესაფასებლად, კორონარული ანგიოგრაფია, მიოკარდიუმის ბიოფსია და სხვა.
კარდიომიოპათიის ზოგიერთი ტიპი ოჯახური ხასიათისაა, ამიტომ ზოგჯერ გენეტიკურ ტესტირებასაც მიმართავენ. ამ უკანასკნელს განსაკუთრებული მნიშვნელობა აქვს იმ შემთხვევებში, როდესაც კარდიომიოპათია ჯერ არ გამოვლენილა და შესაძლებელია მისი პრევენცია.
მკურნალობა
თუ კარდიომიოპათია სიმპტომურად არ არის გამოხატული, შესაძლოა, ადამიანს მკურნალობა არც კი დასჭირდეს. ზოგჯერ თავისთავად გაივლის უეცრად განვითარებული დილატაციური კარდიომიოპათიაც. დანარჩენ შემთხვევებში კი მკურნალობა აუცილებელია.
მკურნალობის მეთოდები დამოკიდებულია კარდიომიოპათიის ტიპზე, სიმპტომების სიმძიმეზე, გართულებათა არსებობა-არარსებობაზე, პაციენტის ასაკსა და ზოგად ჯანმრთელობაზე.
კარდიომიოპათიის მკურნალობის ძირითადი მიზანია: სიმპტომების შემსუბუქება, რაც პაციენტს ნორმალური ცხოვრების საშუალებას მისცემს, დაავადების ხელშემწყობი ფაქტორების მართვა, გართულებისა და გულის უეცარი გაჩერების რისკის მინიმუმამადე დაყვანა, დაავადების პროგრესირებისთვის ხელის შეშლა.
სამკურნალო ღონისძიებათა კომპლექსი მოიცავს:
* ცხოვრების წესის შეცვლას – ჯანსაღ კვებას, ჯანსაღი წონის მიღწევასა და შენარჩუნებას, სტრესის მართვას, ფიზიკურ აქტიურობას, თამბაქოს წევაზე უარის თქმას;
* წამლების მიღებას;
* არაქირურგიულ პროცედურებს, მაგალითად, ძგიდის ალკოჰოლურ აბლაციას. ამ დროს ექიმს კუნთის გასქელებული ადგილის მკვებავ არტერიაში ეთანოლი შეჰყავს. ალკოჰოლი უჯრედების ნაწილს კლავს და გასქელებული ქსოვილი თხელდება;
* ქირურგიულ ჩარევას და იმპლანტირებადი მოწყობილობების ჩანერგვას.
კარდიომიოპათიის სამკურნალოდ არაერთ მედიკამენტს იყენებენ. ექიმმა შესაძლოა გამოწეროს წამლები ელექტროლიტების დასაბალანსებლად (ალდოსტერონის ბლოკატორები), გულის რიტმის მოსაწესრიგებლად, წნევის შესამცირებლად (აგფ ინჰიბიტორები, ანგიოტენზინ-II რეცეპტორების ბლოკატორები, ბეტა ბლოკატორები და კალციუმის არხების ბლოკატორები), სისხლის გასათხელებლად (თრომბების პრევენციისთვის), ანთების შესამცირებლად (კორტიკოსტეროიდები), სხეულიდან ნატრიუმისა და ჭარბი სითხის გამოსადევნად (შარდმდენები), გულისცემის შესანელებლად (ბეტა ბლოკატორები, კალციუმის არხების ბლოკატორები, დიგოქსინი). საჭიროა ამ წამლების რეგულარული მიღება და ექიმის დანიშნულების ზედმიწევნით შესრულება.
მძიმე ჰიპერტროფიული კარდიომიოპათიის დროს ახალგაზრდა პაციენტებს, რომელთა მდგომარეობა მედიკამენტურ მკურნალობას არ ემორჩილება, შესაძლოა ჩაუტარდეთ ოპერაცია ღია გულზე – ამოიკვეთოს გასქელებული ძგიდის ქსოვილის ნაწილი.
ქირურგიული ჩარევის კიდევ ერთი სახეა სხეულში სათანადო მოწყობილობის ჩანერგვა. ეს შეიძლება იყოს:
• გულის სინქრონიზაციის აღმდგენი მოწყობილობა, რომელიც მარცხენა და მარჯვენა პარკუჭების მუშაობის სინქრონულობას უზრუნველყოფს;
* კარდიოსტიმულატორი – ის ინერგება გულმკერდის ან მუცლის კანქვეშ და უზრუნველყოფს გულის ნორმალური რიტმით შეკუმშვას;
* დეფიბრილატორი – ინერგება გულმკერდში ან მუცელში, მავთულებით უკავშირდება გულს და თუ გულის რიტმის საშიში ცვლილება აღნუსხა, ნორმალური გულისცემის აღსადგენად ელექტროშოკს იწვევს;
* მარცხენა პარკუჭის დამხმარე მოწყობილობა (LVAD), რომელიც პარკუჭს შეკუმშვაში ეხმარება
გულის უკმარისობის უკანასკნელ სტადიაზე, როცა მდგომარეობა სხვა მეთოდებით მკურნალობას აღარ ემორჩილება, ერთადერთი გამოსავალი გულის გადანერგვაა. ავადმყოფ გულს ცვლიან გარდაცვლილი დონორის ჯანმრთელი გულით.
პრევენცია
მემკვიდრეობით მიღებული კარდიომიოპათიის თავიდან აცილება შეუძლებელია, მაგრამ შესაძლებელია იმ დაავადებების ან მდგომარეობების რისკის შემცირება, რომლებსაც კარდიომიოპათიის გამოწვევა ან გართულება შეუძლია, მათ შორის – გულის იშემიური დაავადებისა, მაღალი არტერიული წნევისა, ინფარქტისა. აუცილებელია თამბაქოზე, ალკოჰოლსა და ნარკოტიკებზე უარის თქმა, საკმარისი ძილი და დასვენება, სათანადო კვება, ფიზიკური აქტიურობა, სტრესის მართვა.
მარი აშუღაშვილი