თანამოსახლე ბაქტერიები
Share:
დაბადებისას საჭმლის მომნელებელი ტრაქტი სტერილურად სუფთაა, მასში მიკრობის ნასახიც არ არის, მაგრამ საკმარისია, ბავშვმა პირველად გაუსინჯოს გემო საკვებს, რომ უმალვე ბაქტერიებით ამოივსება. ნაწლავის ბინადართა შემადგენლობა იმაზეა დამოკიდებული, რა ტიპის საკვებს მიირთმევს ჩვილი. ბუნებრივ კვებაზე მყოფი პატარების ნაწლავური ფლორის 90%-ს ბიფიდობაქტერიები შეადგენს. შედარებით ნაკლებია ენტერობაქტერია და ენტეროკოკი და სულ ცოტა, თითქმის უმნიშვნელო რაოდენობით – ბაქტეროიდები, ლაქტობაცილები, კლოსტრიდია. აი, “ხელოვნური” ბავშვების ნაწლავებში კი ბიფიდობაქტერია ცოტაა, თუმცა რძის თანამედროვე ანალოგები საკმაოდ არის გამდიდრებული ამ მიკრობებით. ეს იმიტომ, რომ ბიფიდობაქტერიების კოლონია ბავშვის ჯანმრთელობისთვის მეტად მნიშვნელოვანია. სწორედ ისინი იცავენ ნაწლავებს მავნე, პათოგენური მიკროორგანიზმებისგან.
ზრდასრული ადამიანის საჭმლის მომნელებელი ტრაქტი ბაქტერიებით არის სავსე. ამ ბაქტერიების უმრავლესობა სასარგებლოა – მათი დახმარებით ორგანიზმი საკვებს ინელებს. საჭმლის მომნელებელი ტრაქტის დასაწყისში, სახელდობრ, პირის ღრუსა და საყლაპავ მილში, მხოლოდ ის ბაქტერიები ბინადრობენ, რომლებიც საკვებს მოჰყვებიან. მიკროორგანიზმების სიმრავლით არც კუჭი გამოირჩევა – მრავალი მათგანი ვერ უძლებს კუჭის წვენის აგრესიას და კვდება. თუმცა არის შტამი, რომელიც არ ეპუება მჟავა გარემოს. ეს ჰელიკობაქტერიაა, რომელიც, აშშ-ში ჩატარებული კვლევების თანახმად, ამერიკის მოსახლეობის ნახევარს უდასტურდება. ეს სწორედ ის ბაქტერიაა, რომელიც კუჭის წყლულს იწვევს და რომლის წყალობითაც ბარი მარშალი, ავსტრალიელი მეცნიერი, ნობელის პრემიის ლაურეატი გახდა – პირველმა სწორედ მან დაადგინა კავშირი ჰელიკობაქტერიასა და წყლულოვან დაავადებას შორის.
თუ კუჭიდან წვრილი ნაწლავისკენ გადავინაცვლებთ, აღმოვაჩენთ, რომ მისი სანათური გრამდადებითი ფლორითაა ამოვსებული. აქ ყველაზე მრავლად არიან ლაქტობაცილები და ენტეროკოკები. ნაწლავის ყველაზე მჭიდროდ დასახლებული ნაწილი მისი დისტალური ბოლოა, რომელიც მსხვილ ნაწლავს უერთდება. აქ მრავალი სახეობის ბაქტერია სახლობს. მსხვილი ნაწლავი კი ანაერობული ფლორით არის მდიდარი.
ამრიგად, ბაქტერიები საჭმლის მომნელებელი ტრაქტის სხვადასხვა უბანზე სხვადასხვანაირად არიან განაწილებულნი, თუმცა ერთ უბანშიც, ნაწლავის სხვადასხვა ქსოვილოვან შრეზე, შესაძლოა სხვადასხვა ტიპის ბაქტერიები აღმოვაჩინოთ.
დასასრულ, მოდი, გავარკვიოთ, რას უნდა ვუმადლოდეთ სასარგებლო ბაქტერიებს, რომლებიც, გვინდა თუ არა, მაინც სახლობენ ჩვენს ორგანიზმში.
ბაქტერიები ვიტამინებს გამოიმუშავებენ, რაც, თავისთავად, ძალზე სასარგებლოა. მათი მეორე, არანაკლებ მნიშვნელოვანი მისიაა მავნე ბაქტერიებისგან ორგანიზმის დაცვა.
იოლი მისახვედრია, რომ თუ სასარგებლო ბაქტერიების ბალანსი დაირღვა, ორგანიზმში შესაძლოა პათოლოგიური ძვრები მოხდეს. ბალანსის აღდგენა კი ადვილი საქმე როდია. იმისთვის, რომ ბაქტერიული ფლორა მწყობრში ჩადგეს, ხანგრძლივი მკურნალობაა საჭირო. საქმეს ხშირად ისიც ართულებს, რომ მკურნალობასთან ერთად აუცილებელია დიეტის დაცვა.
ნაწლავის სანათურში ბაქტერიებთან ერთად თავმოყრილია სხვა, არანაკლებ მნიშვნელოვანი წარმონაქმნებიც, რომელთა გარეშე საკვების მონელება სრულყოფილი ვერ იქნებოდა. ესენია ფერმენტები, რომლებიც ნაწლავის შრეში, პანკრეასში, ნაღვლის ბუშტში გამომუშავდება და საკვები ნივთიერებების ფერმენტაციაში (მონელებაში) მონაწილეობს. მაგალითად, ფერმენტ ლაქტაზის დახმარებით ვირგებთ რძესა და რძის ნაწარმს. აქვეა ფერმენტი, რომელიც ფრუქტოზის დაშლაში გვეხმარება. არსებობს დაავადება, რომელიც ხორბლის ცილის, გლუტეინის, ათვისებას აფერხებს, რაც, თავის მხრივ, ხშირად ლაქტოზის აუტანლობის მიზეზად იქცევა.
სწორედ ბაქტერიებისა და ფერმენტების შეთანხმებული მოქმედებით მიმდინარეობს ნაწლავებში საჭმლის მონელება. სულ პატარა მიზეზია საჭირო, რომ “სისტემა” აირიოს და საჭმლის მონელება დაირღვეს...
ჩვენ და მიკრობები
ადამიანის განვითარებაში მიკროორგანიზმების როლი უძველესი დროიდანვე იყო განსაზღვრული. ადამიანის ნორმალურ ფლორას განუწყვეტლივ შეისწავლიდნენ, ბოლო ხანს კი მისდამი ინტერესი კიდევ უფრო გაიზარდა. ამ თემაზე ათიათასობით ნაშრომი იბეჭდება, კვლევები ტარდება. როგორც თსსუ ინფექციურ სნეულებათა დეპარტამენტის პროფესორი, მედიცინის მეცნიერებათა დოქტორი, სეფსისისა და ინფექციურ პათოლოგიათა კლინიკის დირექტორის მოადგილე, ექსპერტი მალვინა ჯავახაძე ამბობს, დღეს ადამიანი განიხილება ეკოსისტემად ანუ ინდივიდად, რომელიც უამრავ მიკროორგანიზმთან თანაცხოვრობს.
– ადამიანის ორგანიზმში მიკრობები დაბადებისთანავე სახლდებიან. ისინი პირველი ჩასუნთქვისთანავე იჭრებიან ახალშობილის სასუნთქ სისტემაში და სიცოცხლის ბოლომდე თანაარსებობენ მასპინძელ ორგანიზმთან. ეს თანაარსებობა აუცილებელია ადამიანისთვის. იმდენად აუცილებელი, რომ მისი სიცოცხლის ხანგრძლივობასაც კი განაპირობებს.
ადამიანის ეკოსისტემად განხილვა იმაზე მიანიშნებს, რომ ორგანიზმის სხვადასხვა ადგილას სხვადასხვა თანაფარდობით სახლობენ მიკროორგანიზმები და მათი განლაგება არა ქაოსური, არამედ გენეტიკურად კოდირებული, გადაწყვეტილი და განსაზღვრულია. მიკროორგანიზმები მუდმივად განახლდებიან, მაგრამ მათ შორის თანაფარდობა არ ირღვევა.
თანამედროვე კვლევებით დადგენილია, რომ ადამიანის მიკროფლორა სამ კილოგრამამდე იწონის ანუ, ფაქტობრივად, რამდენიმე ორგანოს წონა აქვს, ფუნქცია კი – ცალკეულ ორგანოებზე გაცილებით მეტი. ორგანიზმის ფუნქციონირება მისავე მიკროფლორაზეა დამოკიდებული. იგი 100 ტრილიონამდე სახეობის მიკროორგანიზმს მოიცავს და ადამიანის უჯრედების 90%-ს შეადგენს, ანუ სხეულში საკუთრივ ადამიანის უჯრედი მხოლოდ 10%-ია.
– რა არის მიკრობიოტა?
– ჩვენ თანამედროვე ტერმინოლოგიურ პრობლემას შევეხეთ. სამწუხაროდ, ხშირად ექიმებიც არასწორად მოიხსენიებენ მიკროფლორასთან დაკავშირებულ მდგომარეობებს. უამრავ კვლევაზე დაყრდნობით გადაწყდა, ამ ტერმინების უნიფიცირება მოხდეს.
დღეს ადამიანის სხეულის განსაზღვრული ნაწილის მიკროორგანიზმების ერთობლიობა მიკრობიოტად მოიხსენება, ანუ მართებული ტერმინებია ნაწლავების მიკრობიოტა, კანის მიკრობიოტა, სასუნთქი ორგანოების მიკრობიოტა, კუჭის მიკრობიოტა, ლორწოვანი გარსის მიკრობიოტა და სხვა, ხოლო ამ მიკრობიოტათა ერთობლიობა – მიკრობიომად (და არა მიკროფლორად). მიკრობიომა გულისხმობს ყველა პარაზიტს, ვირუსს, ბაქტერიას, რომელიც ადამიანთან თანაცხოვრობს. ყველა ადამიანის მიკრობიოტა მეტ-ნაკლებად ინდივიდუალურია, დამოკიდებულია ასაკზე, კვების ხასიათზე, წონაზე, გენეტიკურ განწყობაზე, საცხოვრებელ ადგილსა და სხვა ფაქტორებზე.
ყველა ამ ფაქტორის გათვალისწინებით ჩატარებულმა კვლევებმა ცხადყო, როგორ განსხვავდება განვითარებული ქვეყნის ბავშვის მიკრობიოტა განვითარებადი ქვეყნის ბავშვის მიკრობიოტისაგან.
მიკროორგანიზმებს შორის ნორმალურ ბალანსს ეწოდება ეუბიოზი (და არა ნორმოფლორა), ანუ მიკრობიოტაში მიკროორგანიზმები ეუბიოზის, ნორმალური ბალანსის მდგომარეობაში არიან. ზოგიერთი ჭარბობს, ზოგიერთი ნაკლებად არის წარმოდგენილი. ამ თანაფარდობის ანუ ბალანსის დარღვევას დისბიოზი ჰქვია.
– მაშასადამე, ცნება “დისბაქტერიოზი” შეცდომით არის გაგებული?
– დიახ, ასეა. წინათ ტერმინ “დისბაქტერიოზს” მიკროორგანიზმებს შორის თანაფარდობის დარღვევის აღსანიშნავად იყენებდნენ, ლოგიკურად და თანამედროვე მიდგომით კი ის დისბიოზის ერთ-ერთი სახეობაა, კერძოდ, ბაქტერიებს შორის ნორმალური ბალანსის დარღვევას გულისხმობს. ადამიანის ნორმალური მიკროფლორა კი მოიცავს როგორც ბაქტერიებს, ასევე უმარტივესებს, ვირუსებს და სხვა მიკროოგანიზმებს, აქ მხოლოდ ბაქტერიების დისბალანსზე არ არის საუბარი.
– სახელდობრ, რა ფუნქციას ასრულებს ნაწლავების მიკრობიოტა ორგანიზმში?
– ნაწლავების მიკრობიოტა მონაწილეობს არა მხოლოდ საჭმლის მონელებაში, არამედ ადამიანის ფიზიკურ და სულიერ განვითარებაშიც. ამაზე პირველად რუსმა მეცნიერმა ილია მეჩნიკოვმა მიუთითა, რომელმაც ამ საკითხის შესწავლისთვის 1908 წელს ნობელის პრემია მიიღო. 1913 წელს მანვე გამოთქვა მოსაზრება ფლორის აღდგენის შესახებ.
ნაწლავების მიკრობიოტა კუჭ-ნაწლავის დამცავ ფუნქციას ასრულებს. თუ ორგანიზმში ამა თუ იმ გზით (საკვებით, წყლით და სხვა) მავნე მიკროორგანიზმები მოხვდნენ, ნორმალური ფლორის ბაქტერიები სასწრაფოდ იწყებენ მათ უვნებელყოფას, თუმცა შედეგი მავნე ბაქტერიების რაოდენობაზეა დამოკიდებული. მრავალი ბაქტერიის მოხვედრა ნაწლავების ინფექციას განაპირობებს, ხოლო მცირე რაოდენობით შემოჭრას ვერც კი ვიგებთ, ისე კარგად გვიცავს ჩვენი მიკრობიომა.
რაც შეეხება საკვების მონელებას, ეს პროცესი ფერმენტების საშუალებით ხორციელდება, მაგრამ ფერმენტების მოქმედებას ხელს უწყობს ნაწლავების მიკრობიოტა. მათ გარეშე მონელება ვერ მოხდებოდა. ბაქტერიები გარემოში ნორმალურ მჟავატუტოვან წონასწორობას, PH-ს ქმნიან, მათი სიცოცხლის ხანგრძლივობა და უნარიანობაც სწორედ PH-ზეა დამოკიდებული. მისი ცვლილებისას კომენსალი ანუ პირობითპათოგენური ბაქტერები კუჭისკენ გადაინაცვლებენ, წყლულის გამომწვევი ბატერია Helicobacter pylori აქტიურდება და წყლულის გამშვებ მექანიზმს რთავს, რასაც პათოლოგიური პროცესები მოჰყვება.
ყველაზე მეტი ბაქტერია მსხვილ ნაწლავში ბინადრობს. შუალედური პროდუქტების მონელება სწორედ ამ ფლორით ხდება, მერე კი განავლოვანი მასა გარემოში გამოიყოფა. ის დიდხანს არ უნდა დაყოვნდეს მსხვილ ნაწლავში, რომ მავნე ნივთიერებებისა და ბაქტერიების უკუშეწოვა არ მოხდეს.
– თქვენ სულიერი ჯანმრთელობაც ახსენეთ...
– ცალკე საკითხია დისბიოზის გავლენა ადამიანის ფსიქიკურ ჯანმრთელობაზე. დადასტურებულია, რომ ფსიქიკური დარღვევების დროს ნაწლავების ფლორა შესამჩნევად არის დარღვეული. ამასთან დაკავშირებით არიზონის შტატში ჩატარდა მნიშვნელოვანი საერთაშორისო კვლევა, რომელსაც აუტიზმის კავშირი აფინანსებდა. დადგენილ იქნა, რომ ნაწლავების მიკრობიოტა მნიშვნელოვან გავლენას ახდენს ადამიანის ტვინსა და ქცევაზე, რომ ადამიანის ქცევა მნიშვნელოვანწილად ნაწლავების მიკრობიოტით კონტროლდება.
– რა ტიპის მიკროორგანიზმები სახლობენ ნაწლავებში?
– ორგანიზმში მრავალი ბაქტერია ცხოვრობს, მათგან ყველაზე მნიშვნელოვანია სასარგებლო მიკროორგანიზმები ანუ პრობიოტიკები. არიან ასევე პირობითპათოგენური – კომენსალი მიკროორგანიზმებიც. კომენსალები შეიძლება იყვნენ სოკოები, ბაქტერიები, პარაზიტები... სასარგებლო მიკროორგანზიმები თრგუნავენ მათ, მაგრამ საკმარისია, ნორმალური ბალანსი დაირღვეს ანუ დისბიოზი განვითარდეს, რომ გააქტიურდებიან და ისევე მავნებლები გახდებიან ჩვენთვის, როგორც გარედან შემოჭრილი მიკრობები.
პრობიოტიკების ძირითადი წარმომადგენლები ბიფიდობაქტერიები და ლაქტობაქტერიები არიან, პირობითპათოგენური მიკროორგანიზმებისა – ნაწლავის ჩხირი.
სასარგებლო მიკრობებს შენარჩუნება სჭირდება, რადგან ისინი გვიცავენ როგორც გარედან შემოჭრილი მიკროორგანიზმებისგან, ისე კომენსალებისგანაც.
სასარგებლო მიკროორგანიზმებს უამრავი სხვა ფუნქციაც აკისრიათ, უმთავრესად – ნორმალური მიკრობიოტის შენარჩუნების უზრუნველყოფა, ნაწლავის ანთებითი დაავადებების კონტროლი, იმუნომოდულაცია, მეტაბოლური ცვლის რეგულირება, ნაწლავთა სიმსივნის განვითარების რისკის შემცირება, ა

ნტიბიოტიკასოცრებული დიარეისგან, გაღიზიანებული ნაწლავის სინდრომის განვითარებისგან, მოგზაურთა დიარეისგან, ლაქტოზისასმი ტოლერანტობისგან, ტოქსიკური და მეტაბოლური მავნე გავლენებისგან დაცვა.
ეს არის მიკროორგანიზმების დადებითი გავლენის უმცირესი ჩამონათვალი.
მნიშვნელოვანია ასევე პრობიოტიკების როლი ალერგიების პრევენციაში. ნორმალური ფლორის დარღვევისას ძალიან მაღალია საკვებისმიერი ალერგიების განვითარების რისკი, ამიტომ ალერგიის მკურნალობის პროცესში აუცილებელია ნორმალური ფლორის აღდგენა, ბაქტერიების შევსება. წინააღმდეგ შემთხვევაში განკურნება პრაქტიკულად შეუძლებელია.
დადასტურებულია ნორმალური ბაქტერიების როლი კანდიდაასოცირებული დაავადებების მკურნალობაში. ნორმალური ფლორის დამსახურებაა, რომ სოკო არ აქტიურდება. ადამიანის ნორმალურ მიკროფლორას დიდი მნიშვნელობა აქვს ასევე ბავშვთა ასაკის ინფექციური დაავადებების პრევენციისთვის.
ჰოსპიტალური ინფექციების დროს ანტიბიოტიკასოცირებული დიარეის განვითარების რისკი 50-60%-ით მცირდება, თუ პაციენტს პარალელურად მუდმივად უტარდება ნორმალური ფლორის შემავსებელი მკურნალობა.
– რომელი დაავადებები ვითარდება ყველაზე ხშირად ფლორის დარღვევის შედეგად?
– უამრავი დაავადებიდან რამდენიმეს ჩამოგითვლით: გაღიზიანებული ნაწლავის სინდრომი, ცელიაკია, ნაწლავების ანთებითი დაავადებები, ატოპიური ალერგიული დაავადებები, სიმსუქნე და ნივთიერებათა ცვლის მოშლა, სიმსივნური დაავადებები, აუტიზმი. ამ დაავადებათა მკურნალობაში დიდ მნიშვნელობას ანიჭებენ ნაწლავის მიკროფლორის აღდგენას.
– როგორ მოვუფრთხილდეთ ჩვენს ნორმალურ ფლორას?
– ადამიანის ნორმალურ მიკროფლორას მართლაც სჭირდება მოფრთხილება. ამისთვის, უპირველეს ყოვლისა, საჭიროა ცხოვრების ჯანსაღი წესის დაცვა, ფიზიკური დატვირთვა, რეგულარული ვარჯიში, რაც არეგულირებს ფლორას, ხელს უწყობს ეუბიოზის შენარჩუნებას, კვების სწორი რეჟიმი და რაციონი. დანაყრება არ არის საკმარისი – ორგანიზმის სწორი კვება ყველა საჭირო ინგრედიენტის: მიკროელემენტების, ვიტამინების, ცილების და სხვათა – მიღებას გულისხმობს.
უარი უნდა ვთქვათ ანტიბიოტიკების არარაციონალურ გამოყენებაზე. ეს პრეპარატები მიზანმიმართულად არ მუშაობენ, პათოლოგიურთან ერთად ისინი ნორმალური ფლორის ბაქტრიებსაც ანადგურებენ, ამიტომ აუცილებლობის შემთხვევაშიც კი ანტიბიოტიკი დიდი სიფრთხილით უნდა დაინიშნოს. ზიანი, რომელსაც ანტიბიტიკი აყენებს ფლორას, უფრო მეტია, ვიდრე მისი სამკურნალო ეფექტი. უნდა გვახსოვდეს, რომ განსაზღვრულ ეტაპამდე ნორმალური ბაქტერიები ჩვენი ჩარევის გარეშეც ანადგურებენ პათოლოგიურს, არასწორმა ჩარევამ კი შესაძლოა მავნე მიკრობების რეზისტენტობა გამოიწვიოს, რაც შემდეგ სხვასაც შეუქმნის პრობლემას, ნორმალური ფლორაც დაზიანდეს და, პრაქტიკულად, შეიცვალოს ადამიანის სიცოცხლის ციკლი. ამიტომ განსაზღვრულ ჩვენებათა გათვალისწინებით ანტიბიოტიკი მხოლოდ სპეციალისტმა უნდა დანიშნოს. თვითმკურნალობა არამც და არამც არ შეიძლება.
– როგორ უნდა აღდგეს ნაწლავების ფლორა?
– მეჩნიკოვმა თავისი აღმოჩენის შემდეგ მალევე მიუთითა, რომ აუცილებელია ფლორის აღდგენა, რისთვისაც ექიმებმა უმალვე დაიწყეს ზრუნვა. დღეს ბაზარი გაჯერებულია პრობიოტიკური საშუალებებით, რომელთა ფუნქციაა დისბიოზის არა მხოლოდ მკურნალობა, არამედ პროფილაქტიკაც. მაგალითად, მათი მიღება მიზანშეწონილია ანტიბიოტიკოთერაპიის დაწყებისთანავე, ასევე მაშინ, თუ ადამიანი ხშირად ავადმყოფობს, აქვს სხვადასხვა ქრონიკული დაავადებებისადმი მიდრეკილება, რისკი, გენეტიკური განწყობა. ფლორის აღდგენით მრავალი პროცესი თავისთავად დარეგულირდება და სერიოზული მკურნალობა აღარ გახდება საჭირო.
დიდი ზიანის მომტანია ცხოველებისა და ფრინველების საკვებში ანტიბიოტიკების დამატება. მართალია, ეს ადამიანზე დიდად არ მოქმედებს, მაგრამ აყალიბებს რეზისტენტულ მიკროორგანიზმებს, რომლებსაც ადამიანის ორგანიზმი ვეღარ უმკლავდება, თუ ისინი შემთხვევით მოხვდნენ მასში.
ნორმალური მიკროფლორის აღდგენა, მის შენარჩუნებაზე ზრუნვა და ანტიმიკრობული რეზისტენტობა დღეს გლობალური პრობლემაა. უნდა გაერთიანდეს ყველა, ვისაც ხელეწიფება ამ პრობლემის მოგვარება და მის აღმოფხვრაზე ერთობლივად და მიზანმიმართულად იზრუნოს.
მარი აშუღაშვილი
ძალიან გაღიზიანებული
ტერმინ “გაღიზიანებული ნაწლავის სინდრომს” XIX საუკუნიდან იყენებენ, თუმცა ოფიციალურად ის 1988 წელს, რომში გამართულ გასტროენტეროლოგთა IX საერთაშორისო კონგრესზე მიიღეს. რას აღარ ეძახდნენ მანამდე ამ დაავადებას – სპასტიკურ კოლიტს, ლორწოიან კოლიტს, ფუნქციურ კოლონოპათიას, ნაწლავის ნევროზს...
გაღიზიანებული ნაწლავის სინდრომი ნაწლავთა მამოძრავებელი აქტივობის ფუნქციური მოშლაა. ამ დროს თავს იჩენს ყაბზობა, დიარეა, მეტეორიზმი, მუცლის ტკივილი, რომელიც ცხრება დეფეკაციის შემდეგ. ეს უსიამოვნებები თვეობით გრძელდება. გაღიზიანებული ნაწლავის სინდრომის თანმხლები პრობლემაა დისბიოზი – მიკროორგანიზმთა ბალანსის დარღვევა ნაწლავის სანათურში.
გაღიზიანებული ნაწლავის სინდრომი ყველაზე ხშირად 25-დან 45 წლამდე ასაკის ქალებს უდასტურდებათ, თუმცა ბავშვებსა და მოხუცებთანაც გვხვდება.
მიზეზები
გაღიზიანებული ნაწლავის სინდრომის წარმოშობის მექანიზმი ჯერ კიდევ დაუდგენელია, თუმცა ერთი რამ დანამდვილებით არის ცნობილი – მასში, ნაწლავის მამოძრავებელი ფუნქციის მოშლასთან ერთად, მნიშვნელოვან როლს ასრულებს ცენტრალური ნერვული სისტემის მდგომარეობა და სოციალური გარემოცვა.
გასული საუკუნის ბოლოს ეგონათ, რომ ნაწლავის მამოძრავებელი აქტივობის ცვლილება ფუნქციურ დაავადებასთან იყო დაკავშირებული. მოგვიანებით გაირკვა, რომ მოტორიკის დარღვევა თანაბრად შეინიშნება ნაწლავის ფუნქციური და ორგანული დაავადებების დროს.
პრობლემის ერთ-ერთ მიზეზად მიჩნეულ იქნა ნაწლავის ჰიპერმგრძნობელობა. ეს ნიშნავს, რომ ზემოაღნიშნული სინდრომის დროს ნაწლავის გაღიზიანების ზღვარი დაბალია, ამიტომ განავლოვანი მასის ჩვეულებრივი (ფიზიოლოგიური) რაოდენობაც საკმარისია ტკივილისა და დისკომფორტის გამოსაწვევად.
მკვლევრებმა დაადგინეს, რომ სინდრომის ჩამოყალიბებაში ცენტრალურ ნერვულ სისტემასაც მიუძღვის ბრალი. ის უმთავრესად ემოციურ პირებთან იჩენს თავს. პაციენტებს ხშირად მძიმე ფსიქოსოციალური ანამნეზი აქვთ, სჭირდებათ ფსიქოთერაპიული და ფსიქიატრიული დახმარება. ასეთ ადამიანებს, წესისამებრ, დაქვეითებული აქვთ შრომის უნარი, ხშირად ემართებათ დეპრესია, თავს მძიმე ავადმყოფებად მიიჩნევენ, თუმცაღა მათი საერთო მდგომარეობა დამაკმაყოფილებელია, კარგად იკვებებიან და ინარჩუნებენ წონას.
სიმპტომები და ნიშნები
იმის მიხედვით, რომელი სიმპტომი ჭარბობს, გამოყოფენ გაღიზიანებული ნაწლავის სინდრომის რამდენიმე ფორმას:
. უპირატესად მუცლის ტკივილითა და მეტეორიზმით მიმდინარეს;
. უპირატესად დიარეით მიმდინარეს;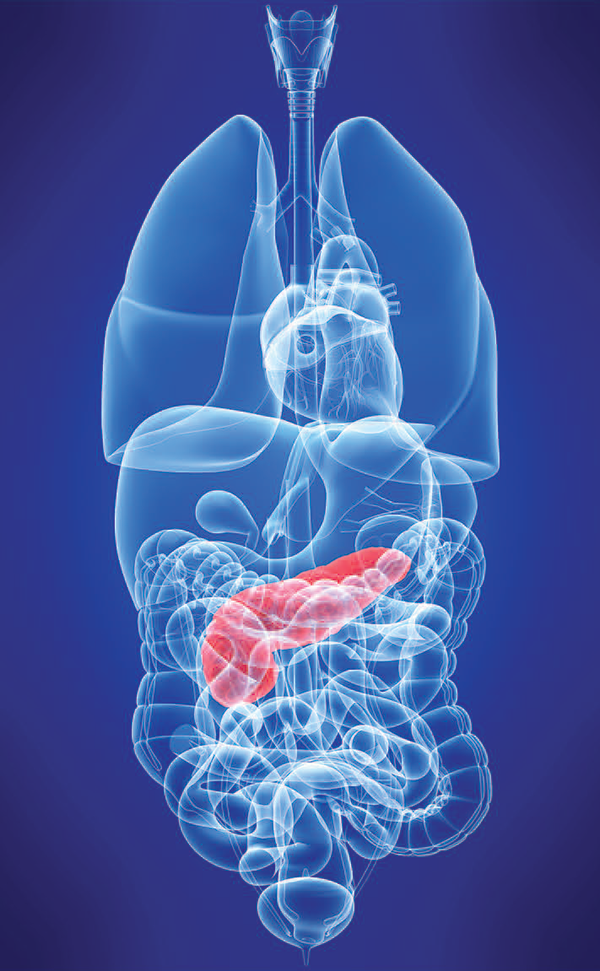 . უპირატესად ყაბზობით მიმდინარეს.
. უპირატესად ყაბზობით მიმდინარეს.
ამგვარი დაყოფა აადვილებს გამოკვლევასა და მკურნალობის ტაქტიკის შერჩევას.
დაავადების ნიშნები: ყრუ ან ძლიერი მუცლის ტკივილი, ყურყური, შებერილობა, გულისრევა, გულძმარვა, წელის ტკივილი, ყაბზობა, დიარეა ან მათი მონაცვლეობა, – თავს იჩენს ნერვული დაძაბულობის ან ფიზიკური დატვირთვის შემდეგ. მუცლის ტკივილი გაივლის ან იკლებს დეფეკაციის შემდეგ და არასოდეს ვითარდება ღამით.
პათოლოგიას უმეტესად თან ახლავს ბაქტერიული ფლორის დისბალანსი, რაც ასევე განაპირობებს ნაწლავთა მოქმედების დარღვევას – შეკრულობას ან დიარეას.
უპირატესად დიარეით მიმდინარე ფორმის დროს საკვების მიღების შემდეგ ხშირდება დეფეკაცია, განავლოვანი მასა თხელია, ფაფისებრი, ზოგჯერ – ლორწოვანი. აშლილობა უმეტესად დილის საათებში, ზედიზედ 3-4-ჯერ ვითარდება, ხოლო დღის მეორე ნახევარში ნაწლავთა მოქმედება აღარ შეინიშნება. ამგვარი დიარეა, მართალია, შემაწუხებელია, მაგრამ ბვრ სითხეს არ აკარგვინებს პაციენტს და მის საერთო მდგომარეობას არ აუარესებს.
უფრო ხშირად გვხვდება ყაბზობით მიმდინარე ვარიანტი. ამ დროს განავალი მკვრივია, შეიცავს ლორწოს, ადამიანს აწუხებს ჭინთვა, დეფეკაციის შემდეგ დაუკმაყოფილებლობის შეგრძნება. ზოგჯერ ყაბზობას დიარეა ენაცვლება. ასეა, მაგალითად, მსხვილი ნაწლავის ზედა ნაწილის გადავსებისას, ცხიმიანი საკვების მიღებისას, ემოციურ-სტრესული ფაქტორების ზემოქმედებისას.
დეტალური დიაგნოსტიკა
გნს-ის დიაგნოზის დასასმელად არც ისე ბევრი რამაა საჭირო: სისხლისა და შარდის საერთო ანალიზი, განავლის ბაქტერიოლოგიური და მიკროსკოპიული გამოკვლევა, რექტორომანოსკოპია, ზოგჯერ კი კოლონოსკოპია. ამ უკანასკნელს მაშინ მიმართავენ, როდესაც პაციენტი 40 წელზე უფროსი ასაკისაა, ტკივილები 6 თვეზე მეტია გრძელდება და მუდმივია, ანუ შეინიშნება ღამითაც, ან აშკარაა სიგამხდრე და ანორექსია (სრული უმადობა).
დიაგნოსტიკისთვის შემუშავებულ იქნა რამდენიმე კრიტერიუმი. რომის I და II კრიტერიუმების თანახმად, გაღიზიანებული ნაწლავის სინდრომის ამოცნობა გამორიცხვის გზით ხდება. ამ დროს ანამნეზი ასეთია:
* წონის არამოტივირებული კლება;
* დაავადების სიმპტომების არსებობა ღამით;
* მუდმივი ინტენსიური ტკივილი მუცლის არეში;
* დაავადების გამოვლენა 45 წლის შემდეგ;
* მსხვილი ნაწლავის კიბოს დიაგნოზი სისხლით ნათესავთან.
ფიზიკური კვლევისას ვლინდება:
* ცხელება, ჰეპატო- და სპლენომეგალია (ღვიძლისა და ელენთის გადიდება).
ლაბორატორიული კვლევისას:
* სისხლი განავალში, ლეიკოციტოზი, ანემია, ედსის აჩქარება, ბიოქიმიური ცვლილებები სისხლში.
ზემოთ ჩამოთვლილი სიმპტომები არანაკლებ სამი თვეა გრძელდება მიმდინარე წლის განმავლობაში.
მსხვილი ნაწლავის ფუნქციურ დაავადებათა დიაგნოსტიკაში გადამწყვეტი მნიშვნელობა, წესისამებრ, სწორედ ანამნეზს ენიჭება. მკაფიო კრიტერიუმების არსებობის მიუხედავად, ბევრი რამ არის დამოკიდებული ექიმის ცოდნასა და გამოცდილებაზე.
მკურნალობა
მკურნალობა საკმაოდ რთული და ხანგრძლივია. პაციენტი უნდა შეეგუოს იმ აზრს, რომ დაავადების სიმპტომების შესუსტება შესაძლებელია, მაგრამ ერთბაშად მათგან გათავისუფლება ვერ მოხერხდეს.
მას შემდეგ, რაც გაირკვევა, რომელ ფორმასთან გვაქვს საქმე, ინიშნება მედიკამენტური მკურნალობა: ცენტრალური ნერვული სისტემის მარეგულირებელი, ტკივილის, დიარეის საწინააღმდეგო. განსაკუთრებით რთულია ყაბზობით მიმდინარე ფორმის განკურნება. ამ შემთხვევაში მედიკამენტური თერაპიის პარალელურად სპეციალური დიეტა ინიშნება. ყოველივე ამასთან ერთად, საჭიროა ფერმენტების შემცველი მედიკამენტების მიღებაც, რომლებსაც ექიმი არჩევს.
თუ პაციენტს ყაბზობა აწუხებს, ურჩევენ მეთილცელულოზის შემცველი საკვების (ხორბლის ქატოს) ჭამას. თუ დიეტით პრობლემის მოგვარება ვერ მოხერხდა, მკურნალობაში საფაღარათო საშუალებებს რთავენ.
ხორბლის ბრალია, ჭვავის თუ ქერის?
XX საუკუნის 70-იან წლებამდე ის ადრეული ასაკის ბავშვთა იშვიათ დაავადებად მიიჩნეოდა. შემდეგ თვალთახედვა რამდენადმე შეიცვალა, XXI საუკუნის დასაწყისში ჩატარებულმა ეპიდემიოლოგიურმა კვლევებმა კი აჩვენა, რომ ცელიაკია ფართოდ არის გავრცელებული და ყველა ასაკობრივ ჯგუფში გვხვდება. საერთო პოპულაციაში მისი გავრცელება 1%-ს აღწევს. ამ მონაცემების საფუძველზე ცელიაკია კუჭ-ნაწლავის ტრაქტის ერთ-ერთ ყველაზე გავრცელებულ გენეტიკურად განსაზღვრულ დაავადებად აღიარეს.
კონკრეტული აუტანლობა
ცელიაკია საჭმლის მონელების დარღვევით მიმდინარე წვრილი ნაწლავის ქრონიკული ანთებითი დაავადებაა, რომელიც უმთავრესად ნაწლავის ლორწოვან გარსს აზიანებს. დაზიანებას განაპირობებს მარცვლეულ კულტურებში შემავალი ზოგიერთი ცილა. ცელიაკიით დაავადებულთათვის ტოქსიკურია სპირტში ხსნადი ცილები – პროლამინები, კერძოდ, გლიადინი – ხორბლის ცილა, სეკალინი – ჭვავისა, გორდეინი – ქერისა, ხოლო შვრიაში შემავალი ცილის, ავენინის ტოქსიკურობა ჯერ კიდევ საკამათოა. სამედიცინო ლიტერატურაში ცელიაკიით დაავადებულთათვის საშიშ ყველა ცილას საერთო სახელწოდებით – გლუტენად იხსენიებენ (აქედან მომდინარეობს დაავადების მეორე სახელწოდებაც – გლუტენური ენტეროპათია).
ცელიაკიის განვითარებისთვის საჭიროა ორი ძირითადი ფაქტორი: გლუტენშემცველი საკვები – ხორბალი, ჭვავი, ქერი – და დამახასიათებელი გენეტიკური მარკერები – CHLA-DQ2 და HLA-DQ8. წვრილ ნაწლავში პათოლოგიური პროცესი იწყება მას შემდეგ, რაც გლუტენის პეპტიდები დააზიანებს წვრილი ნაწლავის ლორწოვან გარსს, რასაც მოჰყვება მისი ატროფია და შეწოვის მოშლა, თუმცა ისიც უნდა ითქვას, რომ ეს კლასიკური სიმპტომები ავადმყოფთა მხოლოდ მცირე ნაწილს უვითარდება.
ყურადღებით, ცელიაკიაა!
ცელიაკიის სიმპტომატიკა მრავალფეროვანია და ბავშვებსა და მოზრდილებთან სხვადასხვა. ის კლინიკურად მკაფიოდ ვლინდება, როდესაც მცირე ასაკის ბავშვის რაციონში ვრთავთ გლუტენშემცველ პროდუქტებს, თუნდაც ხორბლის ფაფას. განსაკუთრებით საფრთხილოა თავნაფქვი მანანის ბურღულის ფაფა. ტიპობრივ შემთხვევებში უარესდება მადა, იცვლება განავალი – ხდება ფაფისებრი ან თხელი, ცხიმიანი, მძაფრსუნიანი. ხშირად მშობლები აღნიშნავენ პოლიდეფეკაციას – უხვ განავალს. თუ კვების კორექცია დროულად არ მოხდა, განვითარდება სხეულის მასის დეფიციტი, შეფერხდება ფიზიკური განვითარება. დაავადების ნებაზე მიშვებისას განილევა კანქვეშა ცხიმოვანი ქსოვილი, ქვეითდება კუნთოვანი ტონუსი, იზრდება მუცლის გარშემოწერილობა. ასეთ შემთხვევებში ცელიაკიის დიაგნოსტიკა ძნელი არ არის და დროულად დანიშნული “უგლუტენო დიეტა” სწრაფად აბრუნებს ნორმალურ კალაპოტში ბავშვის ფიზიკურ და ნერვულ-ფსიქიკურ განვითარებას.
უფროსი ასაკის ბავშვებთან ცელიაკია გამოვლინდება, უპირველეს ყოვლისა, ფიზიკური და ფსიქიკური განვითარების შეფერხებით. კუჭ-ნაწლავის სისტემის მხრივ სიმპტომატიკა გამოხატულია ზომიერად: არასტაბილური ნაწლავთა მოქმედებით, მუცლის პერიოდული ტკივილით, გულისრევის შეგრძნებით, მუცლის შებერილობით, – ხოლო დაავადების კლინიკურ სურათში ყურადღებას იპყრობს: სისხლნაკლულობა (რომელიც ცუდად ექვემდებარება სპეციფიკურ მკურნალობას), სახსრების ტკივილი, მრავლობითი კარიესი, კბილის მინანქრის დეფექტი, ტანდაბლობა, სქესობრივი განვითარების შეფერხება, კანისა და ლორწოვანი გარსის ცვლილებები: სტომატიტი, დერმატიტი, ალოპეცია (თმის ცვენა, უფრო მეტად – თავზე), ვიტილიგო (კანის თეთრი ლაქები).
საერთაშორისო რეკომენდაციებით, ამ დაავადებაზე გამოკვლევა საჭიროა, როდესაც შეინიშნება: ქრონიკული ან ხშირად განმეორებადი დიარეა (ფაღარათი), პერიოდული გულისრევა ან ღებინება, ქრონიკული მუცლის ტკივილის სინდრომი, ქრონიკული ყაბზობა (შეკრულობა), ზრდისა და ფიზიკური განვითარების შეფერხება, სხეულის მასის კარგვა, მენსტრუალური ციკლის დარღვევა, რკინადეფიციტური ანემიის უშედეგო მკურნალობა, სპონტანური მოტეხილობები, პირის ღრუსა და ლორწოვანი გარსის მორეციდივე ინფექცია, ჰერპესისმაგვარი დერმატიტი, ღვიძლის ფერმენტების დონის მომატება, ქრონიკული დაღლილობის სინდრომი.
დროული გამოვლენის ფასი
ცელიაკიის ხანგრძლივი მიმდინარეობის დროს გლუტენით ინტოქსიკაცია ხშირად მძიმე გართულებებს იწვევს. მშობლებმა და პრაქტიკოსმა ექიმებმა უნდა იცოდნენ, რომ ცელიაკია უმეტესად ასოცირებულია ისეთ დაავადებებსა და სინდრომებთან, როგორებიცაა შაქრიანი დიაბეტი ტიპი 1, აუტოიმუნური თირეოიდიტი, ქრონიკული ჰეპატიტი, ღვიძლის ციროზი, სისტემური წითელი მგლურა, სკლეროდერმია, რევმატოიდული ართრიტი და ფსორიაზი.
თავის მხრივ, ცელიაკიის დიაგნოსტიკა რამდენიმე საფეხურს მოიცავს. საბოლოო დიაგნოზი დაისმის კლინიკური, სეროლოგიური და მორფოლოგიური გამოკვლევების მონაცემთა ერთობლივი შეფასებით. ასეთი გამოკვლევები თბილისის წამყვან პედიატრიულ კლინიკებში ტარდება.
კლინიკური მონაცემების ანალიზის შემდეგ ტარდება სეროლოგიური გამოკვლევა, რომელიც მოიცავს ქსოვილოვანი ტრანსგლუტამინაზის კლასის ანტისხეულების განსაზღვრას (ამ გამოკვლევას თბილისში არსებული დიდი ლაბორატორიები ატარებენ). თუ დადასტურდა ანტისხეულების დონის მომატება, სტაციონარში ტარდება ენდოსკოპიური გამოკვლევა წვრილი ნაწლავის ბიოფსიით.
ცელიაკიის დიაგნოსტიკა არ არის რთული, თუ ექიმს აქვს ზოგადი წარმოდგენა ამ დაავადების შესახებ, თუმცა თავს იჩენს ერთი პრობლემა: არანაწლავისმიერი, ესე იგი ატიპურად მიმდინარე ცელიაკია პრაქტიკაში უფრო ხშირად გვხვდება, ვიდრე კლასიკურად მიმდინარე. ამიტომაც ადარებენ მას ხშირად აისბერგს. გვიანი დიაგნოსტიკის მთავარი მიზეზიც სწორედ ეს არის.
რას უნდა ველოდეთ
სამწუხაროდ, ცელიაკია არ იკურნება, ის მთელი სიცოცხლე მიჰყვება პაციენტს, თუმცა სწორად შერჩეული დიეტის ფონზე სახიფათო არ არის.
ამ დაავადების მკურნალობისა და გართულებათა პრევენციის ერთადერთი მეთოდია უგლუტენო მკაცრი დიეტა, რომელიც მთელი სიცოცხლე უნდა გაგრძელდეს. იკრძალება ხორბალი, ჭვავი, ქერი, თუმცა ისინი შეიძლება შეიცვალოს სხვა პროდუქტებით: კარტოფილით, ბრინჯით, წიწიბურათი, სიმინდით, სოიით, ლობიოთი, თევზით, ხაჭოთი, კეფირით...
პრინციპულად მნიშვნელოვანია, აიკრძალოს არა მარტო ნამდვილი გლუტენის შემცველი პროდუქტები (პურ-ფუნთუშეული, მაკარონი, ხორბალი, თავნაფქვი მანანის ბურღული, ქერი, ჭვავი...), არამედ ისეთებიც, რომლებიც “ფარულ” გლუტენს შეიცავს. ამ უკანასკნელს ხშირად იყენებენ საკვებდანამატებად სურსათის (მოხარშული ძეხვის, სოუსების, საკონდიტრო, ჩიპსების, ბურახის) წარმოებაში.
მშობლებმა უნდა შეძლონ, – რასაკვირველია, ექიმის დახმარებით, – პროდუქტის შემადგენლობის კონტროლი. ჩვენს ბაზარზე მოიპოვება უგლუტენო, როგორც მათ უწოდებენ, გლუტენთავისუფალი პროდუქტები, რომლებიც უსაფრთხო მარცვლეულისგან არის დამზადებული. ისინი გემრიელია და სავსებით შესაძლებელია მათი მეშვეობით რაციონის გამრავალფეროვნება. სწორად შერჩეული გლუტენთავისუფალი დიეტა სავსებით სრულფასოვანია და ბავშვის ნორმალურ განვითარებას უზრუნველყოფს.
ცელიაკიის მართვის ძირითადი პრინციპებია:
. ინფორმირება დაავადების შესახებ – რომ ის არ გაივლის ასაკთან ერთად, აუცილებელია სამუდამო დიეტა;
. დიეტოლოგის კონსულტაცია და მისი რეკომენდაციების დაცვა;
. დეფიციტური მდგომარეობების დროული დიაგნოსტიკა და კორექცია.
ძალიან მნიშვნელოვანია სოციალური ადაპტაციაც სოციალური დაცვის მუშაკის დახმარებით (რაც ჩვენს ქვეყანაში, სამწუხაროდ, არ ხდება). ევროპის მრავალ ქვეყანაში არსებობს ცელიაკიით დაავადებულთა ასოციაცია, განვითარებულია გლუტენთავისუფალი სურსათის წარმოება, რესტორნების ქსელი. ყოველივე ეს საგრძნობლად უადვილებს ცხოვრებას ცელიაკიით დ

აბადებულ ადამიანებს. კარგი იქნება, ჩვენს ქვეყანაშიც შეიქმნას მსგავსი დაწესებულებები და ორგანიზაციები, თუნდაც დაავადებული ბავშვების მშობელთა გაერთიანება. დაბოლოს, აუცილებელია სპეციალისტისა და პაციენტის მჭიდრო თანამშრომლობა, რაც გააადვილებს დაავადების მართვას და თავიდან აგვაცილებს გართულებებს.
აუტანლობა თუ ალერგია
ცელიაკიაზე უკვე გესაუბრეთ. არსებობს სხვა საკვებიც, რომელთანაც საჭმლის მომნელებელ სისტემას პრინციპულად არ შეუძლია შეგუება. ამ პრობლემას კვებით არატოლერანტობას (food intolerance) უწოდებენ. თუმცა ისიც სათქმელია, რომ საკვების აუტანლობა ხშირად ალერგიულ რეაქციაში ერევათ.
საკვებზე ალერგიული რეაქცია მართლაც ხშირია, მაგრამ ყოველგვარი რეაქციის ალერგიად მიჩნევა შეცდომაა. კვებითი ალერგია და საკვების აუტანლობა ერთმანეთისგან აუცილებლად უნდა განვასხვაოთ. ეს საკვებზე რეაქციის ორი კარდინალურად განსხვავებული კატეგორიაა და განსხვავებულ მიდგომასა და მართვას მოითხოვს.
ალერგია, როგორც იცით, მაშინ ვითარდება, როცა ადამიანის იმუნური სისტემა ამა თუ იმ უწყინარი ნივთიერების მიმართ ზედმეტ მგრძნობელობას იჩენს. კვებითი ალერგიის დროს პათოლოგიურ რეაქციებს საკვების შემადგენელი ერთი ან რამდენიმე ცილა რთავს. საკვების აუტანლობა კი ამა თუ იმ პროდუქტის ან მისი რომელიმე კომპონენტის მოუნელებლობაა. ამ პროცესში იმუნური მექანიზმი არ მონაწილეობს. ასეთია, მაგალითად, რძის შაქრის – ლაქტოზის აუტანლობა, ცელიაკია – ხორბლის ცილის აუტანლობა. მეტიც – უმთავრესად სწორედ ამ მექანიზმს ეკისრება პასუხისმგებლობა საკვებით გამოწვეულ რეაქციებში, საკვებისმიერი ალერგია კი ბავშვების მხოლოდ 4-6%-სა და მოზრდილების 1%-თან გვხვდება.
კვებითი ალერგია შესაძლოა მძიმე, სიცოცხლისთვის საშიში რეაქციების მიზეზად იქცეს.
დამნაშავეა რძე?
ადრეული ასაკის ბავშვებში ყველაზე გავრცელებული კვებითი ალერგიაა ალერგია ძროხის რძეზე. სტატისტიკას თუ მოვიხმობთ, ის 4 წლამდე ასაკის ბავშვების 2%-ს უდასტურდება.
ძროხის რძე შეიცავს ცილებს, რომელთაგან ყველაზე მნიშვნელოვანია ალფა-ლაქტალბუმინი, ბეტა-ლაქტალბუმინი, კაზეინი. ძროხის რძის ალერგიის მქონე პაციენტთა უმრავლესობა სენსიბილიზებულია (მომეტებული მგრძნობელობა აქვს) სამივე ტიპის ცილის მიმართ.
რძის თერმული დამუშავება ამცირებს შრატის ცილების ალერგენულობას, განსაკუთრებით – ბეტა-ლაქტალბუმინის მიმართ. ასეთი პროცესები მიმდინარეობს რძემჟავა პროდუქტების დამზადების დროს, ამიტომ რძის მიმართ ალერგიულები არცთუ იშვიათად კარგად იტანენ, მაგალითად, მაწონს.
რეაქციის მიზეზად რძის ორთქლის შესუნთქვაც შეიძლება იქცეს. ზოგიერთ პაციენტს შინ რძის ადუღების დროსაც კი მასთან მიუკარებლად დასწყებია ალერგიული რეაქცია.
ძროხის რძეზე ალერგიის კლინიკური ნიშნები ვლინდება სიცოცხლის პირველსავე თვეებში, უმეტესად – ძროხის რძის ფორმულის მიღებიდან რამდენიმე დღის ან კვირის შემდეგ.
რაც შეეხება ლაქტოზის აუტანლობას, მისი მიზეზი ლაქტაზის – იმ ფერმენტის დეფიციტია, რომელიც წვრილ ნაწლავში გამომუშავდება. სწორედ ეს ფერმენტი შლის ლაქტოზას – რძის შაქარს. ლაქტოზის აუტანლობის ნიშნები რძისა და მისი პროდუქტების მიღებიდან ნახევარ, ერთ, ორ საათში იწყებს გამოვლენას. ეს ნიშნებია:
* დიარეა;
* გულისრევის შეგრძნება, შესაძლოა, პირღებინებაც;
* მუცლის ჭვალი;
* მუცლის ყურყური;
* მეტეორიზმი – ნაწლავებში აირების დაგროვება.
საკვების აუტანლობა ალერგიასავით მძიმე პათოლოგია არ არის. ის დისკომფორტს იწვევს, მაგრამ სიცოცხლეს საფრთხეს არ უქადის.
ალერგიის გამოვლინება მრავალფეროვანი და ინდივიდუალურია, თუმცა შედარებით მოზრდილ ბავშვებსა და ზრდასრულებთან უმეტესად შემდეგი სიმპტომებით იჩენს თავს:
* ტუჩების და პირის ღრუს ლორწოვანი გარსის შეშუპებითა და ქავილით;
* ჩახეხვისა და მოჭერის შეგრძნებით ხახასა და ხორხში;
* გულისრევით, შემცივნებით, ღებინებით, ფაღარათით;
* კანის შეშუპებითა და გამონაყარით;
* ანაფილაქსიით ანუ დაუყოვნებელი ტიპის ალერგიული რეაქციით, ანაფილაქსიური შოკის ჩათვლით.
კვებითი ალერგიის საინტერესო სახეობაა ორალური სინდრომი, რომელსაც ახასიათებს პირის ღრუსა და ხახის ქავილი თერმულად დაუმუშავებელი ხილის ან ბოსტნეულის მიღების შემდეგ. ასეთ პაციენტებს ანამნეზში აღენიშნებათ სეზონური ალერგია მცენარეული მტვრის მიმართ. ცნობილია, რომ ხილსა და ბოსტნეულს აქვს საერთო ანტიგენური დეტერმინანტები სხვა მცენარეებთან, რაც განაპირობებს ჯვარედინ რეაქციებს. მაგალითად, ამბროზიის მიმართ სენსიბილიზებულ პაციენტს აღენიშნება ორალური სინდრომი ბანანისა და ნესვის მიღების დროს, ხოლო არყის ხის მტვრის მიმართ სენსიბილიზებულს – სტაფილოს, ნიახურის, ატმის, კაკლის, კარტოფილის, ვაშლის მიღებისას.
განასხვავებენ ლაქტოზის აუტანლობის სამ ძირითად ტიპს:
* პირველად აუტანლობას, რომელიც ზოგჯერ ასაკის მატებასთან არის ასოცირებული. ორგანიზმი, წესისამებრ, მნიშვნელოვანი რაოდენობის ლაქტაზას გამოიმუშავებს, განსაკუთრებით მაშინ, როდესაც ადამიანი აქტიურად იღებს რძეს – ახალშობილობის, ადრეული ბავშვობის პერიოდში. ასაკის მატებასთან ერთად ამ ენზიმების გამომუშავება იკლებს და შესაძლოა, ისე ძლიერ შემცირდეს, რომ საკვების აუტანლობამდეც კი მივიდეს საქმე.
* მეორეულ აუტანლობას, რაც ტრავმის, რომელიმე შრის პათოლოგიის ან ოპერაციის შედეგად წვრილი ნაწლავის დაზიანების შედეგია. მეორეული აუტანლობაა, მაგალითად, ცელიაკია, კორნის დაავადება. მათი განკურნების შემთხვევაში ლაქტაზის ოდენობა, წესისამებრ, იმატებს და პრობლემაც გვარდება.
* ლაქტოზის თანდაყოლილ აუტანლობას, როდესაც ბავშვი ლაქტაზის ნულოვანი აქტიურობით იბადება. ეს იშვიათი დაავადება მემკვიდრეობითია, გენებთან არის შეჭიდული და, წესისამებრ, ვლინდება მაშინ, როდესაც ორივე მშობელი პათოლოგიური გენის მატარებელია.
ლაქტოზის აუტანლობის ნიშნები ჩვილს დედის რძის პირველი წვეთების მიღებისთანავე გამოაჩნდება. ასეთ პატარებს სპეციალური, ლაქტოზისგან გაწმენდილი საკვებით ზრდიან.
გონივრული დიაგნოსტიკა
კვებითი ალერგიების დიაგნოსტიკა ემყარება უმთავრესად ანამნეზს და, საჭიროებისამებრ, ლაბორატორიულ კვლევას. დაკვირვებული მშობელი, მეტადრე – თუ ალერგიის დღიურსაც აწარმოებს (დაწვრილებით ინიშნავს, როდის და რომელი საკვების მიღებისას შეატყო ესა თუ ის ალერგიული რეაქცია პატარას), ექიმის საუკეთესო დამხმარეა სწორი ტაქტიკის შემუშავებაში. დიაგნოსტიკის ოქროს სტანდარტად მიიჩნევა ორმაგი ბრმა, პლაცებოკონტროლირებული საკვებისმიერი პროვოკაცია. ამ დროს პაციენტი იღებს სპეციალურ კაფსულებში მოთავსებულ საკვებს, მაგრამ ფსიქოლოგიური ეფექტის გამორიცხვის მიზნით არც მან და არც ექიმმა არ იციან, რა პროდუქტია ეს. მხოლოდ ამგვარად შეიძლება დამნაშავე საკვების მაღალი სიზუსტით გამოვლენა, თუმცა ასეთი ტესტის ჩატარება ძალიან ძნელია.
ლაქტოზის აუტანლობის აღმოსაჩენად მიმართავენ შემდეგ სადიაგნოზო მეთოდებს:
* ლაქტოზისადმი ტოლერანტობის ტესტს, რომელიც სისხლში ლაქტოზის დონის დადგენას გულისხმობს;
* სუნთქვის ჰიდროგენულ ტესტს, რომლის მიზანი ამოსუნთქულ ჰაერში წყალბადის დონის განსაზღვრაა;
* განავლის აციდურ ტესტს, რომელიც უმთავრესად ჩვილებს უტარდებათ და რომელიც განავალში სპეციფიკური მჟავას აღმოჩენაზეა დაფუძნებული.
მკურნალობის პრინციპები
კვებითი ალერგიის დროს, უპირველეს ყოვლისა, უნდა დადასტურდეს, რომ ეს ნამდვილად ალერგიაა, მერე კი რაციონიდან გამოირიცხოს დამნაშავე საკვები. თუ ბავშვი ძუძუზეა, დედამ არ უნდა მიიღოს ძროხის რძე, თევზი, არაქისი, ნიგოზი. თუ ეს ალერგიის კონტროლისთვის საკმარისი არ აღმოჩნდა, საჭიროა ბავშვის ხელოვნურ კვებაზე, სპეციალურ ჰიპოალერგენულ ნარევებზე გადაყვანა.
ძროხის რძეზე ალერგიისას არამოდიფიცირებული თხის ან ცხვრის რძე პრობლემას ვერ აგვარებს, ამიტომ მათზე გადასვლა რეკომენდებული არ არის.
ნარევის ალერგენული პოტენციალის შესამცირებლად ცილების დაშლას – ჰიდროლიზს მიმართავენ. ნაწილობრივ ჰიდროლიზებული ნარევები ალერგიული რეაქციების განვითარების ალბათობას მხოლოდ 50%-ით ამცირებს, ანუ ორიდან ერთ შემთხვევაში უეფექტოა, ამიტომ არჩევანს მათზე ნუ შეაჩერებთ. დადასტურებული ალერგიის შემთხვევაში გამოიყენთ ექსტრემალურად ჰიდროლიზებული ნარევი. თუ სიმპტომები მაინც დარჩა, ჩვილს ამინმჟავების ფუძეზე დამზადებული ან სოიის ნარევი მიეცით. კვების ასეთი ცვლილების შედეგი 2-4 კვირაში უნდა გახდეს თვალსაჩინო, ნარევით კვება კი წლამდე გაგრძელდეს.
ლაქტოზის აუტანლობა, სამწუხაროდ, არ იკურნება. არ არსებობს საშუალება, რომელიც ფერმენტების წარმოქმნის ინიცირებას მოახდენს. უსიამოვნებათა თავიდან აცილების ერთადერთი გზა რძის პროდუქტების შეზღუდვაა. ლაქტოზის აუტანლობის მქონე პირებისთვის არსებობს ადაპტირებული საკვები, რომელიც შესაძლოა ჩვენს სუპერმარკეტებშიც მოიძებნოს.
ყველაზე დიდი თავსატეხი, რომელიც ლაქტოზის აუტანლობის მქონე პირებს აწუხებთ, ის არის, როგორ შეივსონ კალციუმისა და D ვიტამინის მარაგი, რომლითაც მდიდარია რძე და მისი ნაწარმი. თავსატეხის ამოხსნა გაგვიადვილდება, თუ გავიხსენებთ, რომ კალციუმით მდიდარია ბევრი სხვა საკვებიც, მაგალითად, ბროკოლი, სოიის რძე, ფორთოხალი, ისპანახი, D ვიტამინს კი შეიცავს კვერცხი, ღვიძლი, იოგურტი (რომელშიც არ არის ლაქტოზა). და რაღა თქმა უნდა, სასურველია მზის სხივების უხვად მიღებაც. საუკეთესო გამოსავალი კი კალციუმისა და D ვიტამინის პრეპარატების პერიოდული მიღებაა. არსებობს პროდუქტებიც, რომლებიც საგანგებოდაა გამდიდრებული ამ ელემენტებით.
თუ ლაქტოზის აუტანლობა გაწუხებთ:
* არ არის აუცილებელი, რძის ნაწარმზე მთლიანად თქვათ უარი, მაგრამ ეცადეთ, დღიური ულუფა არ აღემატებოდეს 115 მლ-ს.
* მიიღეთ რძე სხვა საკვებთან ერთად. ასე კუჭ-ნაწლავი ნაკლებად აღიქვამს ლაქტოზას.
* ამოარჩიეთ რძის ის პროდუქტები, რომლებიც ნაკლებ დისკომფორტს გგვრით. მაგალითად, შვეიცარულ ყველსა და ჩედერში ლაქტოზა მინიმალური რაოდენობითაა და ნაკლებად ვნებს.
* აღმოაჩინეთ “დამალული” ლაქტოზა. ზოგიერთ საკვებში რძე ძნელი ამოსაცნობია, ამიტომ შემადგენლობის გასარკვევად ყურადღებით წაიკითხეთ ეტიკეტი.
* მიიღეთ ლაქტაზის შემცველი პრეპარატები.
რა ხდება კუჭქვეშ
პანკრეასს, კუჭქვეშა ჯირკვალს, ადამიანის ორგანიზმში ერთობ მნიშვნელოვანი ფუნქცია აკისრია: იგი საჭმლის მონელებაში მონაწილეობს. როგორც იცით, ორგანიზმში განუწყვეტლივ მიმდინარეობს რეგენერაციული ანუ აღდგენითი პროცესები. ამისთვის საჭიროა საშენი მასალა, რომელსაც ადამიანი საკვების სახით იღებს, მაგრამ საკვები ადეკვატურად უნდა გადამუშავდეს და ჩალაგდეს ორგანიზმში ცვლის იმ საბოლოო პროდუქტების სახით, რომლებიც ცხოველმყოფელობისთვის არის საჭირო. ამ პროცესში ლომის წილი კუჭქვეშა ჯირკვალზე, უფრო სწორად, მის მიერ გამომუშავებულ ფერმენტებზე მოდის. ამას დადებითი მხარეც აქვს და უარყოფითიც – თუ პანკრეასი დაზიანებულია, საჭმლის მონელების პროცესი ჯეროვნად ვერ წარიმართება.
პანკრეასის ფუნქციის მოშლას ყველაზე ხშირად მისი ანთება – პანკრეატიტი იწვევს, რაც, თავის მხრივ, უმეტესად კვების რეჟიმის დარღვევის – მეტისმეტად ცხარე ან ნოყიერი საკვების მიღების, ხანგრძლივი შიმშილის – ბრალია. თანაც ჩვენში ხომ უმთავრესად ცხიმიან, ცხარე კერძებს ეტანებიან...
ძალზე ვნებს პანკრეასის ფუნქციას ალკოჰოლი, განსაკუთრებით – ფალსიფიცირებული სასმელები, რომლებიც უხვად არის ჩვენს ბაზარზეც.
საზოგადოდ კი პანკრეატიტის ჩამოყალიბების მრავალი თეორია არსებობს. ამ თეორიების მიხედვით, დაავადების განვითარებაში ბრალი მიუძღვის სტრესულ ფაქტორს, არახელსაყრელ ეკოლოგიურ გარემოს, გენეტიკურ განწყობას. ასე რომ, კუჭქვეშა ჯირკვლის ანთების რომელიმე ერთი მიზეზის გამოყოფა შეუძლებელია.
კვლევები მოწმობს, რომ საქართველოში სანაღვლე გზების ანთება და პანკრეატიტი უმეტესად ქალებს აწუხებთ, თუმცა ზოგიერთ ქვეყნებში მონაცემები საპირისპიროა. რაც შეეხება ასაკს, პანკრეასის შემთხვევები ასაკთან ერთად ხშირდება, თუმცა მწვავე ანთება, განსაკუთრებით – მისი ელვისებური ფორმა, ახალგაზრდებს შორის მეტია.
რა ახასიათებს
პანკრეატიტის მთავარი ნიშანია ტკივილი, რომელიც ლოკალიზებულია ეპიგასტრიუმის არეში (კუჭთან), აქვს შემომსალტველი ხასიათი და ზოგჯერ ბეჭის არესაც გადაეცემა. გარდა ამისა, კუჭქვეშა ჯირკვლის ანთებას ახასიათებს პირის სიმშრალე, მუცლის შებერილობა, გულისრევა და ხშირი ღებინება.
ნებისმიერი ამ ნიშნის არსებობისას უნდა მიმართოთ სპეციალისტს, რომელიც ექოსკოპიისა და სხვა გამოკვლევების მეშვეობით დიაგნოზს დაგისვამთ და ადეკვატურ მკურნალობას დაგინიშნავთ.
გახსოვდეთ: პანკრეატიტი ვერაგი დაავადებაა. მას აუტოაგრესია ახასიათებს. ეს იმას ნიშნავს, რომ პათოლოგიის არსებობისას ორგანიზმმა შეიძლება საკუთარი ქსოვილიც კი დააზიანოს.
საზოგადოდ, ცნობილია, რომ კუჭქვეშა ჯირკვალი გამოიმუშავებს საჭმლის მომნელებელ წვენს, რომელიც აქტიურ ფერმენტებს შეიცავს. სწორედ მათი მეშვეობით ხდება ნაწლავის სანათურში ცილების, ცხიმებისა და ნახშირწყლების მონელება. პანკრეასის წვენი, გარდა იმისა, რომ საჭმლის მონელებაში მონაწილეობს, ნაწლავის სანათურის ამომფენ ლორწოვანსაც ერჩის. მონელებული, ჩამოფცქვნილი ქსოვილი მალევე იცვლება ახლით – ლორწოვანი გარსი დაუყოვნებლივ განიცდის რეგენერაციას, მაგრამ თუ ქსოვილის თვითგანახლების პროცესი დაირღვა, ნაწლავი წყლულდება.
პანკრეატიტის დროს საჭმლის მომნელებელი წვენი ხვდება არა ნაწლავის სანათურში, არამედ სხვაგან, მაგალითად, მუცლის ღრუში ან თავად პანკრეასის ქსოვილში, სადაც რეგენერაციული პროცესი ნაწლავივით ინტენსიურად არ მიმდინარეობს, ამიტომ აგრესიული წვენი ორგანოს საგრძნობლად აზიანებს. იწყება აუტოლიზისი – პანკრეასში ჩაღვრილი წვენი საკუთარ ქსოვილს ინელებს.
ანთებითი პროცესის დროს პანკრეასის მიერ გამომუშავებული საჭმლის მომნელებელი წვენი შეიძლება მოხვდეს სისხლშიც (აქ საჭმლის მომნელებელი ფერმენტები სისხლძარღვის კედლის მონელებას იწყებს), რომლის მეშვეობითაც აღწევს თავის ტვინს, კანქვეშა ცხიმოვან ქსოვილს...
თუ პანკრეატიტის ელვისებური ფორმა ჩამოყალიბდა, ზემოაღნიშნული პათოლოგიური პროცესების გამო ადამიანი რამდენიმე საათში კვდება.
მკურნალობის შესახებ
პანკრეატიტის დროს აგრესიული ფერმენტების უვნებელყოფის საშუალება მედიცინას ჯერჯერობით, სამწუხაროდ, არ გააჩნია. არსებობს მედიკამენტები, რომლებიც ხელს უშლის საბოლოო აგრესიული პროდუქტის წარმოქმნას, მაგრამ თუ ასეთი ნივთიერება უკვე წარმოიქმნა, მისგან გათავისუფლება შეუძლებელია.
მწვავე პანკრეატიტის დროს მკურნალობის მთავარი მეთოდი ოპერაციული ჩარევაა. მისი არსი ასეთია: პანკრეასის მიერ გამოყოფილ წვენს მიმართულებას აძლევენ, რათა უადგილო ადგილას არ ჩაიღვაროს და ორგანოთა ქსოვილები არ დააზიანოს.
აგრესიული წვენი შეიძლება დრენაჟებით გამოიდევნოს, მაგრამ მხოლოდ ნაწილობრივ. ფაქტობრივად, ოპერაცია პალიატიურია – სრული განკურნება ვერ ხერხდება, ადამიანს მხოლოდ მდგომარეობას უმსუბუქებენ.
ქრონიკული ფორმა მწვავე ანთების შედეგად ყალიბდება. ადეკვატური მკურნალობა და დიეტა მეტწილად თავიდან გვაცილებს პანკრეატიტის გამწვავებას. ისიც შეიძლება, ქრონიკული ფორმა მწვავე პანკრეატიტის გარეშე, დამოუკიდებლად ჩამოყალიბდეს.
დაიხსომეთ: პათოლოგია ხელახლა რომ არ გამწვავდეს, უარი უნდა თქვათ ცხიმიან საკვებზე, ალკოჰოლზე, უპირატესობა ხილსა და ბოსტნეულს მიანიჭოთ. მენიუში პირველი კერძი უთუოდ წვნიანი უნდა იყოს. იკვებეთ მცირე ულუფებით (დანაყრებამდე) და ხშირ-ხშირად, დღეში დაახლოებით ხუთჯერ.
ნაღვლიანი ფერმენტები
ნაღვლის ბუშტიდან ნაღველი ნაწლავში ჩაედინება. ასე ხვდება ნაწლავის სანათურში ნაღვლის მჟავები, რომლებსაც ფერმენტების მსგავსი თვისებები აქვს და საჭმლის მონელებაში მონაწილეობს.
ნაღვლის მჟავები, რომლებიც ღვიძლის უჯრედებში წარმოიქმნება, სტეროიდული შენებისაა. მათ პირველად ნაღვლის მჟავებს უწოდებენ. არსებობს მეორეულიც, რომლებიც სწორ ნაწლავში ბაქტერიების მონაწილეობით გამომუშავდება.
ამ ფერმენტული ბუნების წარმონაქმნების მთავარი ფუნქცია ცხიმის დაშლაა. გარდა ამისა, ისინი ორგანიზმს მავნე ქოლესტეროლის განდევნაში ეხმარებიან და, თქვენ წარმოიდგინეთ, ჰორმონულ ფუნქციასაც კი ითავსებენ.
არსებობს პათოლოგიათა წყება, რომელიც ნაღვლის მჟავის კონცენტრაციის ცვლილებას უკავშირდება. ასეთებია ქოლესტაზი, ჰიპერლიპიდემია, ნაღვლის ბუშტის ქვები, ნაღვლის მჟავას დიარეა (რაც მისი კონცენტრაციის მომატებით არის გამოწვეული), სწორი ნაწლავის კიბო (ცხიმოვანი მჟავების სიჭარბე კიბოს ჩამოყალიბების რისკფაქტორია).
ვინაიდან ნაღვლის მჟავები ნაწლავის სანათურში ნაღვლის ბუშტის გავლით ხვდება, იოლი მისახვედრია, რომ ამ უკანასკნელის ამოკვეთის შემდეგ საჭირო რაოდენობის მჟავას ადამიანი სპეციალური პრეპარატების მეშვეობით თუ მიიღებს.
ამჟამად არსებობს პრეპარატები, რომლებიც ეფექტურად გამოიყენება როგორც ნაღვლის ბუშტზე რადიკალური ჩარევის, ისე მისი დისფუნქციის დროს.
მკურნალობა-კვების შესახებ
ბაქტერიული ფლორის ბალანსის აღსადგენად მკურნალობა აუცილებელია. ამისთვის, სულ მცირე, სამი ნაბიჯის გადადგმა მოგიწევთ.
ნაბიჯი პირველი: შეივსეთ სასარგებლო ბაქტერიების დეფიციტი პრობიოტიკებით (მაგალითად, ლაქტობაქტერიებით), რომლებიც კონცენტრირებულადაა თავმოყრილი აბებსა და კაფსულებში. ისინი დაცულია სპეციალური გარსით, რომელსაც კუჭის წვენი ვერ აზიანებს და მხოლოდ ნაწლავებში იხსნება.
ამჟამად პრობიოტიკებს ექიმის დანიშნულების გარეშეც ფართოდ იყენებენ, მაგრამ უნდა განისაზღვროს, რამდენად აუცილებელია მათი მიღება, მით უმეტეს მაშინ, როდესაც საქმე წლამდე ასაკის ბავშვს ეხება. ცოტა ხნის წინ ჩატარებულმა კვლევამ ცხადყო, რომ პრობიოტიკების დიდი დოზა იმუნიტეტდაქვეითებულ თაგვებს ხოცავს. ზოგიერთი მეცნიერის აზრით, სასარგებლო ბაქტერიების შემცველი ხელოვნური საკვები ჩვილებს მხოლოდ 4-5 თვიდან შეიძლება მივცეთ, ისიც იმ შემთხვევაში, როდესაც ბავშვს იმუნური სისტემის მხრივ დარღვევები არ აღენიშნება.
მეორე სასარგებლო ნივთიერებაა ბოჭკო, რომელსაც სინთეზური დანამატის სახით ასევე შეიძენთ აფთიაქებში. ის, გარდა იმისა, რომ საჭმლის მონელებას უწყობს ხელს, სასარგებლო ბაქტერიებსაც კვებავს.
ნაბიჯი მეორე: გაანადგურეთ უსარგებლო მიკროორგანიზმები. მათ შორის აღსანიშნავია სოკოვანი ინფექციის გამომწვევი სოკო კანდიდა, რომელიც სწრაფად მრავლდება ნაწლავის სანათურში. სოკოს საწინააღმდეგო საშუალებებს შორის საპატიო ადგილი უკავია მცენარეულ პრეპარატებს. მათ შორის ყველაზე სასარგებლოა ზეთისხილის ფოთლების ექსტრაქტი, ორეგანოს ზეთი, კაპრილის ზეთი, ვაშლის ძმარი.
ნაბიჯი მესამე: თვალი ადევნეთ, რას ჭამთ. საკვების სწორ შერჩევას ნაწლავური ფლორის მოსაწესრიგებლად დიდი მნიშვნელობა აქვს. უპირატესობა მიანიჭეთ ცოცხალ ხილს, კენკრასა და ბოსტნეულს, რომელშიც უხვად არის უჯრედისი და, რაღა თქმა უნდა, გაიმდიდრეთ რაციონი პრობიოტიკების შემცველი ნაწარმით: იოგურტით, მაწვნით, ყველით.
რაც შეეხება ფერმენტული დეფიციტით განპირობებულ კვებით აშლილობას, ორი აზრი არ არსებობს – აუცილებელია ამ ფერმენტების მიღება, მაგრამ პრეპარატის შეძენამდე აუცილებლად გაიარეთ კონსულტაცია ექიმთან და არც კვების კორექცია დაივიწყოთ.
გემრიელი და ჯანმრთელი
ასეთ საკვების პოვნა ძნელია, მაგრამ არა შეუძლებელი. გთავაზობთ იმ პროდუქტების ჩამონათვალს, რომლებიც გემრიელიც არის და ნაწლავური ფლორის მოსწესრიგებაშიც შეაქვს მოკრძალებული წვლილი.
* კვერცხი და ლორი. ამერიკელი დიეტოლოგები ირწმუნებიან, რომ კვერცხი “არეულ” მიკროფლორას ალაგებს (ყოველ შემთხვევაში, წაგეშველებათ მაინც მის დალაგებაში), ხოლო ლორი საშინლად სძულთ მავნე ბაქტერიებს.
* მარილიანი თხილი. თუ კრეკერები და ჩიფსები თქვენი საყვარელი სასუსნავია, მსხვერპლის გაღება მოგიწევთ – ეს ის საკვებია, რომელიც სოკო კანდიდას განსაკუთრებით უყვარს. თუ მარილიან სასუსნავზე უარის თქმა არ შეგიძლიათ, უმჯობესია, მარილიანი თხილი შეიძინოთ. თხილი სავსეა იმ მინერალებითა და ვიტამინებით, რომლებიც ნაწლავური ფლორის მოწესრიგებაში დაგეხმარებათ.
. სასარგებლო ნახშირწყლები. დისბიოზის დროს ნახშირწყლები საერთოდ არ არის სასურველი, მაგრამ თუ მათ გარეშე ვერ ძლებთ, გირჩევთ, არჩევანი კენკრაზე შეაჩეროთ – მასში ნახშირწყლები ცოტაა, სამაგიეროდ, ბევრია ბოჭკო და ანტიოქსიდანტური ეფექტიც აქვს.
ეს გასტრონომიული ხრიკები ნორმალური ბაქტერიული ფლორის შენარჩუნებაში დაგეხმარებათ, მაგრამ თუ დისბალანსი სერიოზულია, შესაძლოა, მკაცრი დიეტის დაცვაც კი მოგიხდეთ. ექიმის კონსულტაცია ნებისმიერ შემთხვევაში აუცილებელია.