ჰელმინთოზი, ლეიშმანიოზი, მალარია
Share:
მალარია – უხილავი ნაკბენის ხილული შედეგები
ლეიშმანიოზი – ზაფხულის საფრთხე
პარაზიტი ცოცხალი ორგანიზმია, რომელიც სხვა ორგანიზმის ხარჯზე ცხოვრობს. ხშირად ადამიანიც თავისდა უნებურად მასპინძლობს პარაზიტ ჭიებს. ზოგი მათგანი ნაკლებად მოქმედებს ჩვენს ჯანმრთელობაზე, ზოგს კი სასიკვდილო საფრთხის შექმნა შეუძლია.
საქართველოში ყველაზე გავრცელებულ პარაზიტ ჭიებზე სამედიცინო პარაზიტოლოგიისა და ტროპიკული მედიცინის კვლევითი ინსტიტუტის დირექტორი, მედიცინის დოქტორი, ექიმი პარაზიტოლოგი ირმა კოკაია გვესაუბრება.
– პარაზიტი ბაქტერიასა და ვირუსთან შედარებით მაღალგანვითარებული ორგანიზმია, რომელიც სხვა ორგანიზმის ხარჯზე ცხოვრობს და მისგან იღებს ცხოველმყოფელობისა და განვითარებისთვის საჭირო ყველა ნივთიერებას.
პარაზიტებს ორ ძირითად ჯგუფად ყოფენ: უმარტივესებად და ჰელმინთებად.
უამრტივესი ერთუჯრედიანი ორგანიზმია. შეუიარაღებელი თვალით მისი დანახვა შეუძლებელია. უმარტივესებით გამოწვეული ყველაზე გავრცელებული დაავადებებია მალარია, ლეიშმანიოზი, ლამბლიოზი, ტოქსოპლაზმოზი და სხვა.
ჰელმინთები უმარტივესებზე მაღალგანვითარებულია, მათი ზრდასრული ფორმები შეუიარაღებელი თვალითაც ჩანს. ჰელმინთების ზომები რამდენიმე მილიმეტრიდან 30-40 მეტრამდე მერყეობს.
ფორმის მიხედვით განასხვავებენ მრგვალ, მწოველ და ლენტისებურ ჭიებს, გარემოში ჰელმინთის კვერცხის ან ლარვის განვითარებისა და გადაცემის მექანიზმის მიხედვით – კონტაქტურ ჰელმინთებს, გეოჰელმინთებს და ბიოჰელმინთებს.
კონტაქტური ჰელმინთები ადამიანისგან ადამიანს საყოფაცხოვრებო ნივთებისა და ხელების საშუალებით გადაეცემა. ისინი ყველაზე გავრცელებული ჯგუფია. ამ ჯგუფის ტიპური წარმომადგენელია მახვილა, ენტერობიუს ვერმიცულარის, რომლით გამოწვეულ დაავადებასაც ენტერობიოზი ეწოდება.
გეოჰელმინთის განვითარება მასპინძლის გარეშე მიმდინარეობს. ამ დროს მისთვის აუცილებელია ნიადაგთან კონტაქტი, სათანადო აერაცია, ტემპერატურული რეჟიმი და ტენიანობა. მხოლოდ ამ ეტაპის გავლის შემდეგ შეუძლია გეოჰელმინთს ადამიანის დააავადება. ამ ჯგუფის ყველაზე ცნობილი წარმომადგენელია ასკარიდი.
ბიოჰელმინთს სიცოცხლის ყველაზე რთული ციკლი აქვს. ამ ციკლის გასავლელად მან ორი-სამი მასპინძელი უნდა გამოიცვალოს. შუალედური მასპინძელი შეიძლება იყოს ცხოველი, თევზი, მოლუსკი და სხვა. საქართველოში ბიოჰელმინთებიდან გავრცელებულია ექინოკოკი და ფასციოლა – ღვიძლისა და სანაღვლე გზების პარაზიტი.
ჰელმინთები მეტ-ნაკლები სიხშირით ყველგანაა გავრცელებული, თუმცა განსაზღვრული გეოგრაფიული განაწილება ახასიათებს. დღეს ჰელმინთოზი მაინც განვითარებადი ქვეყნების პრობლემად მიიჩნევა, სადაც ბოლომდე არ არის მოწესრიგებული კანალიზაციისა და წყალმომარაგების სისტემები, არ კონტროლდება სურსათი, ნაკლებად ხელმისაწვდომია სამედიცინო სერვისები.
არაოფიციალური მონაცემებით, აფრიკისა და აზიის ქვეყნებში ერთ ადამიანს შესაძლოა 2-3 ჰელმინთიც კი ჰყავდეს. საქართველოს შესახებ ოფიაცილური სტატისტიკური მონაცემები არ გაგვაჩნია.
ენტერობიოზი – ყველაზე გავრცელებული ჰელმინთოზი
– ენტერობიოზი, მახვილა ჭიით გამოწვეული დაავადება, ყველაზე ხშირად დიაგნოსტირებული ჰელმინთოზია. ვინაიდან ბავშვებს სათანადოდ არ აქვთ ჩამოყალიბებული ჰიგიენური ჩვევები, კონტაქტური ჰელმინთოზები, მათ შორის – ენტერობიოზიც, მათთან გაცილებით ხშირად გვხვდება.
მახვილა მრგვალ ჭიებს მიეკუთვნება, პატარა ზომისაა, გადაეცემა საყოფაცხოვრებო ნივთებით, ჭუჭყიანი ხელებით. დაავადების წყაროა ადამიანი. მახვილა ნაწლავებში ცხოვრობს და ახასიათებს მიგრაცია ანუსის მიდამოში, სადაც დიდი რაოდენობის კვერცხს დებს. ეს ანუსის მიდამოს ძლიერ ქავილს იწვევს. ქავილის დროს ბინძურდება ხელები, საიდანაც ჭიის კვერცხები სხვა ზედაპირებზე ვრცელდება. ხშირად ამავე მექანიზმით ხდება ავტოინვაზია, ანუ ადამიანის ხელმეორე ინვაზირება.
ენტერობიოზის ყველაზე ტიპობრივი სიმპტომია მუცლის პერიოდული სპაზმური ტკივილი (როგორც წესი, ჭიპის ირგვლივ) და ქავილი ანუსის მიდამოში.
მახვილა ჭია ანუსიდან შესაძლოა გოგონას სასქესო ორგანოებში გადავიდეს და ვულვოვაგინიტი გამოიწვიოს. ხანგრძლივი ინვაზიის შემთხვევაში ანუსის მიდამო ღიზიანდება, იკაწრება. აღრიცხულია ენტერობიუსით გამოწვეული აპენდიციტიც.
- – უკავშირდება თუ არა ძილში კბილების კრაჭუნი ჭიებით ინვაზიას?
– ძილში კბილების უნებლიე კრაჭუნს, ბრუქსიზმს, ხშირად აბრალებენ ჭიებით ინვაზიას. ეს კავშირი მეცნიერულად არ გახლავთ დადასტურებული, თუმცა ბოლომდე უარყოფილიც არ არის, რადგან აღრიცხულია შემთხვევები, როცა ანტიჰელმინთური პრეპარატების მიღების შემდეგ კბილების კრაჭუნი იკლებს. ბრუქსიზმის ფენომენი საბოლოოდ ჯერ კიდევ აუხსნელია. მას უკავშირებენ ემოციას, სტრესს, ძილის დარღვევას. ბრუქსიზმი მკურნალობას არ მოითხოვს.
ნერწყვდენა, სალივაციის გაძლიერება კი შესაძლოა მართლაც მიანიშნებდეს ჭიებით ინვაზიაზე, თუმცა ისიც შესაძლოა, პირის ღრუსთან დაკავშირებული სხვა პრობლემის გამოხატულება იყოს.
ხშირად ნაწლავურ ჰელმინთოზებს მსგავსი კლინიკური ნიშნები აქვს: მუცლის ტკივილი, მეტეორიზმი (შებერილობა), კუჭ-ნაწლავის დისფუნქცია, მაგალითად, ყაბზობისა და ფაღარათის მონაცვლეობა და სხვა.
დიაგნოსტიკა, მკურნალობა
- – რომელი გამოკვლევაა ინფორმაციული ენტერობიუსის აღმოსაჩენად?
– ასეთი გახლავთ ენტერობიუსის კვერცხების იდენტიფიცირება პერიანალური ნაცხის გამოკვლევით. ნაცხს ვიღებთ წებოვანი ლენტით ან ბამბით. საღამოს ბავშვს არ ჩავბანთ, დილით კი ნაცხს ვიღებთ. რაც შეეხება განავალს, მახვილას შემთხვევაში მისი გამოკვლევა ნაკლებინფორმაციულია, რადგან განავალში ძალიან იშვიათად ჩანს ამ ჭიის კვერცხები.
სხვა ჰელმინთების შემთხვევაში კი განავლის გამოკვლევის ერთჯერადი უარყოფითი პასუხი ინვაზიას არ გამორიცხავს. სხვადასხვა ავტორის მონაცემებით, განავლის 3-5-ჯერ შემოწმებაც კი ჰელმინთის აღმოჩენის მხოლოდ 80%-იან გარანტიას იძლევა, ამიტომ, თუ ჩივილების საფუძველზე ჰელმინთოზს ვეჭვობთ, უარყოფითი პასუხის შემთხვევაში გამოკვლევა უნდა გამეორდეს.
- – შესაძლებელია თუ არა ჰელმინთოზისგან თვითგანკურნება?
– სავსებით შესაძლებელია. ენტერობიუსი 1-1.5 თვე ცოცხლობს. თუ ამ პერიოდის შემდეგ ავტოინვაზია არ მოხდა, ადამიანი პარაზიტისგან გათავისუფლდება, მაგრამ საყოფაცხოვრებო პირობებში ჰიგიენის ზედმიწევნით დაცვა ძალიან ძნელია, განსაკუთრებით ბავშვებთან, ამიტომ უმჯობესია, ვუმკურნალოთ. მკურნალობა უნდა ჩაუტარდეთ ოჯახის წევრებსაც, გასნაკუთრებით მას, ვისაც ბავშვთან მჭიდრო კონტაქტი აქვს. თეთრეული უნდა გამოიცვალოს, გაირეცხოს, გაუთოვდეს, გაირეცხოს ბავშვის სათამაშოებიც. სხვა ჭიით გამოწვეული ჰელმინთოზების შემთხვევაში მთელი ოჯახის მკურნალობა არ არის საჭირო.
ასკარიდი – ჭია, რომელიც კარგად იმალება
– ასკარიდიც მრგვალ ჭიებს მიეკუთვნება. გარემოში მის კვერცხს ადამიანი გამოყოფს. ნიადაგში, შესაბამისი აერაციის, ტემპერატურის, ტენიანობის რეჟიმში, კვერცხი გადის გარდაქმნის ციკლს და განსაზღვრული ხნის შემდეგ მასში მწიფდება ინვაზიური ლარვა, რომელიც მწვანილისა და ბოსტნეულის საშუალებით ხვდება ადამიანის ნაწლავებში. ენტერობიუსისგან განსხვავებით, ასკარიდს ახასიათებს მიგრაციის ფაზა – სისხლის მიმოქცევის სისტემის საშუალებით გადადის შინაგან ორგანოებში: გულში, ფილტვში, ღვიძლში, ფილტვიდან – საყლაპავში, იქიდან კი ნაწლავში, საბოლოო ლოკალიზაციის ადგილას ბრუნდება და აქვე ამთავრებს ცხოვრებას.
- – რა განსაკუთრებული ნიშნებით შეიძლება ამოვიცნოთ ასკარიდით ინვაზია?
– მწვავე მიგრაციის ფაზაში, როდესაც ასკარიდი ფილტვებში გადადის, თავს იჩენს ალერგიული მოვლენები: ხველა, გამონაყარი, ზოგჯერ -შეშუპებაც. ამ ეტაპზე რენტგენოგრამაზე ჩანს ინფილტრატი, რომელიც ხშირად პნევმონიაში ერევათ. ასკარიდის ლარვის მიგრაციის შედეგად წარმოქმნილი ინფილტრატი რამდენიმე დღეში (მაქსიმუმ 2 კვირაში) თავისთავად ალაგდება. მას ლოფლერის მფრინავ ინფილტრატს უწოდებენ.
ნაწლავურ ფაზაში გადასვლისას წინა პლანზე წამოიწევს ნაწლავური მოვლენები: მუცლის ტკივილი, მეტეორიზმი, ნაწლავის დისფუნქცია, გულისრევის შეგრძნება, ძალიან იშვიათია სუბფებრილური ტემპერატურა. გაურთულებელ ჰელმინთოზს ჰექტიური (მაღალი) ტემპერატურა არ ახასიათებს. ზოგჯერ დაავადება უსიმპტომოდ მიმდინარეობს და მის არსებობაზე დეფეკაციის დროს გამოყოფილი პარაზიტი მიუთითებს. თუ ასკარიდოზი არ გართულდა, დაახლოებით ერთ წელიწადში ჰელმინთი თავისთავად მოკვდება და განვალთან ერთად გამოვა ნაწლავიდან. ის ადვილი შესამჩნევია, რადგან მისი სიგრძე 15-20 სმ-ია.
გართულებები
– ასკარიდს ანტიპერისტალტიკური ანუ ნაწლავის მოქმედების საწინააღმდეგო მიმართულებით მოძრაობა ახასიათებს. შესაძლოა, ამოვიდეს პირის ღრუში, გამოვიდეს ცხვირიდან, მოხვდეს სინუსებში. არის შემთხვევები, როცა ნარკოზის დროს ენდოტრაქეული მილიდან ამოდის. თუ ასკარიდი მისთვის უჩვეულო ადგილას, მაგალითად, ნაღვლის, პანკრეასის სადინარებში მოხვდა, უკან გამოსვლას ვერ მოახერხებს და მოკვდება, ადგილზე დანეკროზდება. ეს ოპერაციული ჩარევის ჩვენებაა. ასკარიდს მექანიკურად აცილებენ.
დაავადების კიდევ ერთი გართულებაა გაუვალობა. წინათ მიაჩნდათ, რომ გორგლის წარმოსაქმნელად რამდენიმე ასკარიდი იყო საჭირო, ბოლო ხანს კი დაადგინეს, რომ ნაწლავის სრულად ან ნაწილობრივ დასახშობად ორი-სამი ჭიის კონფიგურაციაც შესძლებელია.
ასკარიდოზის დიაგნოსტიკა საკმაოდ რთულია. საქმე მარტივდება, თუ პარაზიტი სხეულიდან გამოვიდა. ბოლო ხანს იყენებენ ანტისხეულების დეტექციის მეთოდს. ამ გზით განისაზღვრება G კლასის ანტისხეულები, თუმცა მათი არსებობა გადატანილ ინვაზიაზეც მიუთითებს. ამასთან, შესაძლოა, მსგავსი ჰელმინთების ანტისხეულებთან ჯვარედინი რეაქციაც გამოიწვიოს, ამიტომ ბოლომდე ვერ ვენდობით. დიაგნოსტიკის ოქროს სტანდარტად მიჩნეულია განავალსა და ნებისმიერ სხვა ბიოლოგიურ მასალაში პარაზიტის, მისი ან კვერცხის აღმოჩენა.
 ასაკრიდოზის აღმოჩენისას ოჯახის წევრებს არ ვმკურნალობთ, რადგან ეს ჭია ადამიანისგან ადამიანს არ გადაედება. თუ კვერცხმა ნიადაგში არ გაიარა გარდაქმნის მთელი ციკლი, ადამიანის ორგანიზმში მისგან ლარვა ვერ განვითარდება. დაავადება მხოლოდ ნიადაგიდან დაბინძურებული პროდუქტების მეშვეობით ვრცელდება.
ასაკრიდოზის აღმოჩენისას ოჯახის წევრებს არ ვმკურნალობთ, რადგან ეს ჭია ადამიანისგან ადამიანს არ გადაედება. თუ კვერცხმა ნიადაგში არ გაიარა გარდაქმნის მთელი ციკლი, ადამიანის ორგანიზმში მისგან ლარვა ვერ განვითარდება. დაავადება მხოლოდ ნიადაგიდან დაბინძურებული პროდუქტების მეშვეობით ვრცელდება.
ტოქსოკარა – ჰელმინთი უჩვეულო გარემოში
– არსებობს ჰელმინთები, რომლებიც მიგრაციის შემდეგ ნაწლავში კი არ ბრუნდებიან, არამედ შინაგან ორგანოებში ამთავრებენ ცხოველმყოფლობის ციკლს. ასეთები არიან ტოქსოკარა, ფასციოლა (ღვიძლში), ტრიქინელა (კუნთებში). ქსოვილოვანი ჰელმინთები ძლიერი ალერგენებია, ამიტომ ასეთი ჰელმინთოზების დროს ალერგია დიდხანს არის გამოხატული და ვლინდება ნებისმიერი სახით – ურტიკარიით, ბრონქოსპაზმით და სხვა.
ტოქსოკარიც ასკარიდის ჯგუფისაა. ის ადამიანს არ აავადებს, ძაღლის ან კატის ორგანიზმში პარაზიტობს. ადამიანი მისთვის ეკოლოგიური ჩიხია. დაავადების წყაროა ძაღლისა და კატის ფეკალიები, რომლებითაც ბინძურდება გარემო. განსაკუთრებით საშიშია ქვიშის საბავშვო მოედნები. პარაზიტის კვერცხი პირის ღრუდან ხვდება ნაწლავში, იქიდან გადადის სისხლის მომოქცევის წრეში, შინაგან ორგანოებამდე აღწევს და იქვე რჩება. ასკარიდასგან განსხვავებით, ტოქსოკარი ნაწლავში აღარ მიგრირებს. თუ ის რომელიმე შინაგან ორგანოში, მაგალითად, ღვიძლში მოხვდა, დაავადების ვისცერული ფორმა განვითარდება, თუ თვალში – თვალისა, რომელიც მხედველობის მძიმე დარღვევებს გამოიწვევს. ეს ფორმები გვხვდება როგორც იზოლირებულად, ისე ერთდროულადაც. ტოქსოკაროზის დროს შინაგან ორგანოებში გრანულომები წარმოიქმნება.
ალერგიულ მოვლენებთან ერთად ტოქსოკაროზს მუცლის ტკივილიც ახასიათებს.
როგორ ადგენენ
– ვინაიდან ტოქსოკაროზი არ არის ნაწლავის ჰელმინთოზი, მის აღმოსაჩენად უმთავრესად ანტისხეულების დეტექციას ვიყენებთ, მაგრამ ვინაიდან დაავადება ძალზე გავრცელებულია, მოსახლეობის გარკვეულ ნაწილს შესაძლოა ანტისხულების დაბალი დადებითი ტიტრი განესაზღვროს, ამიტომ ლაბორატორიულ მონაცემებს კლინიკურ სურათთან კორელაცია სჭირდება. ტოქსოკაროზს, წესისამებრ, ძალიან მაღალი (40-80%-მდეც კი) ეოზინოფილია და ჰიპერლეიკოციტოზი ახასიათებს.
განსაზღვრული ხნის შემდეგ ტოქსოკაროზი შესაძლოა თავისთავად ლიმიტირდეს, თუმცა უმეტესად ანტიჰელმინთური პრეპარატებით მკურნალობას მოითხოვს.
ექინოკოკი – ძაღლის საჩუქარი
– ექინოკოკოზის წყარო ძაღლი და ძაღლისებრთა ოჯახის სხვა წარმომადგენლები არიან. მექანიზმი ასეთია: ცხოველი გარემოში ფეკალურ მასებთან ერთად გამოყოფს ექინოკოკის კვერცხებს; ამ კვერცხებით ბინძურდება მწვანილი, ბოსტნეული და სხვა. შესაძლოა, დაბიძურდეს ძაღლის ბეწვიც. თუ ადამიანს შემთხვევით ასეთი ბეწვი გადაეყლაპა, დაავადდება. მაშასადამე, ექინოკოკოზის განვითარებაში თავად ძაღლის ბეწვი არ არის დამნაშავე, როგორც ბევრს ჰგონია. დაავადებულთა უმეტესობას ძაღლი საერთოდ არ ჰყავს. ინვაზია უმეტესად კვერცხებით დაბინძურებული მწვანილიდან ხდება.
ექინოკოკოზისთვის დამახასიათებელია შინაგან ორგანოებში ექინოკოკური ცისტების წარმოქმნა. ცისტა ერთიც შეიძლება იყოს და მრავლობითიც, მონოორგანულიც და პოლიორგანულიც. ყველაზე ხშირად აღირიცხება ღვიძლის ექინოკოკოზი, რადგან ღვიძლი პირველი ორგანოა, სადაც ნაწლავიდან წამოსული სისხლი ხვდება. გავრცელების მხრივ მეორე ადგილზეა ფილტვები. თუმცა ცისტა შეიძლება გაჩნდეს ნებისმიერ ადგილას: კუნთში, ხერხემალში, კანში. ზომაც სხვადასხვა აქვს – 1-2 სმ-დან 15-20 სმ-მდე და მეტიც. ცნობილია, რომ ცისტა წელიწადში საშუალოდ 1.5-2 სმ-ით იზრდება.
- – შესაძლებელია თუ არა რაიმე ნიშნით დაავადების ამოცნობა?
– სამწუხაროდ, ექინოკოკოზი დიდხანს უსიმპტომოდ მიმდინარეობს. ათიდან 6-7 შემთხვევაში მას სხვა პრობლემის გამო ჩატარებული ინსტრუმენტული გამოკვლევის დროს აღმოაჩენენ. გამონაკლისია თავის ტვინის ექინოკოკოზი, რომლის დროსაც ძალიან მცირე ზომის ცისტაც კი კლინიკურ გამოხატულებას იძლევა. ლოკალიზაციის კვალობაზე, მოსალოდნელია მოტორიკის (მოძრაობის) დარღვევა, წონასწორობის დარღვევა, მხედველობისა და მეტყველების პრობლემები და სხვა. სხვა ორგანოების კისტა კი, სანამ ძალიან დიდ ზომას არ მიაღწევს, არავითარი კლინიკური ნიშნით არ მჟღავნდება. შემდგომ გამოვლენილი ნიშნებიც მის მდებარეობაზეა დამოკიდებული. ღვიძლის ექინოკოკოზის დროს, წესისამებრ, უჩივიან ტკივილს ან სიმძიმის შეგრძნებას მარჯვენა ფერდქვეშა მიდამოში, თუ ცისტა ნაღვლის სადინარს აწვება – სიყვითლეს. ფილტვის ექინოკოკოზის დროს მოსალოდნელია ხველა სისხლაინი ნახველით. ზოგჯერ პაციენტი მთლიან ექინოკოკურ ცისტას ამოახველებს.
დიდი ზომის ცისტა შესაძლოა დაინფიცირდეს, რასაც მაღალი ცხელება, ინტოქსიკაციის ნიშნები მოყვება. წარმოიშობა ცისტის გასკდომის საშიშროებაც.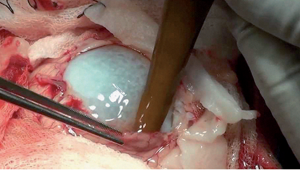
საშიში ცისტა
– ცისტის გასკდომა სიცოცხლისთვის საშიშია. ის ანაფილაქსიურ შოკს იწვევს და ზოგჯერ ლეტალურად მთავრდება. გარდა ამისა, დიდია ალბათობა, გამსკდარი ცისტა მოითესოს. საზოგადოდ, ცისტა სქელკედლიანი ბუშტია. მის შიგნით, სითხეში, დაცურავს ექინოკოკის ნაწილები, რომლებსაც სკოლექსებს ვუწოდებთ. გასკდომის შემთხვევაში სკოლექსები ორგანიზმში მიმოიფანტება და განსაზღვრული ხნის შემდეგ სხვადასხვა ადგილას გაიზრდება.
ვინაიდან ექინოკოკოზი მძიმე დაავადებაა და ცუდი პროგნოზი აქვს, მისი მკურნალობა აუცილებელია. ამისთვის ორი გზა არსებობს – ოპერაციული და კონსერვატიული. ბოლო 15 წელია, ცდილობენ, მცირე ზომის გაურთულებელი ცისტების დროს ოპერაციული მეთოდი არ გამოიყენონ. მცირე ზომისად მიიჩნევა 4 სმ-მდე ზომის ცისტა. ის ხშირად კარგად ემორჩილება მკურნალობას. სხვა შემთხვევაში ტარდება ოპერაცია, მერე კი რეციდივის საწინააღმდეგო ანტიჰელმინთური თერაპია ალბედაზოლოთ. მკურნალობის დამთავრებიდან მხოლოდ 5 წლის შემდეგ შეგვიძლია ვთქვათ დაბეჯითებით, რომ პაციენტი განიკურნა – ამის შემდეგ დაავადების რეციდივი აღარ არის მოსალოდნელი. თუ განკურნებულ ავადმყოფს კვლავ აღმოაჩნდა ექინოკოკოზი, ეს უკვე ახალი ინვაზიაა და არა ძველი.
ოპერაციული მეთოდი სხვადასხვაა: ტრანსკუტანეული (კანგავლითი) დრენირება, რომელიც ცისტის ჩხვლეტასა და სითხის ასპირაციას, ამოსრუტვას გულისხმობს, ლაპაროსკოპიული და ღია.
ზოგჯერ მდგომარეობა ინოპერაბელურია. გვქონდა შემთხვევა, ბავშვს მუცლის ღრუში ცისტების რაოდენობას ვერც კი ვუთვლიდით, ორწლიანი მედიკამენტური მკურნალობის შემდეგ განიკურნა.
ტრიქინელოზი – ცვრიანი მწვადის საზღაური
– ტრიქინელოზი ადამიანს გადაეცემა თერმულად ცუდად ან არასწორად დამუშვებული ღორის ხორცითა და მისი პროდუქტებით, ასევე – დათვისა და სხვა გარეული ცხოველების ხორცით კვებისას.
ღორის აფრიკული ცხელების გავრცელების შემდეგ საქართველოში ღორების რაოდენობა მნიშვნელოვნად შემცირდა, რამაც ტრიქინელოზის შემთხვევებიც შეამცირა, მაგრამ ბოლო ხანს ავადობამ ისევ იმატა.
ტრიქინელოზს იწვევს ტრიცჰინელლა სპირალის. ეს ერთ-ერთი ყველაზე პატარა ჰელმინთია, მაგრამ საკმაოდ პათოგენური და ძლიერ ალერგენული. თერმულად დაუმუშავებელი ან ცუდად დამუშავებული ხორცის, მაგალითად, უმად გამოყვანილი ლორის შეჭმისას ტრიქინელა კუჭ-ნაწლავის ტრაქტში ხვდება, ნაწლავს ხვრეტს და სისხლის მომოქცევის წრეში გადადის, სისხლის მეშვეობით კუნთებამდე აღწევს და განივზოლიან კუნთებში იდებს ბინას. იხვევა, კაფსულას იკეთებს და 20-30 წლის განმავლობაში რჩება იქ.
დაავადების საინკუბაციო პერიოდი 10-30 დღეა და იმაზეა დამოკიდებული, რამდენი ჰელმინთი მოხვდება ორგანიზმში.
ტრიქინელოზი იწყება მწვავედ, მაღალი ცხელებით, გულისრევა-ღებინებით და დაირეით. 2-3 დღეში ამას ემატება ძლიერი ინტოქსიკაციის ნიშნები, კუნთების ძლიერი ტკივილი, შეშუპება სახეზე და თვალების ირგვლივ.
- – ეტყობა თუ არა ხორცს ტრიქინელათი დაბინძურება?
– არა, ჭია მხოლოდ მიკროსკოპში ჩანს. ლაბორატორიაში შემოწმებული ხორცი სანდოა. არც დაავადებულია საშიში, თუ კარგად მოვხარშეთ ან შევწვით. საზოგადოდ, ჰელმინთების კვერცხების უმეტესობა თერმოლაბილურია – დუღილის ტემპერეატურაზე იხოცება, თუმცა სიცივეს, ყინვასაც კი, კარგად უძლებს.
ტრიქინელოზის დიაგნოსტიკისთვის ანტისხეულების განსაზღვრააა აუცილებელი, სხვაგვარად დაავადებას ვერ დავადასტურებთ. კლინიკურ სურათს ემატება მკვეთრად გამოხატული ჰიპერეოზინოფილია და ლეიკოციტოზი. ასიმპტომური და სუსტი ფორმები თვითლიმიტირებადიც შეიძლება იყოს, საშუალო და მძიმე კი მკურნალობას ექვემდებარება და ხშირად სტაციონარულიც არის. ზოგჯერ პაციენტები მკურნალობის შემდეგ კუნთებში მგრძნობელობის მომატებას უჩივიან.
სოლიტერი – ყველაზე გრძელი ჭია უმი ფარშის მოყვარულთათვის
– სოლიტერი ტენიიდოზების ჯგუფს ეკუთვნის. ის ძალიან დიდი ზომის ჰელმინთია. ყველაზე ცნობილი და გავრცელებულია ხარისა და ღორის სოლიტერი. მათი სიგრძე ზოგჯერ 30-40 მეტრსაც კი აღწევს, თუმცა ადამიანისთვის დიდად პათოგენური არ არის.
სოლიტერი ნაწლავური პარაზიტია და სხვა ციკლები და ფაზები არ გააჩნია. ადამიანი საკვების, მათ შორის – უმი ხორცის, მეშვეობით ინვაზირდება. სოლიტერი ხშირად გვხვდება დიასახლისებთან, რომლებიც კერძის მომზადებამდე უმ ფარშს დააგემოვნებენ ხოლმე.
ნაწლავებში მოხვედრილი კვერცხიდან სოლიტერი იზრდება. მას აქვს დასაწყისი თავი და პირველი ორი პროგლოტიდი. მათგან წარმოიქმნება ყველა სხვა ნაწილი ერთმანეთზე ასხმული პროგლოტიდები. პარაზიტის თავი მისაწოვრებით არის ჩამაგრებული ნაწლავის კედელში. პერიოდულად, დეფეკაციის დროს და მის გარეშეც, ჰელმინთს ნაწილები სწყდება და გარეთ გამოდის. შესაძლოა, ამ ნაწილის სიგრძე 1-1.5 მეტრიც კი იყოს. სოლიტერს პაციენტები ხშირად სწორედ ამ დროს აღმოაჩენენ. შესაძლოა, 4-5-მა თვემ შეუმჩნევლად გაიაროს, მერე ინტენსიური ცვენა დაიწყოს და 5-7 დღე გაგრძელდეს, მერე კი კვლავ შეწყდეს.
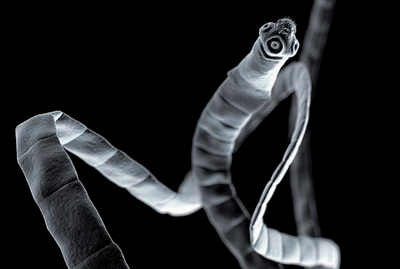 სხვა კლინიკური ნიშნებიდან ხშირია მუცლის ტკივილი. მოარული აზრის საწინააღმდეგოდ, სოლიტერი არ ასოცირდება წონის ცვლილებასთან – მატებასთან ან კლებასთან. არც ნუტრიციის დარღვევას იწვევს. ერთ-ერთი მთავარი პრობლემა ის გახლავთ, რომ პაციენტებს რატომღაც ძალიან რცხვენიათ სოლიტერით ინვაზიის, მალავენ და ჭიას წლობით ატარებენ. არადა მისგან განკურნება ძალიან ადვილია – ერთდღიანი მკურნალობა საკმარისია დაავადებისგან თავის დასაღწევად.
სხვა კლინიკური ნიშნებიდან ხშირია მუცლის ტკივილი. მოარული აზრის საწინააღმდეგოდ, სოლიტერი არ ასოცირდება წონის ცვლილებასთან – მატებასთან ან კლებასთან. არც ნუტრიციის დარღვევას იწვევს. ერთ-ერთი მთავარი პრობლემა ის გახლავთ, რომ პაციენტებს რატომღაც ძალიან რცხვენიათ სოლიტერით ინვაზიის, მალავენ და ჭიას წლობით ატარებენ. არადა მისგან განკურნება ძალიან ადვილია – ერთდღიანი მკურნალობა საკმარისია დაავადებისგან თავის დასაღწევად.
- – როგორ ხდება დიაგნოსტიკა?
– შესაძლებელია განავალში კვერცხების აღმოჩენა. პერიანალური ნაცხიც ინფორმაციულია. მაგრამ, როგორც წესი, პაციენტები მხოლოდ მას შემდეგ მოგვმართავენ, რაც განავალში სოლიტერის ფრაგმენტებს იპოვიან. ამ ფრაგმენტებით შეიძლება განისაზღვროს, ხარისაა სოლიტერი თუ ღორის. ღორისა უფრო საშიშია, რადგან შესაძლოა, ცისტიცერკოზით გართულდეს. ცისტიცერკი ღორის სოლიტერის ლარვაა, რომელიც მცირე ზომის ბუშტუკებს წარმოქმნის. ცისტიცერკი ან დამოუკიდებლად ხვდება ადამიანის ორგანიზმში, ან სოლიტერით ინვაზიისას ღებინებისა და უკან ჩაბრუნების შემდეგ ვითარდება. საბოლოოდ ის სხვადასხვა ორგანოში აღმოჩნდება. ტვინში მოხვედრილი ცისტიცერკი იწვევს გულყრებს, მხედველობის დაქვეითებას და სხვა.
ლამბლია – უფრთხილდით ჭის წყალს
– ლამბლიოზი პროტოზოული – უმარტივესი ერთუჯრედიანი ორგანიზმით გამოწვეული ინფექციაა. დაავადების წყაროა ადამიანი, რომელიც ლამბლიის ცისტებს გარემოში გამოყოფს. ინვაზირება ხდება დაბინძურებული ბოსტნეულით, უფრო მეტად კი წყლით. წყალში ლამბლია კარგად მრავლდება, ამიტომ წყლის მომწოდებელ ორგანიზაციებს ლამბლიოზსა და ამებიაზზე წყლის შემოწმება პროტოკოლით მოეთხოვებათ.
- – რა ნიშნებით ვლინდება ლამბლიოზი?
– ლამბლიები წვრილი ნაწლავის დასაწყისში ცხოვრობენ. ბევრს ეს ჭიები ქოლეცისტიტის ერთ-ერთ მიზეზად მიაჩნია, მაგრამ დიდი ხანია დამტკიცებულია, რომ ნაღვლის ბუშტთან მათ არავითარი კავშირი არ აქვთ. ნაღველი ლამბლიას 1-2 წუთში კლავს.
ლამბლიოზი აზიანებს ნაწლავის უჯრედებს – ენტეროციტებს, რის შედეგადაც შეწოვის პროცესები ირღვევა და დიარეა ვითარდება. ლამბლიოზით დაავადებულს პერიოდულად, თვეში 2-3-ჯერ, აქვს 2-3-დღიანი უმიზეზო ფაღარათი წყლისებრი და ლორწოიანი განავლით, რომელიც სისხლს არ შეიცავს. არც სუბფებრილური ტემპერატურაა გამორიცხული. გარდა ამისა, დამახასიათებელია საერთო სისუსტე, თავის ტკივილი, უმადობა. შეწოვის პროცესების დარღვევის გამო ვითარდება ცხიმში ხსნადი ვიტამინების A, D, E, K -ს დეფიციტი.
ლამბლიოზის დიაგნოსტიკა განავლის ანალიზით ხდება.
ლამბლიოზი თვითლიმიტირებადი დაავადებაა. სადავოდ მიიჩნევა, საჭიროა თუ არა მისი მკურნალობა, თუ ადამიანს კლინიკური ნიშნები არ აქვს გამოხატული.
ერიდეთ საეჭვო მკურნალობას
ბოლო დროს ინტერნეტსივრცეში ინტენსიურად ვრცელდება დეზინფორმაცია "ანტიჰელმინთური პრეპარატების" – ბაქტეფორტის, ჰელმიფორტის, დეტოქსიკის, დეზინტოქსის, ინტოქსიკის და სხვათა შესახებ. ეს პრეპარატები საეჭვო წარმოებისაა და მათ რეალიზაცია მხოლოდ ონლაინგაყიდვებით ხდება. სამედიცინო პარაზიტოლოგიის ინსტიტუტს მათთან არავითარი კავშირი არ აქვს და მათ შესახებ სტატიებში ნახსენები პირები: მუმლაძე, ჯავახიშვილი, როშალი... – არასოდეს ყოფილან ჩვენი ინსტიტუტის თანამშრომლები. ჩვენ დავუკავშირდით მოსკოვის პარაზიტოლოგიის ინსტიტუტს, რათა დაგვეზუსტებინა ინფორმაცია აღნიშნული პრეპარატების შესახებ და დაგვედგინა მწარმოებელი კომპანია. ინსტიტუტის დირექტორმა ევგენი მოროზოვმა გვითხრა, რომ ზემოთ ჩამოთვლილ წამლებთან არც მათ აქვთ კავშირი, მათი გამავრცელებლები ინსტიტუტის სახელს ბოროტად იყენებენ და მოსახლეობა შეცდომაში შეჰყავთ.
ჩვენთვის უცნობია ამ პრეპარატების წარმოშობა და შემადგენლობა, მაგრამ დანამდვილებით ვიცით, რომ ჰელმინთების სამკურნალო უნივერსალური პრეპარატი არ არსებობს.
- – მცენარეულ საშუალებებზე რას გვეტყვით?
– არსებობს შინაური წამლები, რომლებსაც, ხალხში დაგროვილი გამოცდილებას თუ ვენდობით, ზოგიერთ ჰელმინთზე გავლენა მართლაც აქვს, თუმცა ამის დასამტკიცებელად მეცნიერული და კლინიკური კვლევები არ ჩატარებულა.
თავი დაიცავით ჰელმინთებისგან
– ჰელმინთებისგან თავის დაცვა შესაძლებელია ჰიგიენური წესების დაცვით:
• საპნით იბანეთ ხელები ჭამის წინ, ქუჩიდან შემოსვლისას, ტუალეტით სარგებლობის შემდეგ, ცხოველთან ურთიერთობის შემდეგ.
• მწვანილი და ბოსტნეული საგულდაგულოდ გარეცხეთ, მანამდე კი რამდენიმე ხანს გააჩერეთ გამდინარე წყალში. სალათის ფურცლები, პრასი, ხახვი დაშალეთ და სათითაოდ გარეცხეთ გამდინარე წყლით, შეგიძლიათ, რამდენიმე ხანს მარილიან წყალში გააჩეროთ.
• ნუ მოიხმართ უმ ან თერმულად ცუდად დამუშავებულ ხორცს და მის პროდუქტებს, რძის ნაწარმს, თევზს.
• შინაურ ცხოველებს ჩაუტარეთ დეჰელმინთიზაცია.
• სასმელად არ გამოიყენოთ ღელეს, ჭის წყალი. თუ სხვა გზა არ გაქვთ, წინასწარ აადუღეთ.
– გამართლებულია თუ არა პრევენციის მიზნით ბავშვებისთვის ანტიჰელმინთური პრეპარატების მიცემა?
– ასეთი რეკომენდაცია არ არსებობს. ანტიჰელმინთური პრეპარატების ნახევარდაშლის პერიოდი 12-24 საათია, ამის შემდეგ ისინი ორგანიზმიდან გამოდის, ამიტომ ახალი ინვაზიისგან ვერ იცავს და დიდია ალბათობა, მალე ხელახლა მოგვიწიოს მათი მიცემა, გვერდითი ეფექტები კი მათაც ახასიათებთ, ამიტომ თუ ეჭვი გაგიჩნდათ, უმჯობესია, ექიმს მიმართოთ და კოპეტენტური რჩევა მივიღოთ.
გახსოვდეთ, ჰელმინთებისგან თავის დაცვის საუკეთესო გზა ჰიგიენის ნორმების ზედმიწევნით დაცვაა.
მალარია – უხილავი ნაკბენის ხილული შედეგები
მალარია ინფექციურ დაავადებათა ჯგუფია, რომელსაც პლაზმოდიუმის გვარის სისხლის უმარტივესი პარაზიტი იწვევს. ბუნებრივ პირობებში ის ანოფელესის გვარის მდედრი კოღოს ნაკბენით გადაეცემა. ადამიანს მალარიით პლაზმოდიუმის ოთხი სახეობა აავადებს. მათ შორის ყველაზე გავრცელებული და საშიშია ტროპიკული მალარიის გამომწვევი Pლასმოდიუმ ფალციპარუმ-ი და სამდღიური მალარიის გამომწვევი Pლასმოდიუმ ვივახ მალარია.
სად გვხვდება
მალარია ბუნებრივ-ენდემური დაავადებაა. მისი გავრცელება ბუნებრივი ფაქტორებითაა შეზღუდული – მხოლოდ იმ რეგიონებში გვხვდება, სადაც მისთვის სასიცოცხლოდ აუცილებელი ყველა პირობაა. ასეთ ადგილებს მალარიოგენურ რეგიონებს უწოდებენ.
რაზეა დამოკიდებული რეგიონის მალარიოგენურობა?
* ტემპერატურაზე, რომელიც ხელს უწყობს კოღო ანოფელესის ორგანიზმში პარაზიტის სქესობრივი მომწიფების პროცესის დასრულებას;
• რეგიონში ანოფელესის გვარის კოღოების არსებობაზე, რომელთაც უნარი შესწევთ, უმასპინძლონ მალარიის გამომწვევს;
* პირობებზე, რომლებიც ხელს უწყობს მდედრ ანოფელესს, მიაღწიოს ზრდასრულ ასაკს და ეპიდემიოლოგიურად საშიში გახდეს;
* მდედრი კოღოს ადამიანთან კონტაქტის შესაძლებლობაზე;
* რეგიონში მოსახლეობის არსებობაზე.
მალარიოგენურად მიიჩნევა მხოლოდ ის რეგიონი, სადაც თავმოყრილია ზემოთ ჩამოთვლილი ყველა ფაქტორი. ერთი მათგანის არარსებობა საკმარისია, რომ ტერიტორია მალარიოგენურად აღარ ჩაითვალოს.
რეგიონის მალარიოგენურობის განმსაზღვრელ ორ უმთავრეს პირობას წარმოადგენს გარემო, რომელიც ხელს უწყობს მდედრ ანოფელესს, მიაღწიოს ზრდასრულ ასაკს და ეპიდემიოლოგიურად საშიში გახდეს და ადამიანთან მისი კონტაქტის შესაძლებლობა, ამიტომ მალარიასთან ბრძოლა, უწინარეს ყოვლისა, ამ ორ ფაქტორზე ზემოქმედებას გულისხმობს.
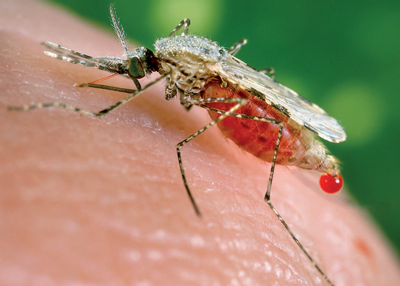 როგორ გადაეცემა
როგორ გადაეცემა
კოღო ანოფელესი დაავადებული ადამიანის სისხლთან ერთად ამოწოვს პლაზმოდიუმს, რომელიც მის ორგანიზმში სქესობრივი მომწიფებისა და გამრავლების ციკლს გადის. ციკლის დასასრულს ახალგაზრდა პლაზმოდიუმები კოღოს სანერწყვე ჯირკვლებში აღწევენ და ჯანმრთელი ადამიანის კბენისას კოღოს ნერწყვთან ერთად ხვდებიან მის სისხლში. სისხლს პლაზმოდიუმი ღვიძლამდე მიაქვს, სადაც ის არასქესობრივი გზით მრავლდება. ახალგაზრდა პარაზიტები სისხლში გადადიან და ერითროციტებში იჭრებიან.
არსებობს ინფექციის გავრცელების კიდევ ორი გზა: დედისგან ნაყოფის ან ახალშობილის ინფიცირება მუცლად ყოფნის პერიოდში ან მშობიარობის დროს და ინფიცირებული სისხლის გადასხმა.
როგორ ამოვიცნოთ
ისევე როგორც ინფექციურ დაავადებათა უმრავლესობას, მალარიასაც აქვს საინკუბაციო პერიოდი – დრო კოღოს კბენიდან პირველი სიმპტომის გამოვლენამდე. საქართველოში გავრცელებული სამდღიური მალარიის საინკუბაციო პერიოდი 10-30 (საშუალოდ – 14-15) დღეა. იშვიათად დაავადების კლინიკურ მანიფესტაციას შესაძლოა უფრო მეტი ხანი, მაგალითად, 3-4 თვე დასჭირდეს. ამის შემდეგ იწყება ცხელების შეტევები. სამდღიური მალარიის დროს შეტევა ყოველ მესამე დღეს მეორდება. ავადმყოფს ამცივნებს, ფითრდება, ცხვირი და ტუჩები ულურჯდება, სტკივდება სახსრები, კუნთები და თავი, აკანკალებს. ასე გრძელდება 30 წუთიდან 2-3 საათამდე. შემცივნებას ცხელება მოსდევს – ავადმყოფი თანდათან თბება, სიცხისგან სახე უწითლდება, პირი უშრება, თავის, წელისა და კიდურების ტკივილი უძლიერდება, მაღალი (39-400ჩ) ტემპერატურის გამო ზოგჯერ გონება ებინდება, ბოდავს, ეწყება გულისრევა და ღებინება. რამდენიმე საათის შემდეგ ტემპერატურა ერთბაშად ეცემა და იწყება ძლიერი ოფლდენა. 1-2 საათის შემდეგ ოფლის დენა წყდება, ტემპერატურა ნორმამდე და ნორმის ქვემოთაც კი ჩამოდის. ავადმყოფი მშვიდდება და იძინებს. გამოძინების შემდეგ ის თავს უკეთ გრძნობს, მაგრამ შემდგომ, შეტევების განმეორებისდაკვალად, მისი მდგომარეობა თანდათან მძიმდება. მალარიის ყოველგვარ ფორმას თან ახლავს ანემია, ღვიძლისა და ელენთის გადიდება.
12-14 შეტევის შემდეგ პროცესი ცხრება, თუმცა 1-3 თვის შემდეგ დაავადება შესაძლოა ხელახლა გამწვავდეს. ამას ახლო რეციდივი ეწოდება. სამდღიურ მალარიას ახასიათებს შორეული რეციდივიც, რომელიც მომდევნო წლის გაზაფხულზე ვითარდება, ვინაიდან პარაზიტები ღვიძლში დიდხანს ცოცხლობენ.
დიაგნოსტიკა
ექიმმა კლინიკურ სურათთან ერთად უნდა გაითვალისწინოს რეგიონის ეპიდემიოლოგიური მონაცემებიც. ყველა ამ პარამეტრის გათვალისწინებით მალარიაზე ეჭვის მიტანის შემთხვევაში საჭიროა დაავადების ლაბორატორიული დადასტურება. ამისთვის ცხელების დროს იღებენ სისხლს და მიკროსკოპიულად იკვლევენ მალარიის პლაზმოდიუმების აღმსოაჩენად. ვინაიდან ავადმყოფობის დასაწყისში სიმპტომები არასპეციფიკურია, აუცილებელია დიფერენციული დიაგნოსტიკის ჩატარება მუცლის ტიფის, ბრუცელოზის, შებრუნებითი ტიფისა და ზოგიერთი სხვა ინფექციური დაავადების მიმართ.
ცხელების მქონე ყველა პაციენტს სჭირდება მალარიაზე გამოკვლევა? ცხადია, არა. სწორედ ამ დროს არის საჭირო ეპიდემიოლოგიური მონაცემების გათვალისწინება. მალარიაზე გამოკვლეულ უნდა იქნეს გაურკვეველი ცხელების მქონე პაციენტი, თუ ის უკანასკნელი ორი წლის განმავლობაში იმყოფებოდა ტროპიკულ სარტყელში, ბოლო სამი თვის განმავლობაში ჩაუტარდა სისხლის გადასხმა ან აღენიშნება ღვიძლისა და ელენთის გადიდება და გაურკვეველი წარმომავლობის ანემია.
მკურნალობის შესახებ
მალარიას დღეს წარმატებით მკურნალობენ მალარიის საწინააღმდეგო პრეპარატებით. ეფექტიანი მკურნალობისთვის საჭიროა ექიმ პარაზიტოლოგის ან ინფექციონისტის კონსულტაცია. სპეციალისტი შეაფასებს პაციენტის მდგომარეობას და კლინიკური სურათის, ასაკისა და სხვა მონაცემების გათვალისწინებით ოპტიმალურ თერაპიას დაუნიშნავს. თვითმკურნალობა დაუშვებელია. ბავშვებს და ორსულებს განსაკუთრებული ყურადღება სჭირდებათ, ამიტომ მათ საავადმყოფოში უნდა უმკურნალონ. პაციენტმა ზედმიწევნით უნდა შეასრულოს ექიმის დანიშნულება და ბოლომდე მიიყვანოს მკურნალობის კურსი. წინააღმდეგ შემთხვევაში შესაძლოა დაავადება გაურთულდეს, რეციდივი განუვითარდეს ან პარაზიტმატარებელი გახდეს.
მალარია მსოფლიოში და საქართველოში
ამჟამად მალარიის ენდემურ რეგიონებში მსოფლიოს ასზე მეტი ქვეყანაა მოქცეული. ჯანმრთელობის მსოფლიო ორგანიზაციის (ჯანმო) მონაცემებით, ყოველწლიურად ავადდება 350-500 მილიონამდე ადამიანი და აქედან მილიონ სამას ათასამდე შემთხვევა (უმეტესად – 5 წლამდე ასაკის ბავშვებთან) სიკვდილით მთავრდება.
მალარია მსოფლიო მედიცინისთვის საზოგადოებრივი ჯანმრთელობის ერთ-ერთ უმთავრეს პრობლემას წარმოადგენს, რომელსაც გლობალური კლიმატური ცვლილებებისა და მზარდი მიგრაციის ფონზე სულ უფრო მეტი ქვეყანა ეჯახება.
მალარია საქართველოში ძველი დროიდანვე ფართოდ იყო გავრცელებული, იწვევდა მაღალ სიკვდილიანობას და უზარმაზარ ეკონომიურ დანაკარგს. გასული საუკუნის 1920-იან წლებში ეს დაავადება კოლხეთის დაბლობსა (დასავლეთ საქართველო) და ალაზნის ველზე (აღმოსავლეთ საქართველო) მოსახლეობის დაახლოებით 30%-ს ჰქონდა. შემთხვევების დიდი ნაწილი სიკვდილით სრულდებოდა.
ადგილობრივი მალარიისგან, რომელიც განსაზღვრულ ეპიდემიურ კერებში ვრცელდება, მიჯნავენ შემოტანილ მალარიას. ჩვენს ქვეყანაში სწორედ შემოტანილი მალარიის შემთხვევები აღირიცხება.
საქართველოში მალარიას ახასიათებს მკვეთრად გამოხატული სეზონურობა. დაავადების გავრცელება ხდება მაისიდან ოქტომბრის ჩათვლით.
როგორ ვებრძვით
1924 წელს საქართველოში დაარსდა პარაზიტოლოგიისა და ტროპიკული მედიცინის ინსტიტუტი. სპეციალიზებული სამედიცინო ქსელის შექმნამ და ინსტიტუტის ხელმძღვანელობით მალარიის საწინააღმდეგო კომპლექსური ღონისძიებების ჩატარებამ 1954 წლისათვის ავადობა მკვეთრად შეამცირა, 1961 წლისთვის მალარია პრაქტიკულად აღმოიფხვრა, 1970 წლისთვის კი მიღწეულ იქნა მისი სრულყოფილი და მყარი ელიმინაცია (განდევნა-გაქრობა), თუმცა ქვეყნის ტერიტორიის დიდ ნაწილზე კლიმატური პირობებისა და გადამტანი კოღოს არსებობის გამო სიტუაცია პოტენციურად საშიში რჩებოდა. ამავე დროს, ყოველწლიურად რეგისტრირდებოდა მალარიის შემოტანილი შემთხვევები. 1991 წლიდან სოციალურ-ეკონომიურმა ცვლილებებმა და მოსაზღვრე ქვეყნებში მალარიის ეპიდემიებმა ხელი შეუწყო საქართველოში მალარიის ადგილობრივი კერების გაჩენას. 1996 წელს ლაგოდეხის რაიონში 1970 წლის შემდეგ პირველად აღირიცხა მალარიის რამდენიმე ადგილობრივი შემთხვევა.
დაავადების გავცელების მაღალი პოტენციალისა და ეპიდემიის რისკის გამო 2000 წლიდან საქართველოს ჯანდაცვის სამინისტრომ ჯანმო-სა და გლობალური ფონდის დახმარებით აამოქმედა  მალარიის კონტროლისა და პროფილაქტიკის სახელმწიფო პროგრამა. ამის შედეგად 2004 წლიდან 2009 წლამდე რეგისტრირებული შემთხვევების რაოდენობა 472-დან 1-მდე შემცირდა, 2013 წელს კი არც ერთი ადგილობრივი შემთხვევა არ გამოვლენილა, მხოლოდ 7 შემოტანილი შემთხვევა აღირიცხა. ისიც უნდა ითქვას, რომ 1996 წლიდან აღრიცხული მალარიის არც ერთი შემთხვევა არ დასრულებულა ლეტალური შედეგით. 2000-2009 წლებში შემთხვევათა 92% სოფლის მოსახლეობის წილად მოდიოდა.
მალარიის კონტროლისა და პროფილაქტიკის სახელმწიფო პროგრამა. ამის შედეგად 2004 წლიდან 2009 წლამდე რეგისტრირებული შემთხვევების რაოდენობა 472-დან 1-მდე შემცირდა, 2013 წელს კი არც ერთი ადგილობრივი შემთხვევა არ გამოვლენილა, მხოლოდ 7 შემოტანილი შემთხვევა აღირიცხა. ისიც უნდა ითქვას, რომ 1996 წლიდან აღრიცხული მალარიის არც ერთი შემთხვევა არ დასრულებულა ლეტალური შედეგით. 2000-2009 წლებში შემთხვევათა 92% სოფლის მოსახლეობის წილად მოდიოდა.
საქართველოში მკვიდრი მოსახლეობის მაღალი რისკის ჯგუფები ბინადრობენ აღმოსავლეთით – აზერბაიჯანის საზღვართან და დასავლეთით – შავი ზღვის პირას მიმდებარე ტერიტორიაზე. ცხოვრების აქტიური წესის გამო მამაკაცებს შორის ავადობა უფრო ხშირია.
საქართველოში მალარიის გადაცემისთვის საჭირო ბუნებრივი პირობები ტერიტორიის დაახლოებით ნახევარზე ვრცელდება. ამ რეგიონებშია განლაგებული დასახლებული პუნქტების 80% და ცხოვრობს საქართველოს მოსახლეობის 93%. ე.ი. მოსახლეობის აბსოლუტური უმრავლესობა ბინადრობს იმ ადგილებში, სადაც არსებობს მალარიის გავრცელების რისკი. ამიტომ არის, რომ დიდი ყურადღება ეთმობა პროფილაქტიკურ ღონისძიებებს. 2013 წელს საქართველოში 48 000 კვ. მეტრზე მეტი ფართობი დამუშავდა სპეციალური ინსექტიციდით. იმ ტერიტორიებზე, სადაც უკვე მოხდა მალარიის ელიმინაცია, ყურადღება უნდა მიექცეს ამ სტატუსის შენარჩუნებას. განსაკუთრებული აქცენტი უნდა დაისვას შემოტანილი მალარიის პრობლემის გადაჭრაზე.
ლეიშმანიოზი – ზაფხულის საფრთხე
ზაფხულის მოახლოებასთან ერთად იმატებს პარაზიტებით დასნებოვნების რისკიც. განსაკუთრებით ლეიშმანიოზს ვუფრთხით. მისგან თავის დაცვა ძნელია – ვინ იცის, საიდან დაგვატყდება თავს მფრინავი საფრთხე. რატომ მფრინავიო, იკითხავთ. საქმე ის არის, რომ ლეიშმანიოზის გამომწვევი კოღოს გადააქვს. დაავადებისგან თავის დასაცავად კარგად უნდა ვიცნობდეთ მის მიმდინარეობას და გავრცელების მექანიზმს.
ლეიშმანიოზი პარაზიტული დაავადებაა, რომელსაც უჯრედშიდა პარაზიტი ლეიშმანია იწვევს. ის უმეტესად ტროპიკულ და სუბტროპიკულ ქვეყნებში გვხვდება. ამერიკის შეერთებულ შტატებში ლეიშმანიოზით დაავადების შანსი მცირეა, მაგრამ მაღალი რისკის ქვეშ აღმოჩნდებით, თუ ზაფხულში შუა აღმოსავლეთში, ცენტრალურ ან სამხრეთ ამერიკაში, აზიაში, აფრიკაში ან სამხრეთ ევროპაში გადაწყვეტთ მოგზაურობას.
ლეიშმანიოზი საქართველოშიც გვხვდება. ჩვენში დაავადების ორი ფორმაა გავრცელებული – კანისა და ვისცერული. კანის ლეიშმანიოზი შედარებით იშვიათია, ყოველწლიურად მისი საშუალოდ 8-10 შემთხვევა დასტურდება ლაბორატორიულად, არც კლინიკური მიმდინარეობა იძლევა შეშფოთების საფუძველს. ვისცერულ ლეიშმანიოზზე იმავეს ვერ ვიტყვით. ის საკმაოდ აქტუალური პრობლემაა, საქართველოში ყოველწლიურად მისი 120-126 ლაბორატორიულად დადასტურებული შემთხვევა აღირიცხება, ამასთან, კანის ლეიშმანიოზისგან განსხვავებით, მძიმე მიმდინარეობა ახასიათებს.
სად გვხვდება
საქართველოში ვისცერული ლეიშმანიოზი ყველაზე მეტად თბილისსა და მის შემოგარენშია გავრცელებული, თუმცა გვხვდება კახეთსა და ქვემო ქართლშიც. დასავლეთ საქართველოში დადგენილი ლოკალური კერა ქუთაისია, თუმცა მიგრაციული პროცესები არც დაავადების სხვა რეგიონებში გავრცელებას გამორიცხავს. დასნებოვნებისთვის დაავადების სეზონზე თბილისში ხანმოკლე ვიზიტიც საკმარისია. სეზონი აპრილის ბოლოდან ოქტომბრამდე გრძელდება, რადგან ფლებოტომუსს აქტივობისთვის სჭირდება სითბო. ზამთრობით ლეიშმანიოზით ინფიცირების საფრთხე ქრება.
რას ვერიდოთ
ქალაქის პირობებში დაავადების წყარო უმთავრესად ძაღლია – როგორც მაწანწალა, ისე ოჯახის, მოვლილი. ლეიშმანიოზის წყარო შეიძლება სხვა ცხოველიც იყოს, მაგალითად, ტურა, მელა, თუმცა ქალაქს ისინი ნაკლებ საფრთხეს უქმნიან.
ადამიანის დასნებოვნება ამგვარად ხდება: ლეიშმანიოზით დაავადებულ ძაღლს კბენს ფლებოტომუსი, რომელიც შემდეგ კბენს ადამიანს და დაავადების გამომწვევს გადასცემს.
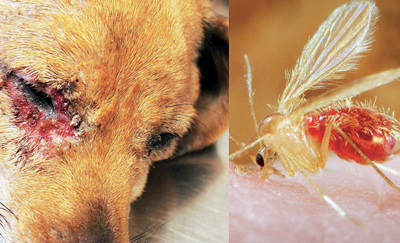 როგორ ამოვიცნოთ ავადმყოფი ძაღლი
როგორ ამოვიცნოთ ავადმყოფი ძაღლი
ლეიშმანიოზი მხოლოდ ადამიანებს როდი აზარალებს – ის ძაღლებსაც დიდ საფრთხეს უქადის. ინფიცირების პირველ დღეებში მათ, როგორც წესი, არაფერი ეტყობათ, მერე კი ეწყებათ ბეწვის ცვენა, წონის კლება, სისხლდენა, უჩნდებათ წყლულები. ლეიშმანიოზით დაავადებული ძაღლის განკურნება პრაქტიკულად შეუძლებელია. არსებობს რეკომენდაცია, ის დააძინონ, თუმცა საბოლოო გადაწყვეტილებას პატრონი იღებს.
ვის ემუქრება
ლეიშმანიოზი შეიძლება ნებისმიერ ასაკობრივ ჯგუფში შეგვხვდეს, თუმცა ყველაზე ხშირია 3 წლამდე ასაკის ბავშვებთან. წინათ დაავადებულთა თითქმის 90% ბავშვი იყო, ბოლო ხანს ეს მაჩვენებელი შეიცვალა – მოიმატა ზრდასრული კონტინგენტის წილმა. მატება უმთავრესად აივინფიცირებულთა ხარჯზე მოხდა, რადგან ლეიშმანია კარგად იკიდებს ფეხს დაბალი იმუნური სტატუსის მქონე პირების ორგანიზმში.
საშიში ნიშნები
ფლებოტომუსის კბენიდან რამდენიმე დღის ან კვირის შემდეგ კანზე ჩნდება გამკვრივებული, მოვარდისფრო ან ოდნავ პიგმენტირებული კვანძი, რომელშიც შესაძლებელია ლეიშმანიების აღმოჩენა. განუვითარდება თუ არა დაკბენილ ადამიანს დაავადება, არაერთ ფაქტორზეა დამოკიდებული, მათ შორის – პარაზიტის სახეობასა და პაციენტის იმუნურ სისტემაზეც. ზოგჯერ პროცესი ლოკალურად მთავრდება და არ პროგრესირებს, მაგრამ თუ ადამიანის იმუნური სისტემა არასრულფასოვანია, პროცესი გენერალიზდება და ვისცერული ლეიშმანიოზი ვითარდება.
ლეიშმანიოზს ხანგრძლივი საინკუბაციო პერიოდი აქვს, რაც იმას ნიშნავს, რომ დაავადების პირველი სიმპტომები ინფიცირებიდან დაახლოებით 4-6 თვის შემდეგ იჩენს თავს. ამიტომაა, რომ გამოვლენილი შემთხვევების რიცხვი, წესისამებრ, ზამთარში ან გაზაფხულის დამდეგს იმატებს. ეს ის პაციენტები არიან, რომლებიც ზაფხულში დაკბინა დაავადების გადამტანმა.
დაავადებას განსაკუთრებული, სპეციფიკური ნიშნები არ ახასიათებს. ექიმმა ლეიშმანიოზზე მაშინ უნდა მიიტანოს ეჭვი, როცა პაციენტს აღენიშნება მაღალი (38-39 გრადუსი და მეტი) მაჩვენებლების მქონე გახანგრძლივებული ცხელება, რომელიც არ ემორჩილება ანტიბიოტიკურ თერაპიას. ცხელებას, წესისამებრ, თან ახლავს შემცივნება და ისეთი არასპეციფიკური ნიშნები, როგორებიცაა ოფლიანობა და წონის კარგვა. ცხელებასთან ერთად საწყის სტადიაზე ავადმყოფი უჩივის ზოგად სისუსტეს, უგუნებობას, უმადობას.
არასპეციფიკური სიმპტომების გამო ლეიშმანიოზის დიაგნოზს ადრეულ ფაზაში, სამწუხაროდ, იშვიათად სვამენ. დაავადებას მკურნალობენ როგორც მწვავე რესპირატორულ ინფექციას, ფილტვების ანთებას, ანგინას, თუმცა, ცხადია, უშედეგოდ. განსაზღვრული ხნის შემდეგ ჩამოთვლილ სიმპტომებს ემატება სიფითრე, მუცლის გარშემოწერილობის ზრდა, რაც ღვიძლისა და ელენთის გადიდებითაა გამოწვეული. ლეიშმანიოზს შესაძლოა მეორეული ინფექციაც დაერთოს თან და პაციენტს დაეწყოს ანგინა, ხველა. ყოველივე ამის გამო დღეს მიდგომა ასეთია: ვისცერულ ლეიშმანიოზზე საეჭვოდ მიიჩნევა პაციენტი, რომელსაც აღენიშნება 10-14 დღეზე ხანგრძლივი არამოტივირებული ცხელება ღვიძლისა და ელენთის გადიდების თანხლებით. ყველა ასეთი პირი ლეიშმანიოზზე უნდა გამოიკვლიონ.
1-2 კვირის შემდეგ საერთო მდგომარეობა საგრძნობლად მძიმდება. დაავადება ხშირად რთულდება ბრონქიტითა და პნევმონიით. გადიდებულია პერიფერიული ლიმფური კვანძები. ანემია მკვეთრად არის გამოხატული. აღინიშნება ლეიკოპენია, მცირდება თრომბოციტების რაოდენობა.
დაავადების შორს წასულ შემთხვევებში ავადმყოფი მკვეთრად იკლებს წონას, უჩივის უმადობასა და ფაღარათს. ვითარდება მძიმე ანემია. ზოგჯერ ცვლილებები წარმოიშობა ძვლის ტვინშიც. მოსალოდნელია ნუშურების, პირის ღრუს ლორწოვანის, ღრძილების ნეკროზი. ხშირია ჰემორაგიული სინდრომი – სისხლჩაქცევები კანსა და ლორწოვანში, სისხლდენა ცხვირიდან, კუჭ-ნაწლავის ტრაქტიდან. ავადმყოფს აქვს დამახასიათებელი შესახედაობა: კანი – ანემიური, ცვილისფერი, ზოგჯერ – მიწისფერი, ხილული ლორწოვანები – ძლიერ ფერმკრთალი. კანქვეშა ცხიმი კიდურებზე განლეულია, სახეზე კი შენარჩუნებული; კუნთების ტონუსი დაქვეითებულია; ელენთისა და ღვიძლის გადიდების გამო მუცელი დიდდება. მკვეთრმა სპლენომეგალიამ შესაძლოა ასციტი, შეშუპება გამოიწვიოს, ანემიამ და ინტოქსიკაციამ კი – გულის უკმარისობის ნიშნები.
დროული დიაგნოზი = გადარჩენის მაღალ შანსს
როგორც ითქვა, არასპეციფიკური მიმდინარეობის გამო ლეიშმანიოზის დროული დიაგნოსტიკა რთულია, თუმცა ეჭვის მიტანის შემთხვევაში – იოლი. საბედნიეროდ, დიაგნოსტიკისთვის დღეს ყოველგვარი საშუალება არსებობს. პირველადი დიაგნოსტიკა კლინიკური ნიშნების საფუძველზე ხდება. ძალზე ინფორმაციულია სისხლის საერთო ანალიზიც. წესისამებრ, პაციენტს აღენიშნება ანემია, ლეიკოციტებისა და თრომბოციტების რაოდენობის მკვეთრი შემცირება და ედსის მომატება, თუმცა ყველა ეს მაჩვენებელი შეიძლება არაერთი სხვა დაავადების დროსაც შეგვხვდეს, ამიტომ დიაგნოზის დასადასტურებლად კვლევის სპეციფიკურ მეთოდებს მიმართავენ. ერთი მათგანია სისხლში გამომწვევის საწინააღმდეგო ანტისხეულების განსაზღვრა. ხშირად იყენებენ ძვლის ტვინის პუნქციასაც. ამ დროს მიკროსკოპის საშუალებით ძვლის ტვინის ასპირატში ლეიშმანიოზის გამომწვევის აღმოჩენაა შესაძლებელი. გარდა ამისა, არსებობს მოლეკულური დიაგნოსტიკის მეთოდი, პოლიმერიზაციის ჯაჭვური რეაქცია.
ვისცერული ლეიშმანიოზი იმ დაავადებათა რიცხვს ეკუთვნის, რომელთა დროულ დიაგნოსტიკასაც უდიდესი მნიშვნელობა აქვს. ლეტალური შედეგით, წესისამებრ, სწორედ ნებაზე მიშვებული ან მეტისმეტად გვიან დიაგნოსტირებული შემთხვევები სრულდება. თუ სათანადო მკურნალობა დროულად არ ჩატარდა, თავს იჩენს სიცოცხლესთან შეუთავსებელი გართულებები. თრომბოციტოპენიის გამო ვისცერული ლეიშმანიოზის ერთ-ერთი ყველაზე ხშირი გართულება თრომბოჰემორაგიული სინდრომია, პაციენტები ყველაზე ხშირად სწორედ შინაგანი სისხლდენით იღუპებიან. იმუნოსუპრესიის ფონზე ხშირია სეფსისით გართულებაც, რომელიც ძალიან სწრაფად პროგრესირებს და სიკვდილის მიზეზად იქცევა.
მკურნალობის გეგმა
ვისცერული ლეიშმანიოზი თავისთავად არ გაივლის. რაც უფრო ადრე დაისმება დიაგნოზი და დაიწყება ადეკვატური მკურნალობა, მით მეტია გადარჩენის შანსი და უკეთესია პროგნოზი. დიაგნოზის დასმის შემდეგ აუცილებელია პაციენტის სტაციონარში გადაყვანა. მკურნალობის ხანგრძლივობა იმაზეა დამოკიდებული, რომელ სქემას შეარჩევს ექიმი. ამჟამად საქართველოში ლეიშმანიოზის სამკურნალოდ ორ პრეპარატს იყენებენ. მეგუმინის ანთიმონიატით მკურნალობის კურსი უფრო ხანგრძლივია – დაახლოებით 28 დღე. მას ტოქსიკურობაც ახასიათებს, რის გამოც პაციენტის მონიტორინგია საჭირო. მეორე პრეპარატი, რომელიც დღეს მსოფლიოში საუკეთესოდ მიიჩნევა, არის ლიპოსომური ამფიტერიცინი, რომელიც მკურნალობის მოკლე კურსს მოითხოვს.
კანის ლეიშმანიოზი
კანის ლეიშმანიოზი, ვისცერულისგან განსხვავებით, მხოლოდ კანს აზიანებს, სხვა სისტემური გამოვლინებები არ ახასიათებს. ხშირად ის ვისცერული ლეიშმანიოზის ერთ-ერთი ფორმა ჰგონიათ. სინამდვილეში კანის ლეიშმანიოზი დამოუკიდებელი დაავადებაა და სხვა გამომწვევი ჰყავს. დაავადების პირველი და დამახასიათებელი სიმპტომია ნაკბენ ადგილას კანის დაზიანება და დაწყლულება. ნაკბენი და, ამის კვალობაზე, წყლულებიც უმეტესად სხეულის ღია ადგილებზე, კიდურებსა და სახეზე გვხვდება. ხშირად დაწყლულებული უბანი ინფიცირდება და ჩირქდება, თუმცა პროცესი ლოკალურია და არასოდეს იღებს სისტემურ, მძიმე ფორმას. ზოჯერ დაავადება ერთი წლის შემდეგ თვითლიმიტირებას განიცდის, მაგრამ ამ დროს, წესისამებრ, რჩება არასასიამოვნო, დამახასიათებელი ნაწიბური. მკურნალობა ადგილობრივი საშუალებებით – ლუკალტინის ინექციებითა და შესაბამისი მალამოთია რეკომენდებული.
როგორ დავიცვათ თავი
ლეიშმანიოზის პრევენციისთვის სისტემური მოქმედებაა საჭირო, რაშიც აუცილებელია როგორც ადგილობრივი მთავრობის ჯანდაცვის სექტორის, ისე თითოეული მოქალაქის ჩართვა. უპირველეს ყოვლისა, აუცილებელია დაავადების ბუნებრივ რეზერვუარებსა და გადამტანებთან ბრძოლა: დაავადებული ძაღლების დროული გამოვლენა, დასახლებულ ტერიტორიაზე მაწანწალა ძაღლების პრობლემის მოგვარება. მღრღნელებისა და მტაცებლების სოროები, თუ ისინი დასახლებული პუნქტიდან 300 მეტრამდე მანძილზეა, ინსექტიციდებით უნდა დამუშავდეს. მოქალაქეებსაც მეტი ყურადღება მართებთ. ძაღლის პატრონებმა აუცილებლად უნდა ატარონ თავიანთი ოთხფეხა მეგობრები ვეტერინართან გეგმური გასინჯვისთვის. მოსკიტების აქტივობის სეზონზე რეკომენდებულია შენობების აბადვა და ინსექტიციდებით დამუშავება.
მოამზადეს: მარი აშუღაშვილმა და თამარ არქანიამ