სისსხლძარღვთა დაავადებები
Поделитесь:
მაღალი ტექნოლოგიები სისხლძარღვთა დასახმარებლად
სისხლძარღვთა სისტემა ჩაკეტილი, კარგად ორგანიზებული სისტემაა, რომლის სიჯანსაღესა და გამართულ მუშაობაზეც მნიშვნელოვანწილადაა დამოკიდებული ჩვენი ჯანმრთელობა და სიცოცხლე. სწორედ მათი საშუალებით მიედინება ჩვენს ორგანიზმში ჯადოსნური სითხე – სისხლი. სისხლძარღვებს, რომლებიც გულიდან გამოდის და ორგანოთა სისხლმომარაგებას უზრუნველყოფს, არტერიები ეწოდება. ორგანოებიდან გულისკენ სისხლი ვენებს მიაქვთ. დიდი ზომის არტერიები იყოფა არტერიოლებად, რომლებიც, თავის მხრივ, უწვრილეს სისხლძარღვებად – კაპილარებად იტოტება. სწორედ კაპილარები აღწევენ ქსოვილებში.
კაპილარებში სისხლი მსხვილ სისხლძარღვებთან შედარებით ნელა მიედინება. ამის წყალობით ქსოვილებში აირთა და საჭირო ნივთიერებათა ცვლა ხორციელდება.
საკვების მიტანასთან ერთად, ბუნებრივია, ნარჩენების გამოტანაცაა საჭირო. ამ ფუნქციის შესრულებასაც კაპილარები იწყებენ, რომლებიც თანდათან შედარებით მსხვილ ვენულებში, საბოლოოდ კი ვენებში გადადიან. ჟანგბადით გაღარიბებული სისხლი მათ კვლავ გულისკენ მიაქვთ ხელახლა გასამდიდრებლად.
არტერიების კედელი სამშრიანია, საკმაოდ სქელი და მაგარი საიმისოდ, რომ გულიდან გადმოსროლილი სისხლის წნევას გაუძლოს, კაპილარებისა კი ძალიან თხელი – ერთშრიანი, თუმცა სისხლი მათში დიდი წნევით არ მიედინება და ეს სისქე სავსებით საკმარისია იმ ფუნქციის შესასრულებლად, რაც კაპილარებს აკისრია. ვენების კედელიც სამშრიანია, მაგრამ არტერიებთან შედარებით სუსტი და თხელი. დიდ ვენებს სარქველები აქვს, რომელთა წყალობითაც სისხლი მხოლოდ ერთი მიმართულებით – ორგანოებიდან გულისკენ მიემართება.
არტერიების ყველაზე გავრცელებულ დაავადებად ათეროსკლეროზი მიიჩნევა, ვენების ორი მთავარი პრობლემა კი ვენური უკმარისობა და ფლებიტია. ამ დაავადებების შესახებ ჩვენს ჟურნალში არაერთხელ გვისაუბრია, ამიტომ ამჯერად მათზე აღარ შევჩერდებით და ყურადღებას სისხლძარღვთა სხვა, არანაკლებ მნიშვნელოვან პრობლემებზე გავამახვილებთ.
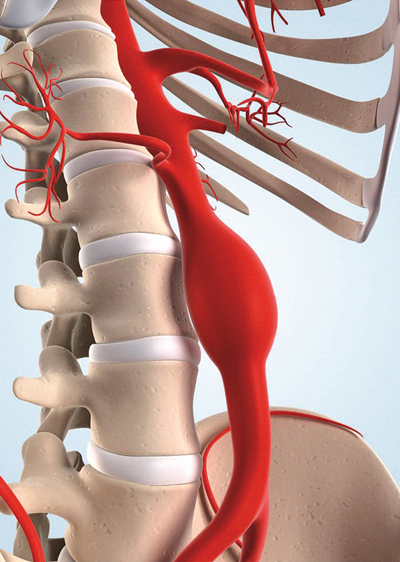
აორტის ანევრიზმა
სისხლძარღვთა დაავადებებზე საუბრისას არ შეიძლება არ ვახსენოთ ანევრიზმა, რომელიც მრავალი მიზეზის გამო დღემდე მედიცინის დიდ გამოწვევად რჩება. ანევრიზმა ვერაგი სენია და მისგან არავინაა დაზღვეული, ამიტომ გირჩევთ, სტატია გულდასმით წაიკითხოთ.
გამობერილი სისხლძარღვი
როგორც ითქვა, არტერიებს საკმაოდ სქელი კედელი აქვს. ეს აუცილებელია, რათა ამ სისხლძარღვებმა სისხლის წნევას გაუძლოს. განსაზღვრული მდგომარეობები, გენეტიკური პათოლოგიები და ტრავმები არტერიების კედლის სიმტკიცეს არღვევს. დასუსტებული კედელი სისხლის წნევის ზეწოლის შედეგად გამოიდრიკება, გამოიბერება – ყალიბდება ანევრიზმა. თუ ის მეტისმეტად გაიზარდა, შესაძლოა გასკდეს და სიცოცხლისათვის საშიში სისხლდენა გამოიწვიოს, ამიტომ მასთან განსაკუთრებული სიფრთხილე გვმართებს.
სად ვეძებოთ?
ანევრიზმები უმეტესად აორტაში, ყველაზე დიდ არტერიაში წარმოიშობა. ორგანიზმის მთავარი სისხლძარღვი გულიდან მუცლამდეა გადაჭიმული. აორტის იმ ნაწილს, რომელიც გულმკერდის ღრუში გაივლის, გულმკერდის აორტა ეწოდება, მუცლის ღრუში გამავალს – აბდომინალური (მუცლის) აორტა. შესაბამისად, განასხვავებენ აორტის ანევრიზმის ორ ტიპს – თორაკალურ (გულმკერდის) აორტის ანევრიზმას (თაა) და აბდომინალურ (მუცლის) აორტის ანევრიზმას (ააა). ზოგჯერ ანევრიზმა ერთდროულად აორტის ორივე ნაწილზე ჩნდება. არც მისი სხვა არტერიაში წარმოქმნაა გამორიცხული, თუმცა ასეთი შემთხვევები იშვიათია.
ჩუმი მკვლელი
ყველამ იცის, რომ ანევრიზმა საშიში დაავადებაა – უმთავრესად იმიტომ, რომ მძიმე გართულებები ახასიათებს. ანევრიზმა, როგორც ითქვა, თანდათან იზრდება და საბოლოოდ შესაძლოა გასკდეს ან განშრევდეს. პირველი სიცოცხლისთვის საშიშ სისხლდენას იწვევს. საშიში და არცთუ იშვიათად ფატალურია აორტის განშრევებაც. სტატისტიკური მონაცემებით, აორტის ანევრიზმისგან ყოველწლიურად 13 000 ამერიკელი კვდება. სიკვდილის მიზეზი უმეტესად სწორედ ანევრიზმის გასკდომა და განშრევებაა. ყველაზე უარესი ის გახლავთ, რომ ანევრიზმა შესაძლოა წლობით ისე  იყოს ორგანიზმში, კლინკურად არ გამოვლინდეს. უმეტესად მას სხვა მიზეზით ჩატარებული კვლევისას აღმოაჩენენ ხოლმე. არადა დაავადების პროგნოზი სწორედ იმაზე დამოკიდებული, რა ეტაპზე დაიწყება მკურნალობა – დროულად აღმოჩენილი ანევრიზმა მედიკამენტებისა თუ ოპერაციის საშუალებით წარმატებით იკურნება. ეს კიდევ ერთხელ შეგვახსენებს ჯანმრთელობის რეგულარული შემოწმების მნიშვნელობას. მეტადრე მათთვის, ვისაც ანევრიზმის განვითარების მაღალი რისკი აქვს. ისინი რეგულარულად უნდა იტარებდნენ სკრინინგს, რომ ფარულად მიმდინარე ეს ვერაგი დაავადება არ გამოეპაროთ. რისკის ფაქტორებს კი მიეკუთვნება 65-დან 75 წლამდე ასაკი, მწეველობა (განსაკუთრებით – მამაკაცებში) და ანევრიზმის ოჯახური ისტორია.
იყოს ორგანიზმში, კლინკურად არ გამოვლინდეს. უმეტესად მას სხვა მიზეზით ჩატარებული კვლევისას აღმოაჩენენ ხოლმე. არადა დაავადების პროგნოზი სწორედ იმაზე დამოკიდებული, რა ეტაპზე დაიწყება მკურნალობა – დროულად აღმოჩენილი ანევრიზმა მედიკამენტებისა თუ ოპერაციის საშუალებით წარმატებით იკურნება. ეს კიდევ ერთხელ შეგვახსენებს ჯანმრთელობის რეგულარული შემოწმების მნიშვნელობას. მეტადრე მათთვის, ვისაც ანევრიზმის განვითარების მაღალი რისკი აქვს. ისინი რეგულარულად უნდა იტარებდნენ სკრინინგს, რომ ფარულად მიმდინარე ეს ვერაგი დაავადება არ გამოეპაროთ. რისკის ფაქტორებს კი მიეკუთვნება 65-დან 75 წლამდე ასაკი, მწეველობა (განსაკუთრებით – მამაკაცებში) და ანევრიზმის ოჯახური ისტორია.
პულსაცია მუცელში
ყველაზე ხშირად ანევრიზმა მუცლის აორტაში ჩნდება. ის უმეტესად ათეროსკლეროზის შედეგია, თუმცა შესაძლოა, ინფექციის ან ტრავმის ფონზეც განვითარდეს. სხვათა მსგავსად, არც მუცლის აორტა იწვევს მრავალფეროვან კლინიკურ სურათს. თუ სიმპტომები მაინც გამოვლინდა, პაციენტი უჩივის პულსაციას ან ძლიერ ტკივილს ზურგში ან მხარში, ასევე – ტკივილს დუნულების, საზარდულისა და ქვედა კიდურების მიდამოში.
უმეტესად კი კლინიკური სიმპტომები მხოლოდ გასკდომის შემდეგ იჩენს თავს. ანევრიზმის გასკდომაზე მიუთითებს:
* უეცარი ტკივილი მუცლის, მენჯისა და ფეხების არეში;
* გულისრევა, ღებინება;
* მუცლის კუნთების რიგიდულობა;
* შარდის გამოყოფისა და ნაწლავთა მოქმედების დარღვევები;
* სველი კანი.
სხვა ლოკალიზაციები
უსიმპტომოდ მიმდინარეობს თორაკალური აორტის ანევრიზმაც. ამა თუ იმ კლინიკურ გამოვლინებას: გულის უეცარ ტკივილს, სუნთქვის ან ყლაპვის გაძნელებას, შეშუპებას, – პაციენტთა მხოლოდ ნახევარი უჩივის. თუმცა ბოლო ხანს დაავადების გამოვლენის სიხშირემ იმატა, ვინაიდან ჯანმრთელობის სხვადასხვა პრობლემის გამო მოსახლეობა უფრო ხშირად იტარებს გულმკერდის კომპიუტერულ ტომოგრაფიას.
გულმკერდის აორტის ანევრიზმა ყველაზე ხშირად აორტის გულთან ახლოს მდებარე ნაწილში ვითარდება. შედეგად ირღვევა გულსა და აორტას შორის არსებული სარქვლის ფუნქცია, ის ჯეროვნად ვეღარ იხურება, რის გამოც სისხლი უკუმიმართულებით – აორტიდან გულისკენ იწყებს დენას, ეს კი პრობლემათა მთელ წყებას იწვევს.
თორაკალური აორტის ანევრიზმის ნაკლებად გავრცელებული ფორმა ზურგის ზედა ნაწილში, გულიდან მოშორებით ვითარდება. ამ ლოკალიზაციის ანევრიზმა უმეტესად ტრავმის (მაგალითად, ავტოკატასტროფის დროს მიღებულის) შედეგია.
შეუმჩნევლად ვითარდება თავის ტვინის ანუ ცერებრალური ანევრიზმაც, რომლის გასკდომაც ჰემორაგიულ ინსულტს იწვევს.
ყველა ანევრიზმას, რომელიც არც აორტაზეა და არც ტვინის არტერიაზე, პერიფერიულს უწოდებენ. პერიფერიული ანევრიზმა ყველაზე ხშირად მუხლქვეშა, ბარძაყის და კაროტიდულ არტერიებზეა ლოკალიზებული. როცა ის დიდია და მეზობელ ნერვებს ან ვენებს აწვება, ტკივილს, სიფითრესა და შეშუპებას იწვევს. პერიფერიული არტერიების ანევრიზმა, აორტისა და ცერებრული ანევრიზმებისგან განსხვავებით, იშვიათად სკდება ან შრევდება. მისი არსებობისას წინა პლანზე სხვა პრობლემა წამოიწევს – პერიფერიულ ანევრიზმაში შესაძლოა თრომბი გაჩნდეს, მოწყდეს და არტერიაში სისხლის მიმოქცევა დაბლოკოს.
დაავადების დიაგნოსტიკისთვის საჭიროა ულტრაბგერითი კვლევა, კომპიუტერული და მანიტურ-რეზონანსული ტომოგრაფია, ანგიოგრაფია. აქვე იმასაც გეტყვით, რომ ამ ლოკალიზაციის ანევრიზმაც ყველაზე ხშირად სხვა მიზეზით გადაღებული კომპიუტერული ტომოგრაფიით ვლინდება.
რატომ მე?
ანევრიზმის განვითარების უშუალო მიზეზი ჯერ კიდევ უცნობია. ვიცით, რომ მის ჩამოყალიბებას ხელს უწყობს სისხლძარღვის კედლის სისუსტე, ამ უკანასკნელს კი, თავის მხრივ, არაერთი მიზეზი აქვს: დაბერება, მწეველობა, მაღალი წნევა... დაავადებულთა ორი მესამედი მამაკაცია. ასევე მნიშვნელოვან როლს ასრულებს ინფექციური დაავადებები, განსაკუთრებით – სიფილისი, აორტის ანთება და შემაერთებელი ქსოვილის პათოლოგიები. შესაბამისად, ანევრიზმის პრევენცია ყოველთვის ვერ მოხერხდება. მაგრამ თუ შესაბამის რეკომენდაციებს დაიცავთ, მისი განვითარების რისკს მკვეთრად შეამცირებთ:
* არ მოწიოთ, თუ მწეველი ხართ, მოწევას თავი დაანებეთ.
* მიირთვით ჯანსაღი საკვები.
* იყავით ფიზიკურად აქტიური.
* აკონტროლეთ ჯანმრთელობა, განსაკუთრებით – არტერიული წნევა.
როგორ მკურნალობენ
ანევრიზმის მკურნალობა კომპლექსურია და გულისხმობს როგორც მედიკამენტურ, ისე ქირურგიულ თერაპიას. წამლები სისხლის წნევის დასარეგულირებლად, სისხლძარღვთა მოდუნებისა და ანევრიზმის გასკდომის რისკის შესამცირებლად ინიშნება. დიდი ზომის ანევრიზმებს კი უმეტესად ოპერაციულად მკურნალობენ. ამის შესახებ მთავარი თემის მომდევნო გვერდებიდან შეიტყობთ.
პაციენტი 65 წლის მამაკაცია. აღენიშნება გულისა და ზურგის უეცარი ძლიერი ტკივილი, მოჭერის შეგრძნება, ტკივილის გადაცემა ზურგსა და კისერში, გონების დაკარგვა, სუნთქვის გაძნელება. ნებისმიერი, თუნდაც სამედიცინო განათლების არმქონე პირი ამ აღწერილობის საფუძველზე იოლად ივარაუდებს, რომ მიზეზი მიოკარდიუმის ინფარქტია. დიაგნოზზე დიდხანს ფიქრი არც მაშინ დაგვჭირდება, თუ ადამიანს უეცრად თვალთ დაუბნელდა, მეტყველება გაუძნელდა და სხეულის რომელიმე მხარეს დამბლა განუვითარდა – ეს თავის ტვინის ინსულტს გვავარაუდებინებს.
 სინამდვილეში ზემოთ აღწერილი მდგომარეობები შესაძლოა სულ სხვა დაავადების ბრალი იყოს, რომელსაც ინფარქტისა და ინსულტისგან განსხვავებული მკურნალობა და მართვა სჭირდება. სტატისტიკური მონაცემების თანახმად, მისი გამოვლენა ხშირად ჭიანურდება, ვინაიდან სიმპტომებით ძალიან ჰგავს სხვა, გავრცელებულ დაავადებებს, ეს კი პირდაპირ გავლენას ახდენს მის პროგნოზსა და გამოსავალზე.
სინამდვილეში ზემოთ აღწერილი მდგომარეობები შესაძლოა სულ სხვა დაავადების ბრალი იყოს, რომელსაც ინფარქტისა და ინსულტისგან განსხვავებული მკურნალობა და მართვა სჭირდება. სტატისტიკური მონაცემების თანახმად, მისი გამოვლენა ხშირად ჭიანურდება, ვინაიდან სიმპტომებით ძალიან ჰგავს სხვა, გავრცელებულ დაავადებებს, ეს კი პირდაპირ გავლენას ახდენს მის პროგნოზსა და გამოსავალზე.
აორტის განშრევება, იგივე დისექცია – ასე ეწოდება პათოლოგიას, რომლის შესახებაც ქვემოთ მოგითხრობთ. პრობლემის არსი ასეთია: აორტის კედლის შიდა შრეზე ნახეთქი წარმოიქმნება, სისხლი შრეებს შორის იღვრება და თანდათან აშრევებს კედელს. თუ წინა სტატია გულდასმით წაიკითხეთ, გემახსოვრებათ, რომ აორტის განშრევება ანევრიზმის ერთ-ერთი გართულებაა, თუმცა შესაძლოა, გაუფართოებელი აორტაც აშრევდეს (რა თქმა უნდა, ეს გაცილებით იშვიათია).
ციხე შიგნიდან ტყდება
აორტის კედლის სისუსტის დროსაა მოსალოდნელი. კედლის დასუსტებისთვის ხელსაყრელ პირობებს ქმნის ქრონიკული არტერიული ჰიპერტენზია. სხვა რისკფაქტორებია ათეროსკლეროზი, ანევრიზმის ოჯახური ისტორია, აორტის სარქვლის დეფექტი, აორტის თანდაყოლილი შევიწროება (აორტის კოარქტაცია).
არსებობს ისეთი გენეტიკური პათოლოგიებიც, რომელთა დროსაც აორტის შიდა შრე შედარებით სუსტია.
აორტის კედლის სისუსტის გამომწვევი ფაქტორებია:
* ტერნერის სინდრომი – ამ დროს პათოლოგიური პროცესები მაღალ წნევასა და კარდიოლოგიურ პრობლემებს იწვევს, რასაც სისხლძარღვის კედლის დასუსტებამდე მივყავართ;
* მარფანის სინდრომი – მდგომარეობა, რომლის დროსაც სუსტია შემაერთებელი ქსოვილი. დაავადებულებს ხშირად ანევრიზმის ოჯახური ისტორია აქვთ;
* შემაერთებელი ქსოვილის სხვა პათოლოგიები;
* ანთებითი და ინფექციური მდგომარეობები – გიგანტურუჯრედოვანი არტერიიტი, სიფილისური ინფექცია.
სხვა პოტენციურ რისკფაქტორებს მიეკუთვნება:
* მამრობითი სქესი;
* 60-დან 80 წლამდე ასაკი;
* კოკაინის მოხმარება (ვინაიდან ის წნევის მატებას იწვევს);
* ორსულობა;
* ძალოსნობა.
როგორ ვავლენთ
დაავადების დიაგნოსტიკისათვის საჭიროა:
* გულის ულტრაბგერითი გამოკვლევა;
* ტრანსეზოფაგური ექოკარდიოგრამა – ეს ულტრაბგერითი გამოკვლევის განსაკუთრებული სახეა, რომლის დროსაც სხეულში საყლაპავის გავლით შეჰყავთ ულტრაბგერითი აპარატის ზონდი. ეს უკანასკნელი გულსა და აორტასთან ახლოს თავსდება, რაც უკეთესი ვიზუალიზაციის შესაძლებლობას იძლევა;
* კომპიუტერული ტომოგრაფია;
* მაგნიტურ-რეზონანსული ტომოგრაფია.
რითია საშიში
აორტის განშრევებამ შესაძლოა გამოიწვიოს:
* სიკვდილი ძლიერი სისხლდენის შედეგად – აორტის განშრევება სიკვდილიანობის ძალზე მაღალი მაჩვენებლით ხასიათდება. პაციენტების ნახევარი ორი დღე-ღამის განმავლობაში კვდება. მიიჩნევა, რომ ჩაურევლობის შემთხვევაში პირველი 48 საათის განმავლობაში ყოველი საათი ერთი პროცენტით ამცირებს გადარჩენის შანსს.
იმის მიხედვით, სად არის ლოკალიზებული პათოლოგიური პროცესი, შესაძლოა განვითარდეს ორგანული დაზიანება, მაგალითად:
* თირკმლის უკმარისობა;
* ნაწლავების სიცოცხლისთვის საშიში დაზიანება;
* ინსულტი;
* აორტის სარქვლის დაზიანება (აორტული რეგურგიტაცია) ან გულის ტამპონადა.
მთავარია, დაავადებაზე დროულად მივიტანოთ ეჭვი. დიაგნოზის დასმის შემდეგ კი ერთ-ერთი ყველაზე სერიოზული კარდიოლოგიური ოპერაცია უნდა ჩატარდეს. ოპერაციის ჩვენებებისა და უკუჩვენებების, შესაძლო გართულებებისა და რეაბილიტაციის შესახებ მომდევნო გვერდებზე გესაუბრებით.
ამოვარდნილი რგოლი
არტერიოვენური მალფორმაცია (შემოკლებით – ავმ) სისხლძარღვთა სისტემის მანკია, რომლის დროსაც არტერიები ვენებს კაპილარების გარეშე უკავშირდება. მრავალი არასწორი კავშირი ორგანოთა სისხლით მომარაგებას არღვევს და სხვადასხვა დაავადების წარმოშობას უწყობს ხელს.
ავმ იშვიათი დაავადებაა. სტატისტიკური მონაცემებით, თავის ტვინის ფორმა მოსახლეობის ერთ პროცენტზე ნაკლებთან გვხვდება. ერთ პროცენტს უდრის ავმ-ით გამოწვეული ყოველწლიური 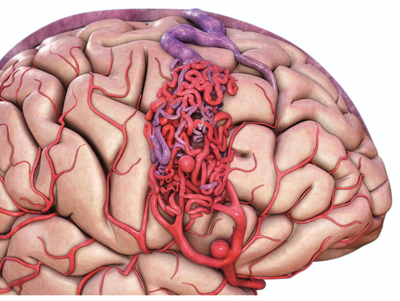 სიკვდილიანობაც.
სიკვდილიანობაც.
დაავადების მიზეზი უცნობია. ვარაუდობენ, რომ მალფორმაცია ორსულობის პერიოდში ან დაბადებიდან მცირე ხნის შემდეგ ყალიბდება. სხვა თანდაყოლილი დეფექტების არსებობისას უფრო მაღალია მისი განვითარების რისკიც.
სად?
ავმ ნებისმიერ ადგილას შეიძლება განვითარდეს, თუმცა ყველაზე ხშირად თავისა და ზურგის ტვინში გვხვდება. ჩვენც ამ ლოკალიზაციის ფორმებზე ვისაუბრებთ.
სიმპტომები, მალფორმაციის სიმძიმის კვალობაზე, სხვადასხვანაირია: ზოგჯერ – შეუმჩნეველი, ზოგჯერ კი იმდენად მძიმე, რომ სიცოცხლესაც კი უქადის საფრთხეს.
კაპილარების გარეშე
დაავადების კლინიკური სურათი ძალზე მრავალფეროვანია. ყველაზე გავრცელებული სიმპტომები თავის ტკივილი და კრუნჩხვაა. ეს უკანასკნელი შეიძლება იყოს კეროვანიც (თუ პროცესში თავის ტვინის განსაზღვრული უბანია ჩართული) და გავრცობილიც (რაც მთელ სხეულზე კონტროლის დაკარგვით, ცნობიერების შეცვლით ვლინდება). მკვეთრად ვარიაბელურია თავის ტკივილის ხასიათი, სიხშირე, ხანგრძლივობა და ინტენსივობაც. ის შეიძლება იყოს შაკიკისმაგვარი, ცალმხრივი, ორმხრივი. ხდება ისეც, რომ ტკივილის ლოკალიზაცია მალფორმაციის ადგილმდებარეობას არ ემთხვევა და მთელ თავის ტვინზე ვრცელდება.
ავმ იწვევს უფრო სპეციფიკურ ნევროლოგიურ სიმპტომებსაც, რომლებიც პათოლოგიური პროცესის ლოკალიზაციაზეა დამოკიდებული:
* კუნთოვან სისუსტეს ან დამბლას სხეულის რომელიმე ნაწილში;
* ატაქსიას – კოორდინაციის, სიარულის დარღვევას;
* აპრაქსიას – მიზანდასახული მოძრაობის დარღვევას;
* აფაზიას – მეტყველების გაძნელებას ან დაკარგვას;
* ანომალიურ შეგრძნებებს – დაბუჟებას, ყურების შუილს, სპონტანურ ტკივილს;
* მეხსიერების დეფიციტს;
* ჰალუცინაციებს, დემენციას;
* თავბრუხვევას;
* თვალების პრობლემებს – მხედველობის არის ნაწილის დაბინდვას, თვალების მოძრაობაზე კონტროლის დაკარგვას, გამობერილობას მხედველობის ნერვის არეში;
* ზურგის ან ქვედა კიდურების ტკივილს, კუნთოვან სისუსტეს, დამბლას (როდესაც პროცესი ზურგის ტვინშია ლოკალიზებული).
ზოგჯერ, ზემოთ ჩამოთვლილი სიმპტომების გამოვლენამდე დიდი ხნით ადრე, ავმ დასწავლისა და ქცევის პრობლემებს იწვევს.
სიმპტომებმა კი შესაძლოა ნებისმიერ ასაკში იჩინოს თავი, – ყველაზე ხშირად ეს ასაკი 20 და მეტი წელია, – მაგრამ თუ პაციენტმა უსიმპტომოდ მიაღწია 40-50 წელს, ძალზე მცირეა ალბათობა, დაავადების ნიშნები მერე გამოვლინდეს.
რა სარგებლობა მოაქვს კაპილარებს
კაპილარების გვერდის ავლით სისხლის დინება თავის ტვინის დაზიანებას იწვევს. პათოლოგიური პროცესები ძირითადად სამი მექანიზმით ვითარდება – ჟანგბადის მიწოდების დარღვევით, ჰემორაგიითა და ნერვულ ქსოვილებზე ზეწოლით.
თავისა და ზურგის ტვინის დაზიანება, უპირველეს ყოვლისა, ნერვული ქსოვილების ჟანგბადით მომარაგების დარღვევის შედეგია. ვინაიდან სისხლი არტერიიდან კაპილარების გაუვლელად ხვდება ვენაში, სისხლის ნაკადის სიჩქარე არაკონტროლირებადი და საკმაოდ სწრაფია საიმისოდ, რომ ჟანგბადს ქსოვილებში დისპერგირების საშუალება მისცეს. შედეგად ქსოვილები ჟანგბადოვან შიმშილს განიცდის.
ანომალიურად სწრაფი ტემპი მალფორმაციის უბანში მოქცეულ სისხლძარღვში წნევის მატებას იწვევს. მისი მაჩვენებელი ზოგჯერ ძალზე მაღალ ნიშნულამდეც ადის. არტერიები, რომლებიც სისხლს აწვდის უბანს, ხშირად გაფუებული და დაზიანებულია, ვენები კი არანორმალურად შევიწროებული. სისხლძარღვთა კედელი თხელდება და სუსტდება. ყოველივე ეს ანევრიზმის განვითარებისთვის ხელსაყრელ პირობებს ქმნის. მართლაც, ანევრიზმა ავმ-ით დაავადებულთა დაახლოებით ნახევარს აღენიშნება.
ერთი მხრივ – მაღალი წნევა, მეორე მხრივ – სისხლძარღვის კედლის სისუსტე თავის ტვინში სისხლის ჩაქცევას უწყობს ხელს. ასეთი ჰემორაგია ხშირად მიკროსკოპული ზომისაა და ახლო პერსპექტივაში ტვინის ფუნქციაზე გავლენას, წესისამებრ, არ ახდენს, მაგრამ დროთა განმავლობაში მიკროჩაქცევებს დემენციამდე და კოგნიტიურ დარღვევებამდე მივყავართ.
გადატანილი მიკროჩაქცევები ხშირად უსიმპტომოდ მიმდინარე ავმ-ის შემთხვევაშიც კი დასტურდება.
როცა მაღალი წნევით, სისხლის დიდი სიჩქარით გამოწვეული დატვირთვა ძლიერია, ვითარდება მასიური სისხლჩაქცევა. ავმ-ის დროს მთავარი საშიშროება სწორედ ძლიერი ჰემორაგიაა. როცა დეფექტი თავის ტვინშია, სისხლჩაქცევა ჰემორაგიულ ინსულტსა და თავის ტვინის დაზიანებას იწვევს. ავმ-ის წილად ჰემორაგიული ინსულტების 2% მოდის.
ავმ, სისხლჩაქცევა ან ჟანგბადოვანი შიმშილი რომც არ ახლდეს თან, თუ დიდი ზომისაა, ისედაც გამოიწვევს თავისა და ზურგის ტვინის დაზიანებას. რაც უფრო დიდია დეფექტი, მით უფრო მეტია ზეწოლა ტვინსა და მის სტრუქტურებზე. დიდი ავმ ზოგჯერ ფორმასაც კი უცვლის თავის ტვინის ნახევარსფეროს, აფერხებს თავზურგტვინის სითხის დინებას, იწვევს ჰიდროცეფალიას. ეს კიდევ უფრო ზრდის ნერვულ სტურქტურებზე ზეწოლას და ამძიმებს ავმ-ით გამოწვეულ დაზიანებებს.
როგორ გამოვავლინოთ
ერთ-ერთი ყველაზე სახასიათო ნიშანი, რომელსაც კლინიცისტები ავმ-ის დიაგნოსტიკისთვის იყენებენ, ხმოვანი ფენომენია. ეს არის რიტმული ხმიანობა, რომელსაც სისხლის სწრაფი ნაკადი გამოსცემს. ხმიანობა მოგვაგონებს წყლის ნაკადს, რომელიც წვრილ მილში მიედინება. თუ ხმა განსაკუთრებით ძლიერია, შესაძლოა, ძლიერი ფსიქოლოგიური დისკომფორტი შეუქმნას და ძილიც კი დაურღვიოს პაციენტს. ვიზუალიზაციის მეთოდებიდან იყენებენ ცერებრალურ ანგიოგრაფიას.
ავმ-ის მკურნალობა ქირურგიულ ოპერაციას ან ფოკუსირებულ სხივურ თერაპიას გულისხმობს. ვინაიდან ოპერაცია სარისკოა, მის შესახებ გადაწყვეტილება ინდივიდუალურად მიიღება ყოველი პაციენტისთვის. მკურნალობის მეთოდი ავმ-ის ტიპზე, ადგილმდებარეობაზე, სიმპტომებსა და ავადმყოფის საერთო მდგომარეობაზეა დამოკიდებული.
ათეროსკლეროზის პერიფერიული საფრთხეები
ათეროსკლეროზზე იმდენი გვისაუბრია, ამჯერად მას აღარ შევეხები. აღვნიშნავ მხოლოდ, რომ გულის მკვებავი არტერიები ეს საშიში პროცესის ერთადერთი მსხვერპლი არ არის – შესაძლოა, ცხიმოვანმა ბალთებმა გულიდან მოშორებითაც დაიდოს ბინა. სწორედ ასე ხდება პერიფერიული არტერიების დაავადების (პად) დროს. ვიწროვდება ფეხების, კუჭის, ხელების, თავის ტვინისა და სხვა ორგანოთა სისხლძარღვები და ხდება ისეც, რომ სისხლის ნაკადი იბლოკება კიდეც. შედეგი ყველასთვის ცხადია – ამა თუ იმ ორგანოს იშემია არცთუ სახარბიელო პერსპექტივით.
მართალია, პათოლოგიური პროცესი გულიდან შორს არის ლოკალიზებული, მაგრამ ათეროსკლეროზი რისი ათეროსკლეროზი იქნება, საბოლოოდ გულსაც თუ არ შეუქმნა პრობლემები?! როგორც ირკვევა, პად-ის მქონეებს შესამჩნევად აქვთ მომატებული კორონარული არტერიების დაავადების, ინფარქტისა და ინსულტის განვითარების რისკიც.
პად შესაძლოა სხეულის ნებისმიერ ადგილას განვითარდეს, თუმცა ყველაზე ხშირად ქვედა კიდურებში იჩენს თავს ამ მიდამოს განსაკუთრებული დატვირთვის გამო. მისთვის დამახასიათებელია კუნთების კრუნჩხვა, ტკივილი და დაღლილობის შეგრძნება სიარულის დროს. მოსვენებისას ტკივილი, წესისამებრ, ქრება, სიარულის დროს კი ხელახლა აღმოცენდება. ხანგამოშვებითი კოჭლობა პად-ის ერთ-ერთი წამყვანი სიმპტომია. სხვა სახასიათო სიმპტომებია კიდურის ფერის შეცვლა, წყლულების გაჩენა. ნებაზე მიშვებული პად არცთუ იშვიათად განგრენას იწვევს და კიდურის ამპუტაციის მიზეზად იქცევა.
თუ სიარულის ან კიბეზე ასვლის დროს ფეხების ტკივილს გრძნობთ, ექიმს მიმართეთ. ნუ ჩათვლით ამას სიბერის თანმხლებ ბუნებრივ მდგომარეობად – ეს შესაძლოა დაავადების ნიშანი იყოს.
პად-ის განვითარების ალბათობას ზრდის მწეველობა. მეტიც – სიგარეტს ერთხმად განიხილავენ მის მთავარ რისკფაქტორად. დაავადების ჩამოყალიბება მოსალოდნელია ასევე შაქრიანი დიაბეტის, არტერიული ჰიპერტენზიის, სისხლში ქოლესტერინის მომატების შემთხვევაში. საყურადღებო რისკფაქტორია ასაკიც.
დიაგნოსტიკის სირთულეები
თურმე არა მარტო პაციენტები, ექიმებიც კი ჩამოთვლილ ნიშნებს ხშირად სხვა დაავადებას მიაწერენ. სტატისტიკური მონაცემების თანახმად, პად-ის დიაგნოზს იშვიათად სვამენ. არადა, ეს არც ისე რთულია. არც მკურნალობაა ძალიან რთული, ოღონდ ექიმს თქვენც უნდა დაეხმაროთ. როგორ? – ცხოვრების წესის შეცვლით. თუ ასე არ მოიქეცით, შედეგს ვერ მიიღებთ. ჯანსაღი ცხოვრება ზოგჯერ უწამლოდაც კურნავს. თუ წამლები მაინც დაგჭირდათ, ცხოვრების წესის შეცვლა მათ ეფექტს ერთიორად გაზრდის. მოკლედ, რაკი თქვენს სისხლძარღვებს პრობლემები თქვენივე მავნე ჩვევებმა შეუქმნა, ბრძოლაც თქვენვე უნდა მოიგოთ სასარგებლო ჩვევების დანერგვით.
რაზე შეიძლება მიუთითებდეს კიდურებში პულსაციის გაქრობა? ცხადია, კარგზე არაფერზე. თუმცა დაავადება, რომელზეც ქვემოთ გესაუბრებით, ნამდვილად სჯობია იმას, რაც გულში გაივლეთ. დიახ, პულსის უქონლობა ზოგჯერ არა ფატალური დასასრულის, არამედ ვასკულიტის ბრალია.
ვასკულიტი, იგივე ანგიიტი, სისხლძარღვების ანთებაა. ანთების შედეგად სისხლძარღვის კედელი სუსტდება, იკუმშება და ნაწიბურდება. ეს ხელს უშლის სისხლის ნაკადის მოძრაობას და შედეგად სხვადასხვა ორგანოს პათოლოგიას იწვევს.
მრავალფეროვნება ერთი სახელით
ვინაიდან სისხლძარღვები მთელ სხეულშია მიმობნეული, ვასკულიტიც ნებისმიერ ადგილას შეიძლება განვითარდეს. მრავალფეროვანია მისი კლინიკური გამოვლინებაც – ცხელებით დაწყებული, მხედველობის დაკარგვით დამთავრებული, სიმპტომოკომპლექსი ბუნებაში არსებულ თითქმის ყველა ჩივილს აერთიანებს. მიზეზი ნათელია: სიმპტომები პათოლოგიური პროცესის ადგილსა და პროცესში ჩართული სისხლძარღვების ტიპზეა დამოკიდებული. ვარიაბელურია პათოლოგიური პროცესის ფართობიც – ვასკულიტი ზოგჯერ მხოლოდ ერთ ორგანოს აზიანებს, ზოგჯერ – რამდენიმეს, მთელი ორგანიზმის ჩათვლითაც კი.
 ვასკულიტი მწვავეც შეიძლება იყოს და ქრონიკულიც. ისეთი შემთხვევებიც გვხვდება, როცა მკურნალობა საჭირო არ არის და ისეთიც, როცა სამედიცინო ჩარევა გარდაუვალია, პროგნოზი კი – არცთუ სახარბიელო.
ვასკულიტი მწვავეც შეიძლება იყოს და ქრონიკულიც. ისეთი შემთხვევებიც გვხვდება, როცა მკურნალობა საჭირო არ არის და ისეთიც, როცა სამედიცინო ჩარევა გარდაუვალია, პროგნოზი კი – არცთუ სახარბიელო.
მოდი, თვალი გადავავლოთ ამ მრავალფეროვანი დაავადების ყველაზე გავრცელებულ ფორმებს.
კავასაკის დაავადება – ვასკულიტის გენერალიზებული ფორმაა, რაც იმას ნიშნავს, რომ ანთებითი პროცესი მთელ ორგანიზმს მოიცავს. მოსალოდნელია ნებისმიერი სისხლძარღვის: არტერიის, ვენის, კაპილარის – დაზიანება. უმეტესად 5 წლამდე ასაკის ბავშვებთან გვხვდება. ვლინდება ცხელებით, გამონაყარით, თვალების ანთებით. ზოგჯერ დაავადება კორონარულ არტერიებს აზიანებს რასაც გულის მძიმე პრობლემებამდე მივყავართ.
საიდან ჩნდება?
დაავადების მიზეზი უცნობია. ვარაუდობენ, რომ ის ინფექციაზე ორგანიზმის რეაქციისა და გენეტიკური ფაქტორების თანხვედრის შედეგია, თუმცა კონკრეტული ინფექცია და გენი ჯერჯერობით არ გამოუვლენიათ.
კავასაკის დაავადების ერთ-ერთი მთავარი სიმპტომია ცხელება, რომელიც 5 დღეზე მეტხანს გრძელდება და არ ემორჩილება სტანდარტულ სიცხის დამწევ პრეპარატებს. გარდა ამისა, შეინიშნება თვალების, ტუჩების, ხელების, ფეხების სიწითლე. ეს ყველაფერი სისხლძარღვთა ანთების შედეგია.
საშიშია?
პაციენტის მდგომარეობა სიმპტომების გამოვლენიდან რამდენიმე კვირაში უმჯობესდება. ხანგრძლივი პრობლემები იშვიათია, თუმცა, როგორც ვთქვით, არც ის არის გამორიცხული, პროცესში კორონარული არტერიები ჩაერთოს და საქმე კარდიოლოგიურ გართულებამდე მივიდეს.
დაავადების თავიდან აცილება, სამწუხაროდ, შეუძლებელია, თუმცა ადრე დაწყებული მკურნალობა ხელს უშლის პროცესის გართულებას. მეცნიერები განაგრძობენ დაავადების მიზეზებისა და დიაგნოსტიკისა თუ მკურნალობის ახალი მეთოდების ძიებას.
გახსოვდეთ: თუ ცხელება 5 დღეზე მეტია გრძელდება და არ ემორჩილება სიცხის დამწევ პრეპარატებს, აუცილებლად მიმართეთ ექიმს.
ტაკაიასუს არტერიიტი – უფრო მეტად მსხვილ და საშუალო ზომის სისხლძარღვებს ერჩის, მათ შორის – აორტასა და მის ტოტებს. ცოტა ხნის წინ აღმოაჩინეს რამდენიმე გენი, რომლებიც ტაკაიასუს არტერიიტის განვითარების ალბათობას ზრდის, თუმცა დაავადების ზუსტი მიზეზი უცნობია. ვარაუდობენ, რომ ის აუტოიმუნურია.
ტაკაიასუს არტერიიტს ახასიათებს: კიდურების ტკივილი და სისუსტე, თავბრუხვევა, დაღლილობა, სიფითრე და სიცივის შეგრძნება კიდურებში, პულსის გაქრობა, მაღალი წნევა, თავის ტკივილი, ცხელება, ღამის ოფლიანობა, უმადობა, წონის კლება, კანზე გამონაყარი, მხედველობის ცვლილება, არტერიული წნევის მაჩვენებელთა სხვადასხვაობა კიდურებზე. მოსალოდნელია პერიკარდიუმსა და პლევრაში ანთებითი პროცესების (პერიკარდიტის, პლევრიტის) განვითარება. გართულებათა ჩამონათვალი ასევე მოიცავს თრომბოზებს, ინფარქტს, გულის უკმარისობას, ინსულტს. როგორც ხედავთ, საქმე სერიოზულადაა. თუ არ ვიმკურნალეთ, შესაძლოა, შედეგი ფატალური აღმოჩნდეს. მკურნალობის წარმატებაში კი დიდი როლი აკისრია დაავადების ადრეულ გამოვლენას.
უნდა ითქვას რომ კომბინირებულმა მკურნალობამ ტაკაიასუს დაავადებით გამოწვეული სიკვდილიანობა მკვეთრად შეამცირა. საზოგადოდ კი, ზრდასრულებს გადარჩენის ბავშვებზე მეტი შანსი აქვთ. არტერიების გასაფართოებლად შესაძლოა საჭირო გახდეს ოპერაციული ჩარევაც.
კვანძოვანი პოლიარტერიიტი – აზიანებს თირკმელებს, საჭმლის მომნელებელ ტრაქტს, ნერვებს, კანს. ხშირად გვხვდება ბ ჰეპატიტთან ერთად. ვლინდება გამონაყარით, კუნთებისა და სახსრების ტკივილით, მუცლის ტკივილით, უმადობით, დაღლილობით, მაღალი არტერიული წნევით, თირკმლის პრობლემებით, ანემიით. თუ პროცესში ნერვებიცაა ჩართული, ვლინდება სიფითრე, ტკივილი, წვა, სისუსტე დაბუჟება. შესაძლოა გართულდეს ინფარქტით, ნაწლავის ნეკროზით ან პერფორაციით, თირკმლის უკმარისობით, ინსულტით. მკურნალობის თანამედროვე მეთოდები, ახალი თაობის წამლები ხელს უწყობს სიმპტომების შესუსტებას და ზრდის გრძელვადიანი გადარჩენის მაჩვენებელს, ნებაზე მიშვებული კვანძოვანი პოლიარტერიიტის პერსპექტივა კი არასახარბიელოა.
ვეგენერის გრანულომატოზი – ამ დროს ანთებითი პროცესი ცხვირის, სინუსების, ყელის, ფილტვებისა და თირკმელების სისხლძარღვებშია ლოკალიზებული. კლინიკური ნიშნები, წესისამებრ, დაავადების მოგვიანებით ეტაპებზე იჩენს თავს. ახასიათებს სურდო, ცხვირიდან სისხლდენა, ჩირქოვანი ან სეროზული გამონადენი, სინუსური ინფექციები. დაზიანებულ ქსოვილებში ჩნდება ანთებითი კერები, რომლებსაც გრანულომები ეწოდება. თუ პროცესში ფილტვებიც ჩაერთო, იწყება სისხლიანი ხველა. ხშირად ზიანდება თირკმელები – ვითარდება გლომერულონეფრიტი ან თირკმლის უკმარისობა.
მიკროსკოპული პოლიანგიიტი – ვასკულიტის ეს ფორმა, წესისამებრ, თირკმლისა და ფილტვის წვრილ სისხლძარღვებს აზიანებს. ახასიათებს მუცლის ტკივილი, გამონაყარი, სისხლიანი ხველა. იწყება ცხელებით, წონის კლებით, კუნთების ტკივილით. ზოგჯერ ძალზე სწრაფად პროგრესირებს და მალევე იწვევს თირკმლის უკმარისობას. პოლიანგიიტი სიმპტომებით ჰგავს ვეგენერის გრანულომატოზს, ზოგჯერ შეუღლებულიც კია მასთან, თუმცა, მისგან განსხვავებით, ცხვირსა და სინუსებს არ აზიანებს.
ბეჰჩეთის დაავადება – ამ დროს ვითარდება არტერიებისა და ვენების ანთება. ბეჰჩეთის დაავადებისთვის დამახასიათებელია წყლულების გაჩენა ტუჩებსა და გენიტალიებზე, თვალის ანთება, კანის აკნესმაგვარი დაზიანება. უმთავრესად ხმელთაშუა ზღვის ქვეყნებშია გავრცელებული. მეცნიერებს მიაჩნიათ, რომ მის განვითარებაში დიდ როლს ასრულებს გენი HLA-B51, თუმცა ისიც უნდა ითქვას, რომ ყველას, ვისაც ეს გენი აქვს, დაავადება არ ემართება.
ბიურგერის დაავადება, იგივე მაობლიტერირებელი თრომბანგიიტი. ამ დროს ანთება და თრომბოზი ხელისა და ფეხის სისხლძარღვებში ვითარდება. ეს იწვევს ხელებისა და ფეხების ტკივილს, ამავე ლოკალიზაციის წყლულებს. მძიმე შემთხვევაში საქმე განგრენამდეც მიდის. იშვიათად დაავადებამ შესაძლოა თავის ტვინის, მუცლისა და გულის სისხლძარღვებიც დააზიანოს.
გვხვდება უმთავრესად აზიასა და აღმოსავლეთ ევროპაში 20-დან 40 წლამდე ასაკის მამაკაცებთან. მჭიდროდ უკავშირდება თამბაქოს მოხმარებას.
კრიოგლობულინემია – დაავადების მიზეზი სისხლში ანომალიური ცილების არსებობაა, რომლებიც სისხლის შედედებას და დინების შეფერხებას უწყობს ხელს. ხშირად ჩ ჰეპატიტთან არის ასოცირებული. ახასიათებს გამონაყარი, სახსრების ტკივილი, სისუსტე, დაბუჟება.
ეოზინოფილური გრანულომატოზი პოლიანგიიტით, იგივე ჩარჯ-სტროსის სინდრომი. საკმაოდ იშვიათი დაავადებაა. აზიანებს უმთავრესად თირკმელებს, ფილტვებსა და ნერვულ დაბოლოებებს. ახასიათებს ასთმის განვითარება, სინუსებისა და ნერვების ტკივილი.
გიგანტურუჯრედოვანი არტერიიტი (იგივე ტემპორალური არტერიიტი) – ამ დროს ანთება უპირატესად საძილე არტერიაშია ლოკალიზებული. მისი სამიზნეები 50 წელს გადაცილებული პირები არიან. იწვევს თავის ტკივილს, თავის კანის მტკივნეულობას, ძვლების ტკივილს, მხედველობის უეცარ გაორებას, ზოგჯერ – სიბრმავესაც კი. გავრცელებულია სკანდინავიაში.
რევმატული პოლიმიალგია – უმთავრესად დიდ (მხრების, მენჯ-ბარძაყის) სახსრებს აზიანებს და მათ ტკივილს იწვევს. მათ 10-20%-ს, ვისაც რევმატული პოლიმიალგია აქვს, უდასტურდება გიგანტურუჯრედოვანი არტერიიტიც. თავის მხრივ, არტერიიტი შემთხვევათა ნახევარში რევმატულ პოლიმიალგიასთან ერთად გვხვდება.
შონლაინ-ჰენოხის პურპურა – ამ დროს ანთებითი პროცესი კანის, სახსრების, ნაწლავებისა და თირკმელების კაპილარებში ვითარდება. ვლინდება მუცლის, სახსრების ტკივილით, სისხლიანი შარდით, დუნდულებსა და ქვედა კიდურებზე გამონაყარით. დაავადება უმეტესად ბავშვებთან გვხვდება (2-11 წელი), თუმცა არ არის გამორიცხული, მოზრდილსაც დაემართოს.
ჰიპერმგრძნობიარე ვასკულიტი – დაავადება ინფექციის ან განსაზღვრული მედიკამენტების მიღების შედეგია. მისი პირველი ნიშანი წითელი ლაქებია, რომლებიც ძირითადად ქვედა კიდურებზე ჩნდება.
ახლა კი შევაჯამოთ:
* ვასკულიტის განვითარების ზუსტი მიზეზი უცნობია.
* ზოგიერთი ფორმა გენეტიკური პათოლოგიის შედეგია, ზოგიც – იმუნური სისტემის შეცდომებისა. რომელსაც იერიში მტრის ნაცვლად საკუთარ სისხლძარღვებზე მიაქვს.
* იმუნური რეაქციის ტრიგერად შეიძლება მოგვევლინოს ბ ან ჩ ჰეპატიტი, სისხლის სიმსივნე, რევმატოიდული ართრიტი, სისტემური წითელი მგლურა, სკლეროდერმია, ნარკოტიკები და სხვა;
* ვასკულიტის გართულებები დაავადების ფორმასა და დაავადებული მდგომარეობაზეა დამოკიდებული. მოსალოდნელია:
- ორგანული დაზიანება – ზოგიერთი სახის ვასკულიტი განსაკუთრებით საშიშია, რადგან სასიცოცხლო ორგანოების დაზიანებას იწვევს;
- თრომბოზი, ანევრიზმა;
* მხედველობის დაქვეითება ან სიბრმავე;
* ინფექციები – სიცოცხლისათვის საშიში პნევმონია ან სეფსისი.
სიმპტომები მოიცავს:
* ცხელებას;
* თავის ტკივილს;
* დაღლილობას;
* წონის კლებას;
* ღამის ოფლიანობას;
* ტკივილს;
* გამონაყარს;
* ნევროლოგიურ პრობლემებს;
* კიდურებში პულსის გაქრობას.
დიაგნოზის ძიებაში
ვასკულიტის დიაგნოსტიკასა და მკურნალობაში ზოგჯერ რამდენიმე დარგის სპეციალისტები ერთვებიან – რევმატოლოგი, ნევროლოგი, ოფთალმოლოგი, კარდიოლოგი, ნეფროლოგი, პულმონოლოგი, ინფექციონისტი, დერმატოლოგი, უროლოგი...
დიაგნოსტიკა მოითხოვს:
* სისხლის საერთო ანალიზს – ეს ტესტი ავლენს ანთების ნიშნებს, მაგალითად, ც რეაქტიული ცილის მომატებას;
* სისხლში ანტისხეულების განსაზღვრას;
* შარდის საერთო ანალიზს, მასში ერითროციტების ან ცილის შემცველობის განსაზღვრას;
* რენტგენოგრაფიას;
* ექოსკოპიას;
* კომპიუტერულ ტომოგრაფიას;
* მაგნიტურ-რეზონანსულ ტომოგრაფიას;
* პოზიტრონულ-ემისიურ ტომოგრაფიას;
* ანგიოგრაფიას;
* ბიოფსიას.
როგორ ვუმკურნალოთ
ვასკულიტების მკურნალობა ორ პრინციპს ემყარება – ანთებითი პროცესის ლიკვიდაციას და ვასკულიტით გამოწვეულ დაზიანებათა მკურნალობას. რომელი პრეპარატების მიღება მოგიწევთ და რამდენ ხანს, ვასკულიტის ტიპსა და მიმდინარეობაზეა დამოკიდებული. ზოგს სწრაფი პირველადი შედეგი აქვს, მაგრამ მოგვიანებით დაავადება კვლავ იფეთქებს, ზოგჯერ კი მდგომარეობა მუდმივ მკურნალობას მოითხოვს.
ანთების სამკურნალოდ ინიშნება კორტიკოსტეროდები – პრედნიზოლონი, მეთილპრედნიზოლონი. ეს წამლები ეფექტურად აქრობს ანთებას, თუმცა სერიოზული გვერდითი მოვლენებიც ახასიათებს, განსაკუთრებით – ხანგრძლივი გამოყენებისას: წონის მატება, დიაბეტი, ოსტეოპოროზი... ამიტომ ისინი მხოლოდ დანიშნულებისამებრ უნდა მიიღოთ საჭირო დროს და საჭირო დოზით. დანიშნულების გაცემა კი ექიმის პრეროგატივაა. საუკეთესო შედეგის მისაღებად ზედმიწევნით მისდიეთ მის რეკომენდაციებს.
თუ კორტიკოსტეროიდებით მკურნალობა უეფექტო აღმოჩნდა, ექიმი ციტოტოქსიკურ ან იმუნოსუპრესიულ საშუალებას დაგინიშნავთ – აზათიოპრინს, მეტოტრექსატს, ციკლოფოსფამიდს. ეს წამლები თრგუნავს იმუნური უჯრედების აქტივობას, რომელმაც დაავადება გამოიწვია. ბუნებრივია, იმუნიტეტის დაქვითებას თან მოჰყვება პრობლემებიც – ინფექციები, სიმსივნეებიც კი, ამიტომ, მიუხედავად მაღალი ეფექტურობისა, იმუნოსუპრესიული საშუალებები იშვიათად წარმოადგენს პირველი არჩევის პრეპარატებს.
რა ვუყოთ გვერდით ეფექტებს?
* იკვებეთ ჯანსაღად – კარგი კვება მედიკამენტების მიერ გამოწვეული პოტენციური პრობლემების (ძვლების გამოფიტვა, მაღალი წნევა, დიაბეტი) აღკვეთაში დაგეხმარებათ. გაიმდიდრეთ რაციონი ხილითა და ბოსტნეულით. თუ კორტიკოსტეროიდს იღებთ, ჰკითხეთ ექიმს, ხომ არ გჭირდებათ დ ვიტამინისა და კალციუმის დამატებით მიღება.
* ჩაიტარეთ ვაქცინაცია – ეს ხელს შეუშლის ინფექციების განვითარებას, რისი ალბათობაც საგრძნობლად იმატებს იმუნოსუპრესანტების მიღების ფონზე.
* ივარჯიშეთ – რეგულარული ფიზიკური აქტიურობა, მაგალითად, სიარული, ხელს უშლის ძვლის გამოფიტვას, არტერიული წნევის მომატებას და დიაბეტის განვითარებას.
* ზედმიწევნით მისდიეთ მკურნალობის სქემას, რეგულარულად მოინახულეთ ექიმი.
ფერადი თითები
სიცივეს ვინ არ შეუწუხებია, ყინვაში ხელისა თუ ფეხის თითები ვის არ გათოშვია, მაგრამ დაავდება, რომლის შესახებაც ვაპირებთ საუბარს, სიცივის პასუხად ისეთ რეაქციებს იწვევს, რომ შესაძლოა, ადამიანს სამუდამოდ შეაძულოს ზამთარი და თბილ ქვეყნებში გადასახლება აიძულოს. თავად განსაჯეთ, რა გუნებაზე დადგებოდით, სიცივის გამო თითის წვერების თვითამპუტაცია რომ დაგმართვოდათ!
პრობლემა ფრანგი ექიმის მორის რეინოს სახელს ატარებს – სწორედ მან აღწერა პირველად ეს უჩვეულო მდგომარეობა, რომლის დროსაც სტრესისა და დაბალი ტემპერატურის გავლენით სისხლძარღვები პათოლოგიურად ვიწროვდება. ეს დარღვევა უმეტესად ქალებთან გვხვდება და რა გასაკვირია, რომ უმეტესად ცივ ქვეყნებში.
არცთუ სასიამოვნო ფერთა გამა
დაავადებას შეტევითი მიმდინარეობა ახასიათებს. შეტევებს შორის კი ადამიანი არაფერს უჩივის. შეტევის დროს კანის დაზიანებული უბნები თავდაპირველად თეთრდება, რაც სისხლის მიმოქცევის დაბლოკვის შედეგია, მერე კი ცივდება, ბუჟდება და მოლურჯო ელფერი ედება, რაც სისხლძარღვებში ჟანგბადით ღარიბი სისხლის დაგროვებას უნდა დავაბრალოთ. გათბობა სისხლის ცირკულაციას აუმჯობესებს, დაზიანებული უბნები წითლდება, იწყებს პულსაციას, ჩხვლეტას, შესიებას. გათბობის შემდეგ სისხლის ნორმალური მიმოქცევის აღდგენას დაახლოებით 15 წუთი სჭირდება.
ასეთია შეტევის კლასიკური მიმდინარეობა, თუმცა გვხვდება ფორმებიც, როცა ის ორი ფაზისაგან შედგება.
არაადეკვატური პასუხი
შეტევის გამშვები მექანიზმის როლს, როგორც ითქვა, უმეტესად სიცივე ასრულებს, მაგალითად, ხელების ცივ წყალში ჩაყოფა, საყინულიდან რამის გამოღება, სიცივეში შინიდან გასვლა. ზოგჯერ შეტევას ემოციური სტრესიც იწვევს, თუმცა დაავადების უშუალო მიზეზი ჯერ კიდევ უცნობია.
მართალია, დაავადება უმეტესად თითებს აზიანებს, მაგრამ არ არის გამორიცხული, პათოლოგიურ პროცესში ცხვირი, ტუჩები, ყურები და სარძევე ჯირკვლებიც კი ჩაერთოს.
დაავადება თუ სინდრომი?
არსებობს რეინოს პირველადი და მეორეული ფორმები. პირველადს რეინოს დავადებას უწოდებენ, მეორეულს კი რეინოს სინდრომს ან რეინოს ფენომენს. ის ძირითადი დაავადების მხოლოდ ერთი გამოვლინებაა. რეინოს მეორეული ფორმა პირველადთან შედარებით შედარებით იშვიათი, თუმცა უფრო სერიოზულიცაა.
რამ შეიძლება გამოიწვიოს მეორეული რეინოს სინდრომი?
* შემაერთებელი ქსოვილის დაავადებამ. მაგალითად, სკლეროდერმიას ხშირად ახლავს თან რეინოს სინდრომიც. სინდრომის განვითარების რისკს ზრდის სისტემური წითელი მგლურა, რევმატოიდული ართრიტი, შეგრენის სინდრომი და სხვა;
* სისხლძარღვთა დაავადებამ, მაგალითად, ათეროსკლეროზმა, ბიურგერის დაავადებამ, ფილტვისმიერმა ჰიპერტენზიამ;
* მაჯის გვირაბის (კარპული არხის) სინდრომმა – ამ დროს შუათანა ნერვზე ზეწოლა თითების დაბუჟებასა და ტკივილს იწვევს. შედეგად ხელები სიცივეზე უფრო მწვავედ რეაგირებს;
* განმეორებითმა მოქმედებებმა და ვიბრაციამ – ერთი და იმავე მოძრაობის ხანგრძლივმა გამეორებამ, მაგალითად, პიანინოზე დიდხანს დაკვრამ, ბეჭდვამ, ვიბრაციული ინსტრუმენტებით მუშაობამ;
* მოწევამ – თამბაქო სისხლძარღვთა შევიწროებას იწვევს და, ამის კვალობაზე, ზრდის სინდრომის განვითარების რისკს;
* მექანიკურმა დაზიანებამ, მაგალითად, მაჯის მოტეხილობამ, მოყინვამ;
* ზოგიერთმა მედიკამენტმა, მაგალითად, ბეტა ბლოკერებმა, რომლებსაც მაღალი არტერიული წნევის სამკურნალოდ იყენებენ, ზოგიერთმა ქიმიოთერაპიულმა საშუალებამ, ვაზოკონსტრიქტორებმა.
რისკფაქტორებს მიეკუთვნება:
* სქესი – პირველადი რეინო უფრო ქალებთან გვხვდება;
* ასაკი – შეიძლება, განვითარდეს ნებისმიერ ასაკში, მაგრამ პირველადი რეინო უმეტესად 15-დან 30 წლამდე ასაკის პირებთან აღირიცხება;
* კლიმატი – ცივი ქვეყნები;
* ოჯახური ისტორია – პირველადი რეინოთი დაავადებულთა დაახლოებით მესამედი პირველი რიგის ნათესავებში ამავე დაავადების არსებობობას აღნიშნავს.
შეტევის დროს
უპირველეს ყოვლისა, დაზიანებული უბნები უნდა გაითბოთ. ამისთვის:
* გადადით უფრო თბილ ზონაში
* ამოძრავეთ ხელისა და ფეხის თითები
* ხელები ამოიდეთ იღლიის ქვეშ
* ხელები წრისებურად ამოძრავეთ
* დაისველეთ ხელებისა და ფეხების თითები თბილი (არაცხელი) წყლით
* დაიზილეთ თითები
* ერიდეთ სტრესს
რას ველოდოთ?
თუ დაზიანების ადგილას არტერია მთლიანად დაიბლოკა, გაჩნდება წყლულები ან განვითარდება განგრენა. ისინი მკურნალობას ძნელად ემორჩილება. გამოუვალ შემთხვევაში შესაძლოა დაზიანებული უბნის ამპუტაციაც კი გახდეს საჭირო. ზოგჯერ თითის წვერები თვითონვე სცილდება სხეულს. ყოველივე ამის თავიდან ასცილების ერთადერთი გზა დაავადების დროული გამოვლენა და მკურნალობა.
დაავადების დიაგნოსტიკა, უპირველესად, კლინიკურ გამოვლინებებს ემყარება. დიგანოსტიკის შემდეგ მთავარია იმის დადგენა, პირველადია დაავადება თუ სხვა პათოლოგიის მეორეული შედეგი.
როგორ მოვიქცეთ?
დაავდების მსუბუქი ფორმის დროს საკმარისია სიცივეში ხელთათმანებისა და სქელი წინდების ჩაცმა. მედიკამენტები უფრო რთული ფორმების შემთხვევაში გამოიყენება. მკურნალობის მიზანია:
* შეტევების რაოდენობისა და სიმძიმის შემცირება;
* ქსოვილების დაზიანების პრევენცია
* ძირითადი დაავადების მკურნალობა
სისხლძარღვების გასაფართოებლად და სისხლის მიმოქცევის სტიმულაციისთვის ექიმმა შესაძლოა დაგინიშნოთ:
* კალციუმის არხის ბლოკატორები – მედიკამენტების ეს ჯგუფი წვრილი სისხლძარღვების მოდუნებას უწყობს ხელს. კარგად მოქმედებს წყლულებზეც;
* ალფა ბლოკატორები – ეს წამლები ნორადრენალინის მოქმედებას აღკვეთს. ნორადრენალინი ჰორმონია, რომელიც სისხლარღვთა შევიწროებას იწვევს;
* ვაზოდილატატორები – სისხლძარღვთა გამაფართოებელი საშუალებები.
შესაძლოა, საჭირო გახდეს ქირურგიული ჩარევაც.
პრევენცია და კიდევ ერთხელ პრევენცია
ახლა კი – რეკომენდაციები, რომელთა შესრულებითაც მკვეთრად შეამცირებთ დაავადების რისკს:
* ნუ მოწევთ – უკვე მერამდენედ გახსენებთ, რომ თამბაქო სისხლძარღვების მთავარი მტერია. თუ პრობლემებისგან თავის დაზღვევა გინდათ, არასოდეს გაეკაროთ სიგარეტს. თუ მწეველი ხართ, აუცილებლად დაანებეთ თავი.
* ივარჯიშეთ – ვარჯიში, სხვა ყველაფერთან ერთად, სისხლის მიმოქცევასაც აუმჯობესებს.
* ერიდეთ ტემპერატურის სწრაფ ცვლილებას, მაგალითად, პაპანაქება სიცხეში ქუჩიდან კონდიცირებულ შენობაში შესვლას;
* მიიღეთ თევზის ქონი – როგორც ირკვევა, ის ზრდის სიცივის მიმართ ორგანიზმის ამტანობას და, შესაბამისად, დაავადების განვითარების პრევენციასაც ეწევა.
 მაღალიტექნოლოგიებისისხლძარღვთადასახმარებლად
მაღალიტექნოლოგიებისისხლძარღვთადასახმარებლად
სამედიცინო ტექნოლოგიები ელვის სისწრაფით ვითარდება. მკურნალობის გზები უფრო და უფრო დახვეწილი, ნაკლებტრავმული და ეფექტური ხდება. პროგრესი განსაკუთრებით კარგად ჩანს სისხლძარღვთა ქირურგიაში.
იმის შესახებ, როგორ მკურნალობენ დღეს სისხლძარღვთა დაავადებებს, ქირურგიის ეროვნული ცენტრის პლასტიკურ-რეკონსტრუქციული და სისხლძარღვთა ქირურგიის დეპარტამენტის ქირურგი, სდასუს პროფესორი თემურ მოსიავა გვესაუბრება.
– სისხლძარღვთა დაავადებების გამომწვევ ფაქტორთა ჩამონათვალი, ფაქტობრივად, არ შეცვლილა. ვინაიდან ახალი მედიკამენტები ძალიან იშვიათად და ხანგრძლივი პერიოდების შემდეგ იქმნება, თითქმის ისეთივე დარჩა მედიკამენტური მკურნალობაც. ქირურგიულმა მკურნალობამ კი დიდი პროგრესი განიცადა. ფართოდ დაინერგა ენდოვასკულური, სისხლძარღვშიდა მიდგომა როგორც ვენური, ისე არტერიული პათოლოგიების დროს – მინიინვაზიური, ნაკლებტრავმული და მაღალეფექტური.
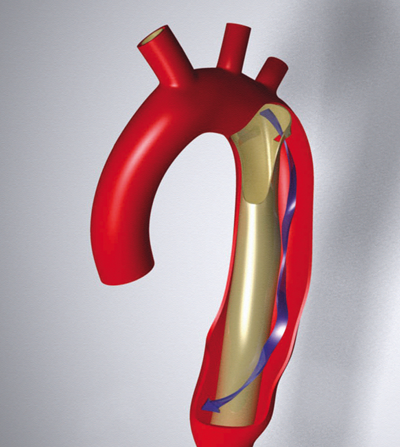
ანგიოპლასტიკა და სტენტირება
– სისხლძარღვთა დაავადებების მინიინვაზიური მკურნალობის ყველაზე გავრცელებული მეთოდია ანგიოპლასტიკა, რომელიც შევიწროებული სისხლძარღვის მაღალი წნევის ზემოქმედებით გაფართოებას გულისხმობს. პაციენტის სისხლძარღვებში უმეტესად ბარძაყის არტერიიდან შედიან და კათეტერი პრობლემურ ზონამდე მიაქვთ. შევიწროებულ ადგილას კათეტერის ბოლოზე მოთავსებულ ბალონს ბერავენ და სისხლძარღვიც ფართოვდება. ამ მეთოდს ბალონირებასაც უწოდებენ. პროცედურა რენტგენოსკოპიური კონტროლის თანხლებით ტარდება.
თუ სისხლძარღვის გასაფართოებლად და შედეგის შესანარჩუნებლად ბალონირება საკმარისი არ აღმოჩნდა, დაზიანებულ ადგილას დგამენ ლითონის ბადეს – სტენტს. არსებობს ღია და დახურული სტენტები. ღია სტენტი ორგვარია: შედედების საწინააღმდეგო წამლით დაფარული და ჩვეულებრივი, ხოლო დახურული, რომელსაც სტენტგრაფტსაც უწოდებენ, ლითონის ბადესთან ერთად სისხლძარღვის ხელოვნურ გარსსაც შეიცავს. სტენტგრაფტი ბოლო თაობის ტექნოლოგიაა და უმთავრესად ანევრიზმებისა და სისხლძარღვთა ფართო დაზიანების შემთხვევაში გამოიყენება.
სხეულში შეტანამდე სტენტი იმახსოვრებს მოცულობასა და ტემპერატურას. ის სიხლძარღვში დაკეცილი შეაქვთ და როდესაც დაზიანებულ ადგილას ხსნიან, წინასწარ განსაზღვრულ მოცულობას აღწევს.
– ანგიოპლასტიკის რომელი მეთოდი როდის გამოიყენება და რა უპირატესობა აქვს თითოეულ მათგანს?
– სტენტი, რაც უნდა დაფარული იყოს თრომბის საწინააღმდეგო წამლით, ორგანიზმისთვის მაინც უცხო სხეულია. მან შესაძლოა გამოიწვიოს ალერგიული რეაქცია, ენდოთელიუმის გაღიზიანება, განსაზღვრული დროის შემდეგ კი შევიწროვდეს და დაითრომბოს. ამიტომ, თუ მდგომარეობის გამოსასწორებლად ბალონირება საკმარისია, ჯობს, მას დავჯერდეთ. სტენტგრაფტს კი უმთავრესად ურგენტულ, გადაუდებელ შემთხვევებში იყენებენ, მაგალითად, ანევრიზმის გასკდომის ან განშრევების დროს. თუმცა მისი სხვა არტერიებში იმპლანტაციაცაა შესაძლებელი, მაგალითად, საკმაოდ გავრცელებული პრობლემის – მუხლქვეშა არტერიის ანერიზმის – დროს. ვინაიდან სტენტგრაფტის იმპლანტაცია ძალზე მაღალტექნოლოგიური ოპერაციაა, საკმაოდ ძვირიც ღირს. საბედნიეროდ, საქართველოს ბიუჯეტი გადაუდებელ შემთხვევებში ამ ოპერაციას უკვე აფინანსებს.
– როგორ ადგენთ, ბალონირება საკმარისი იქნება თუ სტენტირებაა ჩასატარებელი?
– წესისამებრ, წინასწარი კვლევების საშუალებით. ოქროს სტანდარტად რჩება დუპლექსსკანირება, შემდგომ კი ანგიოგრაფიული გამოკვლევა კომპიუტერული ტომოგრაფიის მეთოდით. ეს ინვაზიური მეთოდია და ოპერაციის ტაქტიკის შესამუშვებლად ვიყენებთ. მწვავე შემთხვევაში ჩარევის ტაქტიკა და მოცულობა შეიძლება ოპერაციის მსვლელობის დროსაც განისაზღვროს.
როდის ტარდება
– ანგიოპლასტიკა ბევრ შემთხვევაში გამოიყენება. მისი ჩვენებებია:
* მსხვილი არტერიების, აორტისა და მის განშტოებათა ათეროსკლეროზით გამოწვეული შევიწროება;
* კორონარული (გულის მკვებავი) არტერიების დაავადება;
* გულის თანდაყოლილი და შეძენილი მანკი;
* პერიფერიული არტერიების თანდაყოლილი და შეძენილი დაავადება;
* თირკმლის სისხლძარღვოვანი ჰიპერტენზია, რომელიც თირკმლის არტერიის შევიწროებითაა გამოწვეული;
* საძილე არტერიების შევიწროება;
* ცენტრალური ვენების (გულმკერდის, მუცლის, თეძოს) შევიწროება.
ანგიოპლასტიკა ძალიან შედეგიანია დიაბეტით გამოწვეული ანგიოპათიების დროს, თუმცა შესაძლოა, პაციენტს რეგულარულად, წელიწადში ერთხელ ან ორჯერ დასჭირდეს სისხლძარღვის გაფართოება. ოპერაცია არსებული წყლულების შეხორცებასა და განგრენის თავიდან აცილებაში გვეხმარება.
უკანასკნელ ხანს ინსულტისა და გულის შეტევის დროს პაციენტები უმეტესად დროულად ხვდებიან ექიმთან, დაუყოვნებლივ უტარდებათ ენდოვასკულური ჩარევა და შედეგად ინვალიდობას და ზოგჯერ სიკვდილსაც კი გადაურჩებიან ხოლმე. სამწუხაროდ, იმავეს ვერ ვიტყვი საძილე არტერიების სტენოზზე. ის თანდათანობით ვითარდება, პაციენტებიც იშვიათად მიმართავენ ექიმს თავბრუხვევის, ყურების შუილის, გონების წამიერი დაკარგვის გამო. არადა, იმისთვის, მომავალში იშემიური ინსულტის თავიდან ასაცილებლად აუცილებელია შევიწროებული საძილე არტერიის გაფართოება. თუმცა არის საძილე არტერიის სრული ოკლუზიის, დახშობის შემთხვევები, როდესაც ოპერაციას აზრი არ აქვს. სტენოზის ნელა მიმდინარეობის წყალობით ტვინი თანდათანობით სისხლით მომარაგების სხვა არხს პოულობს – მთლიანად მეორე საძილე არტერიიდან გამომავალი სისხლძარღვებით იკვებება.
ბოლო დროს ფართოდ დაიწყო სტენტის გამოყენება ვენური პათოლოგიების სამკურნალოდაც. რაც უფრო იმატებს რთული ოპერაციები, მათი ხანგრძლივობა, მით მეტია თრომბოემბოლიურ გართულებათა რისკიც. როდესაც პოსტთრომბოზული გართულების შემდეგ თრომბი კარგად ვერ იშლება და განსაზღვრული უბნის ვენური უკმარისობა რჩება, მიმართავენ სტენტის იმპლანტაციას. საჭიროებისამებრ, შესაძლოა სარქვლის პლასტიკა ან გადანერგვაც ჩატარდეს.
რისკი და სარგებელი
– ანგიოპლასტიკა სისხლძარღვებზე ღია ქირურგიულ ჩარევასთან, მაგალითად, შუნტირებასთან (სისხლძარღვის ან პროთეზის ჩაკერება) შედარებით ნაკლებაგრესიული, ნაკლებსარისკო და გართულებათა ნაკლები ალბათობის მქონე პროცედურაა. შემთხვევათა უმეტესობა არ მოითხოვს ზოგად ანესთეზიას, ნაკლებია ჰოსპიტალიზაციის დღეების რაოდენობა, სხეულზე არ კეთდება განაკვეთი, ნაჭრილობევის ნაცვლად კანზე მხოლოდ პატარა ნაჭდევი რჩება, პაციენტი ძალიან მალე უბრუნდება ჩვეულ ცხოვრებას.
თუმცა, ისევე როგორც ნებისმიერ სამედიცინო პროცედურას, ანგიოპლასტიკასაც ახლავს განსაზღვრული რისკი. მაგალითად, კათეტერიზაციის (სისხლძარღვში კათეტერის შეყვანისას) დროს შესაძლებელია არტერიის დაზიანება, მასში თრომბის წარმოქმნა, მისი კედლის გაგლეჯა, სისხლდენა კათეტერის შეყვანის ადგილას. ანგიოპლასტიკის შემდეგ პრობლემამ შესაძლოა ხელახლა იჩინოს თავი. მაგალითად, ბალონირებიდან 24 საათის განმავლობაში სისხლძარღვი კვლავ დაიხშოს. ამას განმეორებითი ანგიოპლასტიკით, ადგილზე თრომბის დამშლელი პრეპარატების შეყვანით და საჭიროების დროს შუნტირებით მკურნალობენ.
საძილე არტერია, როგორც იცით, სისხლით ამარაგებს თავის ტვინს. მასზე ანგიოპლასტიკის ჩატარების დროს თავის ტვინს დროებით უწყდება სისხლის მიწოდება და წარმოიშობა ინსულტის განვითარების საფრთხე, რომლის პრევენციისთვისაც სპეციალურ მოწყობილებებს იყენებენ.
არსებობს გულის ინფარქტის, უეცარი სიკვდილის, კანიდან ინფექციის შეჭრის, საკონტრასტო ნივთიერებაზე ალერგიის განვითარების საშიშროება და სხვა.
პაციენტს უნდა ესმოდეს, რომ ანგიოპლასტიკა არ კურნავს ძირითად დაავადებას – ათეროსკლეროზს. ძალიან მნიშვნელოვანია ანგიოპლასტიკის შემდეგ ცხოვრების ჯანსაღი წესის დაცვა, კვების მოწესრიგება (ნაკლები ნაჯერი ცხიმის მიღება), რეგულარული ფიზიკური აქტიურობა, მოწევისთვის თავის დანებება. ხოლო დიაბეტის, მაღალი არტერიული წნევის მქონე პირები ამ ყველაფერთან ერთად უნდა იტარებდნენ თავიანთი ექიმის მიერ დანიშნულ მკურნალობას.
ემბოლიზაცია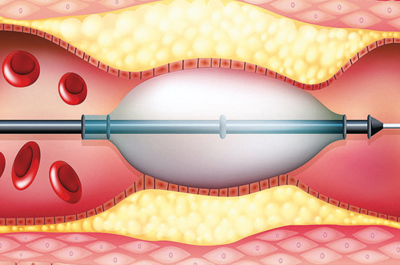
– თანამედროვე ენდოვასკულური ქირურგიის მეორე მნიშვნელოვანი მიღწევაა ემბოლიზაცია, რომელიც გაფართოებული სისხლძარღვის დახშობას ემსახურება. ამ პროცედურას ხშირად იყენებენ თავის ტვინის ანევრიზმის სამკურნალოდ და სხვა ისეთი მდგომარეობების დროს, როდესაც ღია ჩარევა სარისკოა. მკურნალობის მიზანია პრობლემის ზონაში დარღვეული ფუნქციის აღდგენა და სისხლძარღვის გასკდომისა და სისხლდენის პრევენცია.
იმავე პრინციპით, რომელსაც ეფუძნება ანგიოპლასტიკა, ბარძაყის ან სხვა არტერიიდან შეყვანილი კათეტერის დახმარებით დაზიანებულ ადგილას ათავსებენ მცირე ზომის პლასტიკურ ჩანართებს, წებოს, მეტალის კაუჭებს.
გარდა თავის ტვინის ანევრიზმისა, ემბოლიზაციას მიმართავენ არტერიულ-ვენური მალფორმაციის, საძილე არტერიის კავერნოზული ფისტულის, ზოგიერთი სიმსივნის შემთხვევაშიც.
არაქირურგიული მეთოდები
– კიდევ რა მეთოდებს იყენებენ სისხლძარღვთა დაავადებების სამკურნალოდ?
– არტერიოვენური მალფორმაციის დროს შესაძლებელია სხივური თერაპიის ჩატარება – რენტგენოთერაპიისა განსაზღვრული დოზებით. ბევრი სხვა პროცედურა გამოიყენება ესთეტიკურ ქირურგიაშიც, განსაკუთრებით – ქვედა კიდურების ვენათა დაზიანებისას. მაგალითად, კრიოობლიტერაცია ანუ მოყინვა, სკლეროთერაპია, ლაზერული და რადიოტალღური აბლაცია, სამედიცინო წებო.
რეინოს დაავადების დროს
– შესაძლებელია თუ არა ქირურგიული მკურნალობა რეინოს დაავადების დროს?
– რეინოს დაავადება ხშირად აუარესებს ადამიანის ცხოვრების ხარისხს. მას ძირითადად კონსერვატიულად, მედიკამენტურად მკურნალობენ, მაგრამ ზოგჯერ ეს დაავადება ავთვისებიანად მიმდინარეობს – ძალიან ძლიერია სიმპათიკური ნერვულის სიტემის გავლენა, შესაბამისად, ძლიერია პერიფერიული სიხლძარღვების სპაზმიც. ამ შემთხვევაში ის კონსერვატიულ მკურნალობას არ ემორჩილება. ამ დროს შესაძლებელია ოპერაციული ჩარევა – გულმკერდის სიმპათიკური განგლიების გადაჭრა ან ამოკვეთა, ქვედა კიდურების დაავადების შემთხვევაში კი – ლუმბალური წნულებისა. ოპერაცია ტარდება ღია ან ენდოსკოპიური მეთოდით – თორაკოსკოპიული მიდგომით. ნერვული წნულის გადაკვეთა ამცირებს სისხლძარღვებზე სიმპათიკურ ზეგავლენას და ასუსტებს კლინიკურ ნიშნებს. მაგრამ თუ პაციენტს აქვს არა რეინოს დაავადება, არამედ მხოლოდ სინდრომი, რომელიც სხვა დაავადებათა ფონზე ვითარდება, ოპერაცია ეფექტური არ იქნება. ამიტომ ზუსტად უნდა განისაზღვროს, ამ ორი პათოლოგიიდან რომელთან გვაქვს საქმე, რაც ზოგ შემთხვევაში საკმაოდ ძნელია.
ძალიან საინტერესო მიმართულებაა სისხლძარღვთა ქირურგიაში მიკროქირურგიული მეთოდების გამოყენება, სახელდობრ, ლიმფური და ვენური სისტემების დაავადებათა დროს, თუმცა ეს ძალზე ვრცელი თემაა, რომელზეც შესაძლოა მომავალში ვილაპარაკოთ.
მოამზადეს მარი აშუღაშვილმა და გვანცა გოგოლაძემ